Gebärmutterhalskrebs
Inhaltsverzeichnis
Was ist Gebärmutterhalskrebs?
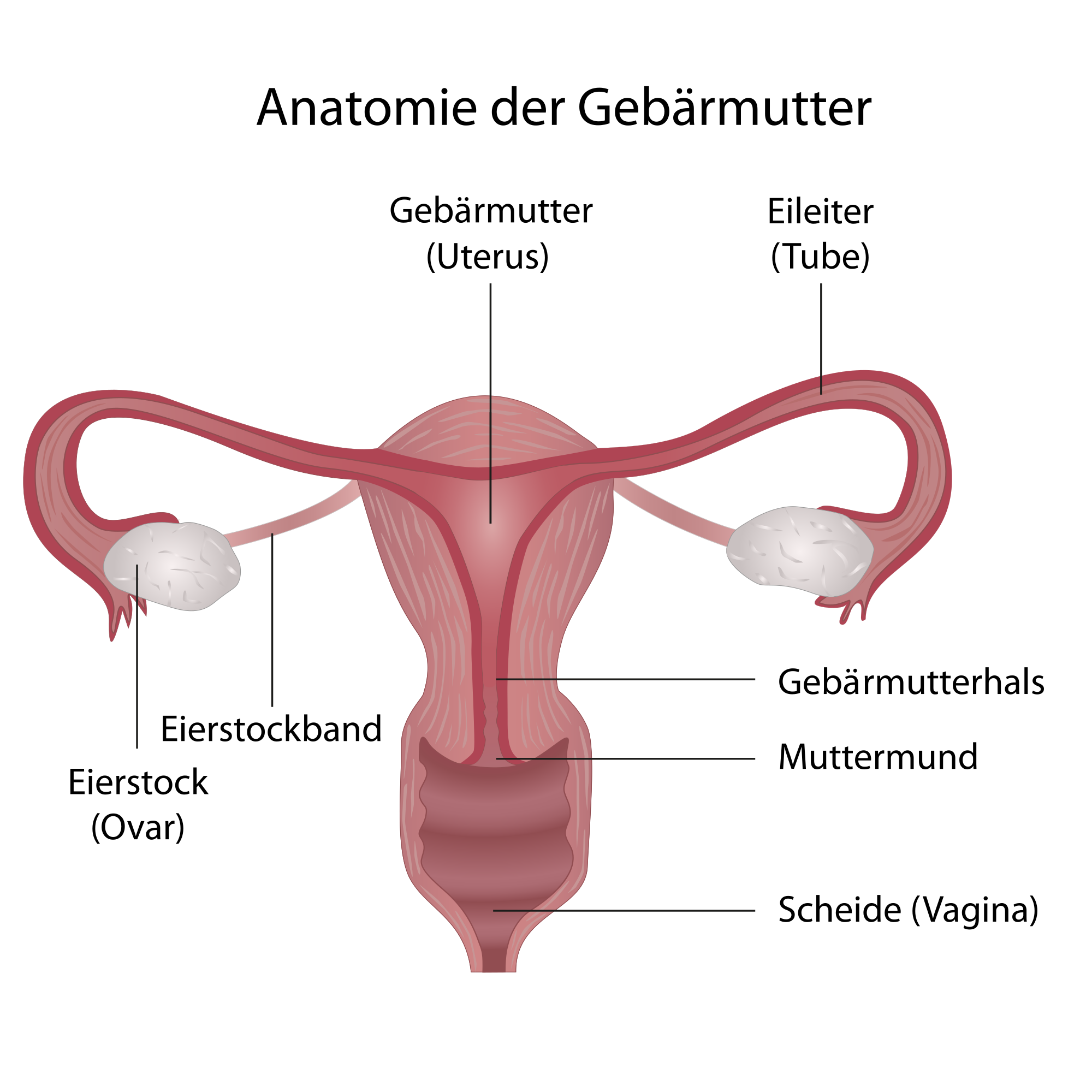
Bösartige Tumore, die am unteren Teil der Gebärmutter entstehen, werden als Gebärmutterhalskrebs bezeichnet. Fachleute bezeichnen diesen auch als Zervixkarzinom. Der Gebärmutterhals verbindet die Gebärmutter mit der Scheide und ist außen von einer Haut (Plattenepithel) und innen von einer Schleimhaut überzogen. Der Krebs entsteht meist am Übergang zwischen Plattenepithel und Schleimhaut – im Bereich des sogenannten Muttermundes.
Gebärmutterhalskrebs ist vor allem in einem frühen Stadium gut behandelbar. Wenn der Krebs nicht rechtzeitig entdeckt und behandelt wird, kann er sich auf benachbarte Gewebe und Organe ausbreiten: Er kann beispielsweise in die Lymphknoten, die Gebärmutter, die Scheide, das Beckenbindegewebe und auch in den Darm oder die Harnblase einwachsen. Über die Blutgefäße können einzelne Krebszellen auch in entfernte Organe wie Lunge, Leber oder Knochen gelangen und dort Metastasen bilden.
In Österreich erkranken pro Jahr in etwa 9 von 100.000 Frauen an Gebärmutterhalskrebs. Etwa 3 von 100.000 Frauen sterben daran. Am häufigsten erkranken Frauen zwischen dem 25. und 55. Lebensjahr an Gebärmutterhalskrebs.
Welche Ursachen hat Gebärmutterhalskrebs?
Bei der Entstehung von Gebärmutterhalskrebs spielen mehrere Faktoren eine Rolle. Fast immer hatten die Betroffenen im Vorfeld eine länger bestehende Infektion mit sogenannten Humanen Papillomaviren (HP-Viren; HPV).
Die meisten Menschen kommen irgendwann im Laufe ihres Lebens mit diesen Viren in Berührung – meistens ohne dass sie es bemerken. Sowohl Frauen wie auch Männer können sich anstecken.
HP-Viren werden in erster Linie über Geschlechtsverkehr, seltener über die Haut im Intimbereich übertragen.
Es gibt viele verschiedene HP-Viren: Manche verursachen harmlose Warzen im Genitalbereich, sogenannte Feigwarzen (Kondylome). Hochrisikoviren können dazu führen, dass Gebärmutterhalskrebs entsteht. Die gefährlichsten Typen sind HPV 16 und 18.
Hat man sich mit HP-Viren angesteckt, bedeutet es nicht automatisch, dass man an Gebärmutterhalskrebs erkranken wird. Bei 9 von 10 Frauen heilt eine HPV-Infektion von selbst und ohne Folgen aus.
Manchmal bleibt die Infektion aber für mehrere Jahre oder Jahrzehnte bestehen – sie wird chronisch. Davon bemerken die Betroffenen meist nichts. Bei einigen dieser Frauen kann es durch die HP-Viren zu Zellveränderungen in der Haut oder Schleimhaut des Gebärmutterhalses kommen: Krebsvorstufen, sogenannte „Dysplasien“, können entstehen. Bei den meisten verschwinden diese Vorstufen von selbst wieder. Geschieht das nicht und wird die Vorstufe nicht behandelt, kann sich bei manchen Frauen innerhalb von 8 bis 15 Jahren Gebärmutterhalskrebs daraus entwickeln.
Zusätzliche Faktoren können das Risiko für eine HPV-Infektion bzw. Gebärmutterhalskrebs erhöhen:
- Geschwächtes Immunsystem: Frauen, deren Immunsystem durch Krankheiten wie AIDS oder bestimmte Medikamente geschwächt ist, sind anfälliger für chronische HPV-Infektionen. Sie haben ein erhöhtes Risiko, an Krebsvorstufen oder Gebärmutterhalskrebs zu erkranken.
- Rauchen.
- Vorhandensein von Krebsvorstufen.
- Zusätzliche Infektionen der Geschlechtsorgane, z.B. Chlamydien, Genitalherpes oder Gonokokken
- Hormonelle Verhütung: Frauen, die die „Antibaby-Pille“ länger als fünf Jahre einnehmen, haben ein leicht erhöhtes Risiko für Gebärmutterhalskrebs. Nach Absetzen der Pille sinkt dieses Risiko wieder.
- Früher erster Geschlechtsverkehr.
- Häufig wechselnde Sexualpartner.
- Viele Geburten.
Welche Symptome können auftreten?
Gebärmutterhalskrebs ruft lange Zeit keine Beschwerden hervor. Machen sich Beschwerden bemerkbar, ist der Krebs meist schon weit fortgeschritten. Folgende Symptome können bei Gebärmutterhalskrebs auftreten:
- Ungewöhnliche Blutungen aus der Scheide: Blutungen außerhalb der Regelblutungen vor den Wechseljahren. Nach den Wechseljahren wieder auftretende Blutungen. Blutungen nach dem Geschlechtsverkehr.
- Ungewöhnlicher Ausfluss aus der Scheide: beispielsweise schlecht riechender, bräunlicher Ausfluss.
- Schmerzen im Unterbauch, Becken oder Rücken, die in die Beine ausstrahlen können.
- Schmerzen beim Wasserlassen oder Stuhlgang.
- Unerklärliche Gewichtsabnahme.
Meistens haben diese Beschwerden andere Ursachen als Krebs, wie beispielsweise eine Entzündung. Dennoch sollten betroffene Frauen die Beschwerden ernst nehmen und möglichst bald von ihrer Frauenärztin oder ihrem Frauenarzt abklären lassen. Je eher eine Krebsvorstufe oder ein Gebärmutterhalskrebs entdeckt wird, desto besser sind die Heilungschancen.
Wie kann Gebärmutterhalskrebs vorgebeugt werden?
Mädchen und Frauen können durch folgende Maßnahmen ihr Risiko für Gebärmutterhalskrebs senken und einer Krebserkrankung vorbeugen:
- HPV-Impfung: Gebärmutterhalskrebs wird fast immer durch eine Infektion mit bestimmten HP-Viren verursacht. Aus diesem Grund raten Fachleute, dass sich Mädchen und Burschen gegen die häufigsten krebserregenden HP-Viren impfen lassen. Burschen schützen damit auch sich selbst vor Krebs im Mund-Rachen-Bereich, am Penis und im Analbereich. Zudem können sie die HP-Viren nicht mehr auf andere übertragen. Die Impfung wird im Alter zwischen 9 und 14 Jahren empfohlen. Weitere Information finden Sie unter Impfung gegen Humane Papillomaviren
- Regelmäßige Vorsorgeuntersuchungen
- Kondome können das Risiko, sich anzustecken, zwar etwas verringern, sie bieten aber keinen vollständigen Schutz. Je seltener Geschlechtspartner gewechselt werden, desto geringer ist die Wahrscheinlichkeit einer Ansteckung mit HP-Viren.
Warum sind Vorsorgeuntersuchungen wichtig?
Durch regelmäßige Vorsorgeuntersuchungen können Frauen ihr Risiko für Gebärmutterhalskrebs senken. Dadurch können Krebsvorstufen entdeckt werden, noch bevor diese zu Krebs werden. In der Regel vergehen vom Zeitpunkt einer Infektion mit HP-Viren bis zur Entstehung von Krebs mindestens acht bis zehn Jahre. Betroffene Frauen bemerken weder die chronische Infektion mit HP-Viren noch Krebsvorstufen.
Auch Gebärmutterhalskrebs verursacht in den meisten Fällen erst Beschwerden, wenn dieser schon weit fortgeschritten ist. Dann ist die Chance auf Heilung deutlich verringert. Mithilfe der Vorsorgeuntersuchung kann dieser möglichst früh entdeckt und so besser behandelt werden.
PAP-Abstrich
Der sogenannte PAP-Abstrich – auch PAP-Test genannt – ist die wichtigste Untersuchung, um Krebsvorstufen oder Gebärmutterhalskrebs erkennen zu können. Jede Frau sollte ab dem 18. Lebensjahr einmal pro Jahr einen PAP-Abstrich im Rahmen der Vorsorgeuntersuchung durchführen lassen.
Was bedeutet das Ergebnis des PAP-Tests?
Bei den meisten Frauen ist das Ergebnis des PAP-Tests unauffällig. Aber auch wenn beim PAP-Test auffällige Zellen entdeckt werden, bedeutet das nicht automatisch, dass die Frau Krebs oder eine Krebsvorstufe hat: In den meisten Fällen stecken harmlose Ursachen dahinter, wie beispielsweise eine Entzündung. Sind die Zellen nur leicht verändert, kann meist zugewartet und nach einigen Monaten wieder ein PAP-Test durchgeführt werden. Bei vielen Frauen bilden sich die veränderten Zellen in dieser Zeit wieder von allein zurück, und es braucht keine Behandlung.
Bei einem auffälligen PAP-Test kann die Ärztin oder der Arzt einen HPV-Test vorschlagen. So kann festgestellt werden, ob eine Frau mit HP-Viren infiziert ist. Bei einer Infektion mit HP-Viren ist das Risiko für die Entstehung von Gebärmutterhalskrebs erhöht.
Hinweis
Ein HPV-Test zur Krebsvorsorge als Alternative zum PAP-Abstrich ist privat zu bezahlen.
Wie wird die Diagnose gestellt?
Hat der PAP-Abstrich einen unklaren oder auffälligen Befund ergeben oder hat eine Frau Beschwerden, sind weitere Untersuchungen zur Abklärung notwendig.
HPV-Test
Mit einem HPV-Test kann festgestellt werden, ob eine Frau mit HP-Viren infiziert ist. Dieser HPV-Test kann aber nicht erkennen, ob die Frau bereits Krebsvorstufen hat. Deshalb sind bei einem auffälligen HPV-Test weitere Untersuchungen nötig. Beim HPV-Test wird wie beim PAP-Test ein Abstrich vom Muttermund und Gebärmutterhals entnommen und anschließend im Labor untersucht. In Österreich wird ein solcher Test von den Krankenkassen nur bezahlt, wenn der PAP-Test ein auffälliges Ergebnis gezeigt hat.
Kolposkopie
Hat der PAP-Test einen auffälligen Befund ergeben, führt die Ärztin oder der Arzt in bestimmten Fällen eine Lupenuntersuchung des Gebärmuttermundes, auch Kolposkopie genannt, durch. Dabei betrachtet diese oder dieser den Muttermund mit einer Art Lupe. So können schon kleinste Veränderungen entdeckt werden. Während einer Kolposkopie kann auch Gewebe aus auffälligen Stellen entnommen werden. Fachleute bezeichnen das als Biopsie. Das entnommene Gewebe wird anschließend im Labor unter dem Mikroskop auf Zellveränderungen untersucht.
Mögliche Ergebnisse der Kolposkopie
Ist nur die oberste Gewebsschicht betroffen, werden die Veränderungen als Krebsvorstufen oder „Zervikale Intraepitheliale Neoplasien“ (CIN) bezeichnet. Bei vielen Frauen bilden sich diese Veränderungen von allein zurück. Insbesondere dann, wenn die ursächliche HPV -Infektion verschwindet. Manchmal entwickeln sich die Zellveränderungen aber weiter zu Krebs.
Fachleute unterteilen die Zellveränderungen in drei Stufen:
- CIN 1: leichte Zellveränderungen. Viele Frauen haben im Laufe ihres Lebens irgendwann eine solche Veränderung, ohne dass sie etwas davon merken. Sie heilen meist von allein. Wichtig ist, dass Betroffene etwa alle sechs Monate zur Kontrolle gehen.
- CIN 2 und CIN 3: Mittelgradige bis höhergradige Zellveränderungen. Die Zellen sind stärker verändert. Aus diesen Veränderungen kann sich mit höherer Wahrscheinlichkeit Krebs entwickeln. Ob und wann das tatsächlich passiert, kann niemand vorhersagen. Daher empfehlen Fachleute, entweder zirka alle 3 Monate zu kontrollieren oder diese Veränderungen entfernen zu lassen. Die Veränderungen können sich aber auch bei Verschwinden einer HPV-Infektion von selbst zurückbilden.
Stellt sich bei der Untersuchung heraus, dass es sich bereits um Gebärmutterhalskrebs handelt, sind weitere Untersuchungen notwendig. Fachleute sprechen in diesem Fall von einem „Invasiven Zervixkarzinom“.
Konisation und weitere Untersuchungen
In manchen Fällen ist es notwendig, dass die Ärztin oder der Arzt zur Abklärung eines Krebsverdachts eine kleine Operation durchführt: die sogenannte Konisation. Diese dauert in etwa eine halbe Stunde und wird über die Scheide durchgeführt. Die Ärztin oder der Arzt entnimmt dabei ein Gewebestück vom Muttermund und Gebärmutterhals. Danach wird das entnommene Gewebe unter dem Mikroskop untersucht. Wenn die Untersuchung ergibt, dass es sich um eine Krebsvorstufe oder Krebs im sehr frühen Stadium handelt, so ist die Konisation oft auch gleich die einzige erforderliche Behandlung.
Durch eine Konisation kann der Muttermund geschwächt werden. Dadurch kann im Fall einer Schwangerschaft das Risiko für eine Frühgeburt erhöht sein. Ärztinnen oder Ärzte versuchen daher, bei Frauen mit Kinderwunsch so lange wie möglich mit der Konisation zuzuwarten.
Stellt sich bei den Untersuchungen heraus, dass der Krebs schon weiter fortgeschritten ist, sind weitere Untersuchungen nötig:
- Vaginaler Ultraschall: Ultraschalluntersuchung durch die Scheide
- Bauch-Ultraschalluntersuchung
- MRT
- CT
- Lungenröntgen
- Ev. Blasen- und Darmspiegelung
Diagnostische Operation
Um herauszufinden, wie weit sich der Krebs ausgebreitet hat, führen die Ärztinnen und Ärzte ein sogenanntes „Operatives Staging“ durch.Meistens findet diese Operation als Bauchspiegelung statt. Dabei werden meist Lymphknoten noch während der Operation auf Tumorabsiedelungen untersucht. Sind die Lymphknoten nicht befallen und ist der Tumor auf den Gebärmutterhals beschränkt, kann der Tumor - meist mit der Gebärmutter - während der Operation entfernt werden.
Bestimmung des Krebsstadiums
Mithilfe der Ergebnisse der Untersuchungen kann die Ärztin oder der Arzt feststellen, in welchem Stadium sich der Krebs befindet. Einheitliche Klassifikationen, wie die TNM-Klassifikation oder das FIGO-Schema, helfen bei der Zuteilung zu einem Stadium. So können Ärztinnen und Ärzte festlegen, welche Behandlung am besten geeignet ist, und die Prognose abschätzen. Weitere Informationen: Diagnose & Stadieneinteilung von Krebs.
Wie erfolgt die Behandlung von Gebärmutterhalskrebs?
Prinzipiell kann Gebärmutterhalskrebs mit einer Operation, Bestrahlung und/oder Chemotherapie behandelt werden. In manchen Fällen reicht eine Operation, in anderen Fällen müssen alle drei Methoden eingesetzt werden. Bei der Auswahl der Behandlung berücksichtigen die Ärztinnen und Ärzte verschiedene Faktoren: Beispielsweise wie groß der Krebs ist und ob er sich schon ausgebreitet hat. Zudem spielt auch die persönliche Situation der betroffenen Frau eine Rolle: Wie alt ist die Patientin? Hat sie noch andere Erkrankungen? Möchte die Frau noch Kinder? Ist die Frau vor oder nach den Wechseljahren?
Wird Gebärmutterhalskrebs früh entdeckt, sind die Chancen auf Heilung gut. Dann ist das Ziel der Behandlung, dass die Frau geheilt wird. Fachleute bezeichnen dieses Vorgehen als kurative Therapie. Ist der Krebs schon weit fortgeschritten und hat bereits Metastasen gebildet, ist eine Heilung meist nicht mehr möglich. In diesem Fall kann nur noch palliativ behandelt werden: Das Ziel der Therapie ist, das Wachstum des Krebses zu verlangsamen, Beschwerden zu lindern und so lange wie möglich eine gute Lebensqualität zu erhalten.
Operation
Ziel einer Operation ist, den Krebs vollständig zu entfernen. Dabei wird der sogenannte Wächterlymphknoten per Bauchspiegelung (Laparoskopie) entfernt und untersucht. Ist der Lymphknoten tumorfrei, wird entweder die gesamte Gebärmutter oder nur der Gebärmutterhals - je nach Familienplanung - durch Bauchschnitt entfernt.
Bei positivem Lymphknoten wird die Operation abgebrochen. Anschließend wird zur Tumortherapie eine Chemotherapie oder Strahlentherapie empfohlen.
Wird der Gebärmutterhalskrebs früh entdeckt, kann eine Konisation ausreichen.
Teilentfernung des Gebärmutterhalses: Bei Frauen mit Kinderwunsch können die Ärztinnen und Ärzte in frühen Krebsstadien nur einen Teil des Gebärmutterhalses entfernen. Frauen können nach diesem Eingriff meist noch schwanger werden. Allerdings ist das Risiko für eine Frühgeburt erhöht. Fachleute bezeichnen einen solchen Eingriff als „Trachelektomie“.
Hysterektomie: Bei dieser Operation wird die ganze Gebärmutter entfernt. Je nachdem wie weit sich der Krebs schon ausgebreitet hat, werden dabei auch Teile der Scheide, beide Eierstöcke mit Eileitern und die benachbarten Lymphknoten entfernt.
Strahlentherapie
Eine weitere Behandlungsmöglichkeit ist die Bestrahlung. Fachleute bezeichnen diese als Radiotherapie. Bei der Strahlentherapie wird der Krebs mit ionisierenden Strahlen behandelt. Dadurch werden die Krebszellen geschädigt, abgetötet und der Tumor entfernt. Die Strahlen können aber auch gesunde Zellen schädigen. Das kann zu vorübergehenden Beschwerden wie Problemen beim Wasserlassen, Durchfall oder trockener Scheide führen. Die meisten dieser Beschwerden können mit Medikamenten gelindert werden.
Meist wird die Strahlentherapie mit einer Chemotherapie kombiniert. Fachleute sprechen dann von einer Radio-Chemotherapie. Manchmal wird eine solche Radio-Chemotherapie ergänzend nach einer Operation empfohlen.
Medikamentöse Behandlung
Medikamente können das Krebswachstum hemmen und Tumorzellen zerstören, sodass die Erkrankung entweder verschwindet oder zumindest langsamer fortschreitet.
Bei einer Chemotherapie erhält die betroffene Frau Medikamente, die im ganzen Körper wirken, sogenannte Zytostatika. Bei Gebärmutterhalskrebs wird in den meisten Fällen die Chemotherapie mit einer Strahlentherapie kombiniert. Da eine Chemotherapie auch auf gesunde Zellen wirkt, kann es zu Nebenwirkungen kommen. Betroffene klagen beispielsweise über Übelkeit, Erbrechen oder schmerzhafte Entzündungen der Mundschleimhaut. Die meisten dieser Beschwerden sind vorübergehend und können mithilfe von Medikamenten gelindert werden.
Zusätzlich zur Chemotherapie kann in bestimmtem Fällen eine sogenannte zielgerichtete Therapie mit Antikörpern oder einer Immuntherapie erfolgen. Diese Behandlungsform wird meist bei fortgeschrittenen Krebsstadien eingesetzt.
Welche unterstützenden Behandlungen gibt es?
Sowohl Operation wie Bestrahlung und Krebsmedikamente können zu unterschiedlichen Beschwerden führen – müssen aber nicht. Es gibt zahlreiche Möglichkeiten, um solchen Beschwerden vorzubeugen bzw. diese zu lindern. Fachleute fassen solche unterstützenden Maßnahmen unter dem Begriff „supportive Therapien“ zusammen. Dabei werden unter anderem spezielle Medikamente, psychologische Betreuung, Bewegungstherapie, Massagen etc. eingesetzt.
Mögliche Folgen der Behandlung können unter anderem sein:
- Vorzeitiger Wechsel: Müssen bei einer Frau vor der Menopause auch die Eierstöcke entfernt werden, wird die betroffene Frau abrupt in die Wechseljahre versetzt. Dann kann es zu typischen Beschwerden der Wechseljahre, wie beispielsweise Hitzewallungen, Schlafstörungen oder Störungen der Sexualität, kommen. Bei starken Beschwerden kann eine Hormonersatztherapie helfen. Da diese aber auch Risiken mit sich bringt, sollten Betroffene darüber mit ihrer Ärztin oder ihrem Arzt sprechen.
- Harninkontinenz: Nach Operation oder Bestrahlung kann die Funktion der Harnblase oder des Darms gestört sein. Helfen kann ein Beckenbodentraining unter professioneller Anleitung.
- Lymphödeme: Nach der Entfernung von Lymphknoten kann es zu Schwellungen in den Beinen und im Unterbauch kommen. Helfen können unter anderem spezielle Hautpflege, Lymphdrainage und Bandagen. Auch Bewegung kann helfen, die Beschwerden zu lindern.
- Fatigue: Eine Fatigue liegt vor, wenn Betroffene sich trotz ausreichendem Schlaf extrem müde und erschöpft fühlen. Auch Depressionen, Angst, Lustlosigkeit oder Übelkeit können dazu gehören. Vielen betroffenen Frauen kann regelmäßige Bewegung helfen.
- Psychische Probleme: Für viele Frauen ist die Krebserkrankung selbst, aber auch die Behandlung psychisch sehr belastend. Besonders Frauen, die sich noch Kinder wünschen, leiden unter der Entfernung der Gebärmutter. Verschiedene psychoonkologische Unterstützungsangebote, aber auch Selbsthilfegruppen können Betroffenen helfen.
Wie erfolgt die Nachsorge?
Nachdem die Krebstherapie abgeschlossen ist, sollte die betroffene Frau regelmäßig zu Kontrolluntersuchungen gehen. So können einerseits mögliche Folgen der Behandlung rechtzeitig erkannt und behandelt werden. Andererseits kann möglichst früh festgestellt werden, wenn der Krebs wiederkommt. So kann eine weitere Behandlung möglichst rasch erfolgen. Ärztinnen und Ärzte bezeichnen das Wiederauftreten der Krankheit als Rezidiv. Die meisten Rückfälle treten in den ersten fünf Jahren nach der Behandlung auf. Daher empfehlen Fachleute, dass Frauen, die keine Beschwerden haben, zunächst alle drei Monate zur Nachuntersuchung gehen. Im vierten und fünften Jahr können die Kontrollen zweimal jährlich erfolgen. Nach fünf Jahren ist es meist ausreichend, wenn die Frau einmal im Jahr ihre Frauenärztin oder ihren Frauenarzt aufsucht.
Wohin kann ich mich wenden?
Erste Anlaufstelle ist die Gynäkologin oder der Gynäkologe Ihres Vertrauens. Diese oder dieser leitet die Therapieplanung ein.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
Die verwendete Literatur finden Sie im Quellenverzeichnis.
Letzte Aktualisierung: 1. Februar 2022
Erstellt durch: Redaktion
Expertenprüfung durch: a.o.Univ.Prof. Dr. Alexander Reinthaller, Facharzt für Frauenheilkunde und Geburtshilfe, Zusatzfach Frauenheilkunde und Geburtshilfe (Humangenetik)