Gastritis
Inhaltsverzeichnis
Gastritis: Formen und Verlauf
Normalerweise schützt die Magenschleimhaut die Magenwand vor Säure und Krankheitserregern. Wird diese schützende Schleimhautschicht jedoch gereizt oder geschädigt, kann sie sich entzünden. Dabei können zwei Formen unterschieden werden: die akute und die chronische Gastritis.
Die akute Gastritis tritt plötzlich auf und löst meist deutliche Magen-Darm-Beschwerden aus. Die akute Form der Gastritis ist häufig. 20 von 100 Personen bekommen Schätzungen zufolge im Laufe ihres Lebens eine akute Gastritis. Frauen erkranken am häufigsten im Alter zwischen 45 und 64 Jahren. Männer erkranken meist nach dem 65. Lebensjahr. Insgesamt steigt das Risiko mit dem Alter an.
Die chronische Form der Gastritis entwickelt sich im Gegensatz dazu langsam. Sie kann unbemerkt bleiben, im Verlauf aber auch zur Schädigung der Magenwand führen.
Die Fachwelt unterscheidet verschiedene Formen von chronischer Gastritis, je nach auslösender Ursache:
- Gastritis Typ A: Bei dieser autoimmunen Form der Gastritis richten sich spezielle Antikörper, die sogenannten Parietalzellantikörper, gegen die säureproduzierenden Schleimhautzellen, die Parietalzellen. Auf Dauer kommt es zur Zerstörung der Drüsenzellen im Magen. Gastritis Typ A steht in Zusammenhang mit einer verminderten Produktion des Intrinsic-Faktors im Magen. Dieser ist für die Aufnahme von Vitamin B12 wesentlich. Ein Mangel des Intrinsic-Faktors kann in weiterer Folge zu schweren Blutbildveränderungen führen, einer perniziösen Anämie. Gastritis Typ A ist eher selten. Etwa fünf von 100 Personen mit chronischer Gastritis sind davon betroffen. Betroffene Personen leiden auch häufig unter anderen Autoimmunerkrankungen, z.B. Diabetes mellitus Typ 1 oder Hashimoto-Thyreoiditis.
- Gastritis Typ B: Die Hauptursache einer Gastritis Typ B ist eine Infektion mit dem Bakterium Helicobacter pylori. Das Bakterium stört die Magensäureproduktion. Es kommt dadurch zu einer Schwächung der Schleimhautbarriere, wodurch Magenschleimhaut und Magenwand geschädigt werden können. Bei etwa 60 von 100 Gastritis-Patientinnen bzw. Gastritis-Patienten verursacht das Helicobacter-pylori-Bakterium eine chronische Gastritis.
- Gastritis Typ C: Hierbei handelt es sich um eine chemisch-toxisch bedingte Form. Beschwerden treten in wechselnder Stärke auf. Zu möglichen Auslösern zählt das Rückfließen von der die Magenschleimhaut reizenden Gallenflüssigkeit aus dem Zwölffingerdarm in den Magen. Auch bestimmte entzündungshemmende Schmerzmedikamente zählen zu den Auslösern von Gastritis Typ C. Diese vermindern die Produktion schleimhautschützender Faktoren. Zu diesen Medikamenten zählen insbesondere nicht steroidale Antirheumatika (NSAR). Bei längerer Einnahme über Wochen und Monate können sie die Schutzfunktion der Magenschleimhaut stören, indem sie die Bildung des Hormons Prostaglandin blockieren. Die Magenwand ist dann nicht mehr ausreichend vor Magensäure geschützt. Verstärkt wird dieser Effekt durch die zusätzliche Einnahme von Kortison. Etwa 30 von 100 aller Patientinnen und Patienten mit chronischer Gastritis sind von dieser Form betroffen.
- Gastritis Typ D: Diese tritt bei unterschiedlichen Erkrankungen wie Morbus Crohn, Sarkoidose bzw. infektiösen oder allergischen Entzündungen der Magenschleimhaut auf. Gastritis Typ D ist ebenfalls selten. Etwa vier von 100 Personen mit chronischer Gastritis sind davon betroffen.
Wie verläuft eine Gastritis?
Der Verlauf einer Gastritis ist abhängig von der Form der Gastritis sowie der Schwere der Symptome. In vielen Fällen heilt eine akute Gastritis ohne bleibende Schäden aus. Schützt die Magen- oder Darmschleimhaut die Wand des Magens oder Zwölffingerdarms nicht mehr ausreichend, kann es in seltenen Fällen zu Magen- oder Zwölffingerdarmgeschwüren kommen.
Bei einer chronischen Gastritis bzw. einem Magengeschwür können in der Folge seltene Komplikationen entstehen, wie Magenblutungen, Magendurchbruch oder ein Magenkarzinom bzw. ein Magenlymphom.
Hinweis
Bei Veränderungen der Magenschleimhaut, die ein erhöhtes Risiko für eine Entartung bzw. Magenkrebs mit sich bringen können, empfehlen Fachleute regelmäßige Kontrollen, etwa im Rahmen einer Endoskopie. Ob und in welchem Abstand Kontrollen notwendig sind, können Sie gemeinsam mit Ihrer betreuenden Ärztin oder Ihrem betreuenden Arzt besprechen.
Welche Ursachen hat eine Gastritis?
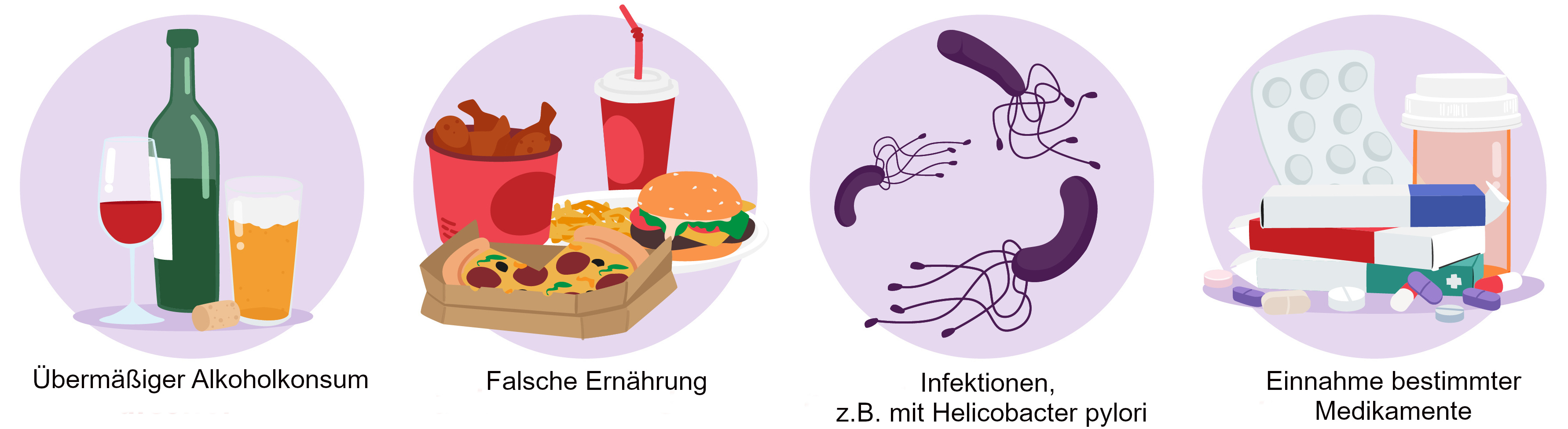
Zu den möglichen Ursachen einer Gastritis zählen u.a.:
- akute Magen-Darm-Infektionen durch Bakterien wie Helicobacter pylori, Viren und andere Mikroorganismen oder Lebensmittelvergiftungen,
- die Einnahme von Medikamenten, etwa sogenannte nichtsteroidale Antirheumatika wie Acetylsalicylsäure oder Diclofenac, Bisphosphonate, Kortison, Zytostatika,
- übermäßiger Alkoholkonsum.
Auch Rauchen, negativer Stress oder falsche Ernährung mit fetten und scharf gewürzten Speisen gelten als Risikofaktoren für eine Gastritis.
Welche Symptome können auftreten?
Eine akute Gastritis verursacht meist spürbare Magen-Darm-Beschwerden. Diese klingen in der Regel nach ein paar Tagen von selbst wieder ab.
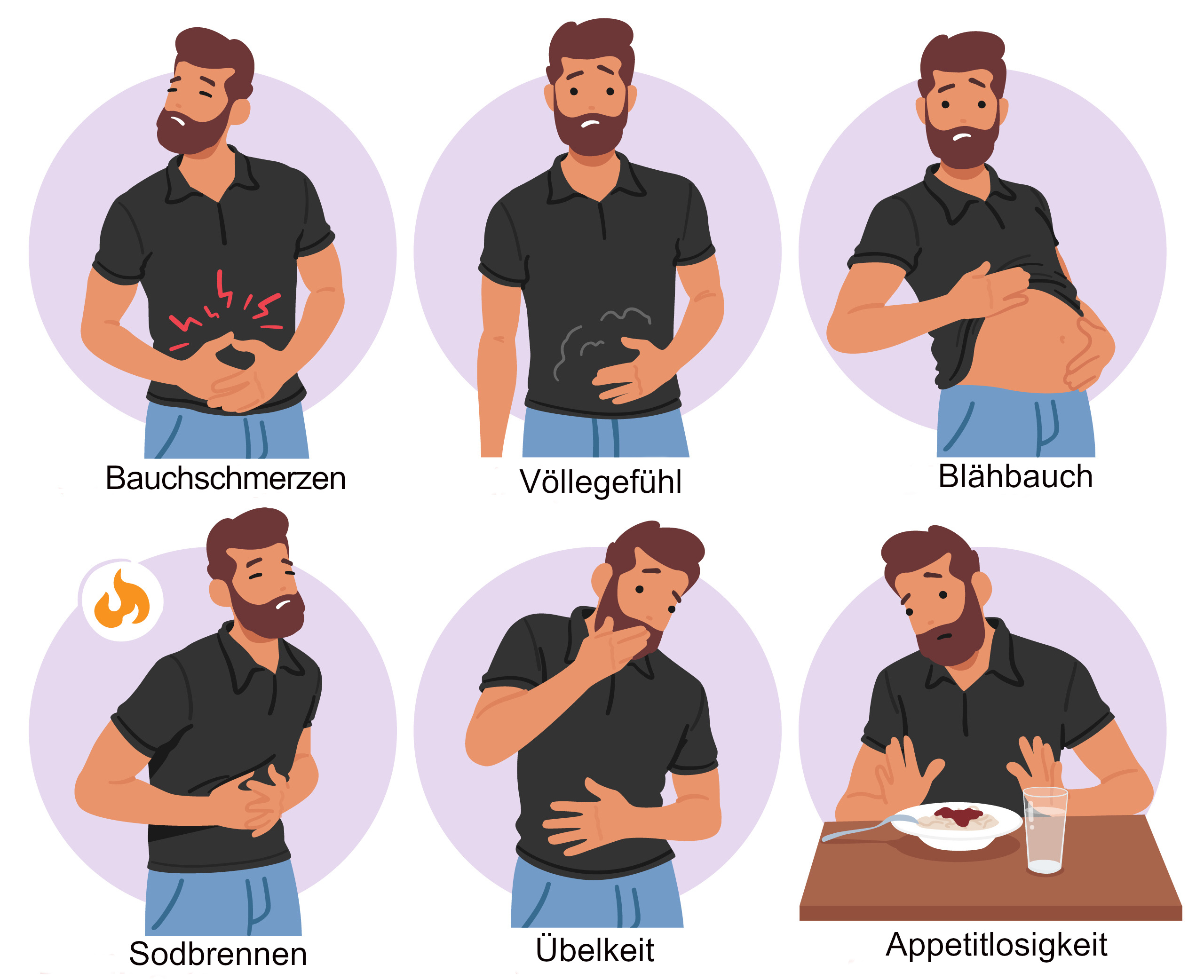
Dabei können folgende Symptome auftreten:
- Magenschmerzen,
- Völlegefühl,
- Sodbrennen,
- Übelkeit, manchmal mit Erbrechen,
- Aufstoßen,
- Appetitlosigkeit,
- aufgeblähter Bauch,
- Oberbauchschmerzen.
Einige dieser Symptome können auch bei anderen Erkrankungen auftreten.
Eine chronische Gastritis kann sich über einen längeren Zeitraum entwickeln und auch unbemerkt bleiben. Manchmal diagnostiziert sie die Ärztin oder der Arzt erst, wenn es zu Magengeschwüren kommt, die Beschwerden verursachen.
Mögliche Symptome einer chronischen Gastritis sind u.a.:
- leichte bis schwere Oberbauchschmerzen,
- Völlegefühl,
- Appetitlosigkeit,
- Magenschmerzen bei leerem Magen, sogenannter Nüchtern-Schmerz,
- Magenschmerzen nach dem Essen – sogenannter postprandialer Schmerz,
- schnelles Sättigungsgefühl beim Essen,
- Aufstoßen,
- Übelkeit.
Hinweis
Nicht immer stehen die Symptome in Verbindung mit einer Gastritis. Sie können auch Ursache eines sogenannten „Reizmagens“ sein. Dieser wird in der Fachsprache funktionelle Dyspepsie bezeichnet. Weitere Informationen dazu finden Sie unter Dyspepsie.
Wie wird die Diagnose einer Gastritis gestellt?
Die Ärztin oder der Arzt führt ein ausführliches Anamnese-Gespräch. Dabei fragt die Ärztin oder der Arzt:
- welche Beschwerden vorliegen,
- wann diese auftreten und wie lange sie bereits bestehen,
- ob und welche Medikamente eingenommen werden, da diese mit den Beschwerden direkt in Verbindung stehen können,
- ob die Beschwerden in Zusammenhang mit der Nahrungsaufnahme stehen.
Auch Fragen zum Lebensstil, z.B. der Konsum von Alkohol bzw. Zigaretten oder Stress sind wesentlich.
Zudem führt die Ärztin oder der Arzt eine körperliche Untersuchung durch. Bei dieser wird u.a. der Bauch abgetastet.
Unter Umständen ist eine genaue Untersuchung des Magens mittels Gastroskopie erforderlich. Bei der Gastroskopie können an unterschiedlichen Stellen des Magens Gewebeproben entnommen werden. Die Fachwelt spricht dabei von einer sogenannten Biopsie. Anhand der Biopsie, die schmerzfrei ist, wird eine mögliche Besiedelung des Magens mit Helicobacter pylori festgestellt. Der eindeutige Nachweis einer Gastritis ist nur histologisch möglich.
Zur Bestätigung einer Helicobacter-Infektion wird manchmal ein spezieller Atemtest eingesetzt. Der Erreger lässt sich auch durch eine Untersuchung des Blutes bzw. des Stuhls nachweisen.
Bei Verdacht auf eine autoimmune Gastritis (Typ A) kann darüber hinaus eine Blutuntersuchung stattfinden. Sie gibt Auskunft über Antikörper gegen Intrinsic-Faktor bzw. Vitamin-B12-Status.
Wie Möglichkeiten der Behandlung gibt es?
Die Behandlung einer Gastritis hängt von der Form der Gastritis sowie dem Ausmaß der Beschwerden ab.
Behandlung einer akuten Gastritis
Eine akute Gastritis heilt oft mit dem Vermeiden der Ursache, z.B. der auslösenden Substanz, von selbst wieder ab.
Weitere hilfreiche Maßnahmen der Selbstbehandlung sind z.B.:
- Schonkost mit Tee, Haferschleim und Zwieback für einige Tage,
- statt wenig großen Mahlzeiten schonen fünf bis sechs kleine Mahlzeiten den Magen.
Auch frei verkäufliche Tees oder Tropfen mit Pflanzenwirkstoffen wie Anis, Kümmel, Kamille oder Ingwer können Linderung verschaffen. Lokale Wärmeanwendungen wie Wärmekissen oder Wärmeflaschen können als angenehm empfunden werden.
Fachleute empfehlen bei einer akuten Gastritis zudem, auf Alkohol und Nikotin zu verzichten, sowie Kaffee und fetthaltige Speisen zu vermeiden.
Bei anhaltenden oder starken Beschwerden kann die Ärztin oder der Arzt säurehemmende Medikamente vorschlagen, um die Beschwerden zu lindern bzw. zu beseitigen. Folgende Wirkstoffe stehen zur Verfügung:
- Antazida wie Aluminiumhydroxid oder Magnesiumhydroxid – sie neutralisieren die vorhandene Magensäure.
- Protonenpumpenhemmer, abgekürzt PPI, wie Omeprazol oder Pantoprazol – diese hemmen die Bildung von Magensäure.
- H2-Rezeptor-Antagonisten wie Famotidin hemmen ebenfalls die Bildung von Magensäure.
- Kräutermischungen.
Dimenhydrinat oder Metoclopramid wirkt gegen Übelkeit. Antazida und Kräutermischungen werden in Apotheken rezeptfrei verkauft und eignen sich insbesondere bei leichten Beschwerden. Die anderen genannten Wirkstoffe sind rezeptpflichtig.
Behandlung einer chronischen Gastritis
Bei chronischer Gastritis ist die Therapie von der Form der Erkrankung abhängig:
- Behandlung von Typ-A-Gastritis: Besteht ein Vitamin-B12-Mangel, erfolgt eine Verabreichung dieses Vitamins. Weitere Informationen erhalten Sie unter Cobalamin (Vitamin B12). Ebenso kann durch die fehlende Magensäure ein Eisenmangel auftreten und erfordert Ersatz, vorzugsweise durch Injektion bzw. Infusion.
- Behandlung von Typ-B-Gastritis: Liegt eine Infektion mit dem Bakterium Helicobacter pylori vor, kann eine Antibiotikatherapie sinnvoll sein – eine sogenannte Eradikationstherapie. Sie erfolgt immer in Kombination mit einem Protonenpumpenhemmer. Der Therapieerfolg wird anschließend kontrolliert, meist mit einem Atemtest.
- Behandlung von Typ-C-Gastritis: Bei der chemisch-toxischen Gastritis besteht die Behandlung in erster Linie darin, die auslösenden Substanzen so weit wie möglich wegzulassen bzw. zu vermeiden, z.B. NSAR-Schmerzmittel. Bei Symptomen wie Rückfluss der Gallenflüssigkeit in den Magen bzw. in die Speiseröhre, die bei dieser Form der Gastritis verstärkt auftritt, kann die Ärztin oder der Arzt auch Medikamente verschreiben. Zudem kann die Ärztin oder der Arzt auch Medikamente zur Unterstützung der Peristaltik vorschlagen. Auch eine zeitlich begrenzte Behandlung mit Protonenpumpenhemmern kann die Beschwerden lindern.
Hinweis
Die Ärztin oder der Arzt informiert zu Medikamenten, Wirkung, Nebenwirkungen sowie Kontraindikationen. Im Arzneimittelspezialitäten-Register sind zudem Medikamente mit ihrem Beipacktext abrufbar.
Was kann ich selbst gegen eine Gastritis tun?
Generell ist zum Schutz gegen eine Reizung der Magenschleimhaut ein gewissenhafter Umgang mit Medikamenten wie NSAR und Acetylsalicylsäure sowie Alkohol empfehlenswert.
Leicht verdauliche Speisen sind bekömmlicher als fettige, schwere Kost. Zu heiße Speisen können ebenso wie stark gewürzte Speisen die Magenschleimhaut reizen. Das gilt auch für sehr heiße oder kalte Getränke. Säurebildende Lebensmittel wie Zitrusfrüchte, Kaffee und Alkohol, aber auch Stress regen die Bildung der Magensäure an und können ebenfalls negativ auf den Magen wirken. Auch das Rauchen hat negativen Einfluss auf den Magen, da Rauchen die Magenschleimhaut reizt.
Fünf bis sechs kleine Mahlzeiten pro Tag belasten den Magen weniger als ein bis zwei große Mahlzeiten. Essen und Trinken in Ruhe wirkt sich ebenfalls positiv aus.
Wohin kann ich mich wenden?
Zur Abklärung und Behandlung einer Gastritis können Sie sich an folgende Stellen wenden:
- Ärztin oder Arzt für Allgemeinmedizin,
- Primärversorgungseinheit,
- Fachärztin oder Facharzt für Innere Medizin (Spezialgebiet Gastroenterologie und Hepatologie).
Hinweis
Für alle Gesundheitsfragen, wenn Sie nicht wissen, ob Sie ins Krankenhaus sollen, wenn Ihre Ärztin oder Ihr Arzt nicht verfügbar ist: Rufen Sie 1450 an – die Rund-um-die-Uhr-Gesundheitsberatung.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- AMBOSS (2024): Chronische Gastritis. Online abgerufen im Jänner 2025 unter www.amboss.com (Registrierung erforderlich)
- AMBOSS (2025): Nicht-Opioid-Analgetika. Online abgerufen im Februar 2025 unter www.amboss.com (Registrierung erforderlich)
- AWMF online (2022): Aktualisierte S2k-Leitlinie Helicobacter pylori und gastroduodenale Ulkus-Krankheit der DGVS. AWMF-Registernr.: 021-001. Online abgerufen im Dezember 2024 unter https://register.awmf.org
- Babelghaith S. et al. (2024): The use of complementary and alternative medicine for functional gastrointestinal disorders among the saudi population. Saudi Pharm J. 2024 Jun;32(6):102084. Online abgerufen im März 2025 unter https://pubmed.ncbi.nlm.nih.gov
- Berstein Ch. N. et al. (2024): Chronic Gastritis. Online abgerufen im Februar 2025 unter www.dynamed.com (Registrierung erforderlich)
- Pschyrembel Online (2022): Gastritis. Online abgerufen im Jänner 2025 unter www.pschyrembel.de
- Institut für Qualität und Wirtschaftlichkeit (Hg.) (2021): Magenschleimhautentzündung (Gastritis). Online abgerufen im Dezember 2024 unter www.gesundheitsinformation.de
- Internisten im Netz (2023): Gastritis: Therapie. Online abgerufen im Februar 2025 unter www.internisten-im-netz.de
- Internisten im Netz (2023): Gastritis: Ursachen & Risikofaktoren. Online abgerufen im Dezember 2024 unter www.internisten-im-netz.de
- Internisten im Netz (2023): Gastritis: Was ist eine Gastritis? Online abgerufen im Dezember 2024 unter www.internisten-im-netz.de
- Internisten im Netz (2023): Gastritis: Vorsorge & Schutz. Online abgerufen im Februar 2025 unter www.internisten-im-netz.de
- Koskenpato J. (2023): Ulcus pepticum, Helicobacter-pylori-Infektion und chronische Gastritis. Ebm-Guidelines. Online abgerufen im Jänner 2024 unter www.ebm-guidelines.com (Registrierung erforderlich)
- Messmann H. et al. (2021): Klinische Gastroenterologie. Kapitel 37 Gastritis. 2. vollständig überarbeitete Auflage. Georg Thieme Verlag Stuttgart, New York
- Pamela J.J. (2024): Gastritis: Etiology and diagnosis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Februar 2025 unter www.uptodate.com (Registrierung erforderlich)
- Psychrembel Online (2021): akut. Online abgerufen im Februar 2025 unter www.pschyrembel.de
- Rosien U. et al. (2021): Facharztwissen Gastroenterologie und Hepatologie. Kapitel 3, 2. Auflage. Elsevier Verlag Gmbh Deutschland
- UpToDate Patient education (2025): Gastritis (The Basics). Waltham, MA: UpToDate Inc. Online abgerufen im Februar 2025 unter www.uptodate.com (Registrierung erforderlich)
- UpToDate Patient educaton (2025): Gastritis – Discharge instructions (The Basics). Waltham, MA: UpToDate Inc. Online abgerufen im Februar 2025 unter www.uptodate.com (Registrierung erforderlich)
Letzte Aktualisierung: 31. März 2025
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Univ.Prof. Prim. Dr. Rainer Schöfl, Facharzt für Innere Medizin, Zusatzfach Innere Medizin (Endokrinologie u. Stoffwechselerkr.), Zusatzfach Innere Medizin (Gastroenterologie und Hepatologie)

