Herzinfarkt: Therapie
Inhaltsverzeichnis
Akutmaßnahmen im Notarztwagen
Die Notärztin/der Notarzt bzw. die Rettungssanitäterin/der Rettungssanitäter führt eine rasche Notfalluntersuchung (Bewusstseinslage, Pulsfrequenz, Atmung, Blutdruck, Sauerstoffsättigung im Blut etc.) durch. Danach wird bei akutem Koronarsyndrom sofort ein EKG geschrieben. Dieses erste EKG ist für die weitere therapeutische Vorgangsweise sehr wichtig.
Mehr zum Thema: Herzinfarkt: Diagnose
Sobald es der Zustand der Patientin/des Patienten zulässt, wird ein zügiger Transport ins Spital durchgeführt. Dabei überwacht das Notarztteam laufend sämtliche Kreislaufparameter. Zudem legt die Notärztin/der Notarzt einen Zugang in die Vene, um sofort mit der Therapie beginnen zu können. Ziel ist es, das Herz möglichst rasch zu entlasten. Jegliche Form von Anstrengung und Stress muss vermieden werden. Mit verschiedenen therapeutischen Maßnahmen wird der Sauerstoffverbrauch des Herzens gesenkt und die Durchblutung des Herzmuskels verbessert. Dazu zählen:
- liegender Transport und Lagerung mit leicht erhobenem Oberkörper,
- Schmerztherapie (Morphium),
- Sauerstoffgabe,
- Gabe gefäßerweiternder Medikamente (v.a. Nitrate als Spray oder Kapsel),
- blutplättchenhemmende Medikamente (Acetylsalicylsäure, Clopidogrel) zur Verhinderung weiterer Blutgerinnsel,
- gerinnungshemmende Medikamente (z.B. Heparin),
- gegebenenfalls Medikamente zur Senkung von Blutdruck und Herzfrequenz bei sehr schnellem Puls (v.a. Betablocker),
- gegebenenfalls Medikamente zur Steigerung der Herzfrequenz bei sehr langsamem Puls (Atropin),
- gegebenenfalls Medikamente, um Stress und Ängste zu reduzieren (z.B. Benzodiazepine),
- gegebenenfalls Medikamente gegen Übelkeit und Erbrechen,
- unter bestimmten Umständen (z.B. bei langen Transportzeiten über eine halbe Stunde) kann je nach Befund bereits im Notarztwagen mit der Lysetherapie (Gabe von Medikamenten zur Auflösung des Blutgerinnsels in der Koronararterie, siehe unten) begonnen werden.
Behandlungen im Spital
Je nach genauer Diagnose (instabile Angina pectoris, STEMI oder NSTEMI) werden im Krankenhaus weitere Behandlungen durchgeführt. Neben verschiedenen Basismaßnahmen ist die sogenannte Reperfusionstherapie zur Wiederherstellung der Gefäßdurchblutung wichtig.
Basismaßnahmen
- Aufnahme auf eine Herzüberwachungsstation,
- Fortsetzen der Blutgerinnungshemmung,
- Fortsetzen der Schmerztherapie sowie
- weitere Behandlungen, die von der genauen Diagnose und dem Gesundheitszustand der Patientin/des Patienten abhängig sind (z.B. Gabe von ACE-Hemmer bei Anzeichen einer Herzinsuffizienz, elektrische Kardioversion bei schweren Herzrhythmusstörungen etc.).
Wiederherstellung der Gefäßdurchblutung (Reperfusionstherapie)
Wichtigstes Ziel ist es, das verschlossene Blutgefäß zu öffnen, damit das Herzmuskelgewebe wieder durchblutet wird. Dafür stehen zwei Methoden der sogenannten Reperfusionstherapie zur Verfügung:
Mechanische Wiederherstellung der Durchblutung mittels Herzkatheterintervention (PCI)
Mit einer Herzkatheteruntersuchung bzw. Koronarangiographie können die Koronararterien dargestellt und Verengungen und Verschlüsse nachgewiesen werden. Unter lokaler Betäubung wird ein Katheter in die Leisten- oder Armarterie eingebracht und bis in das Herz geführt. Mithilfe eines Kontrastmittels können die Herzkranzgefäße auf einem Röntgenschirm dargestellt werden.
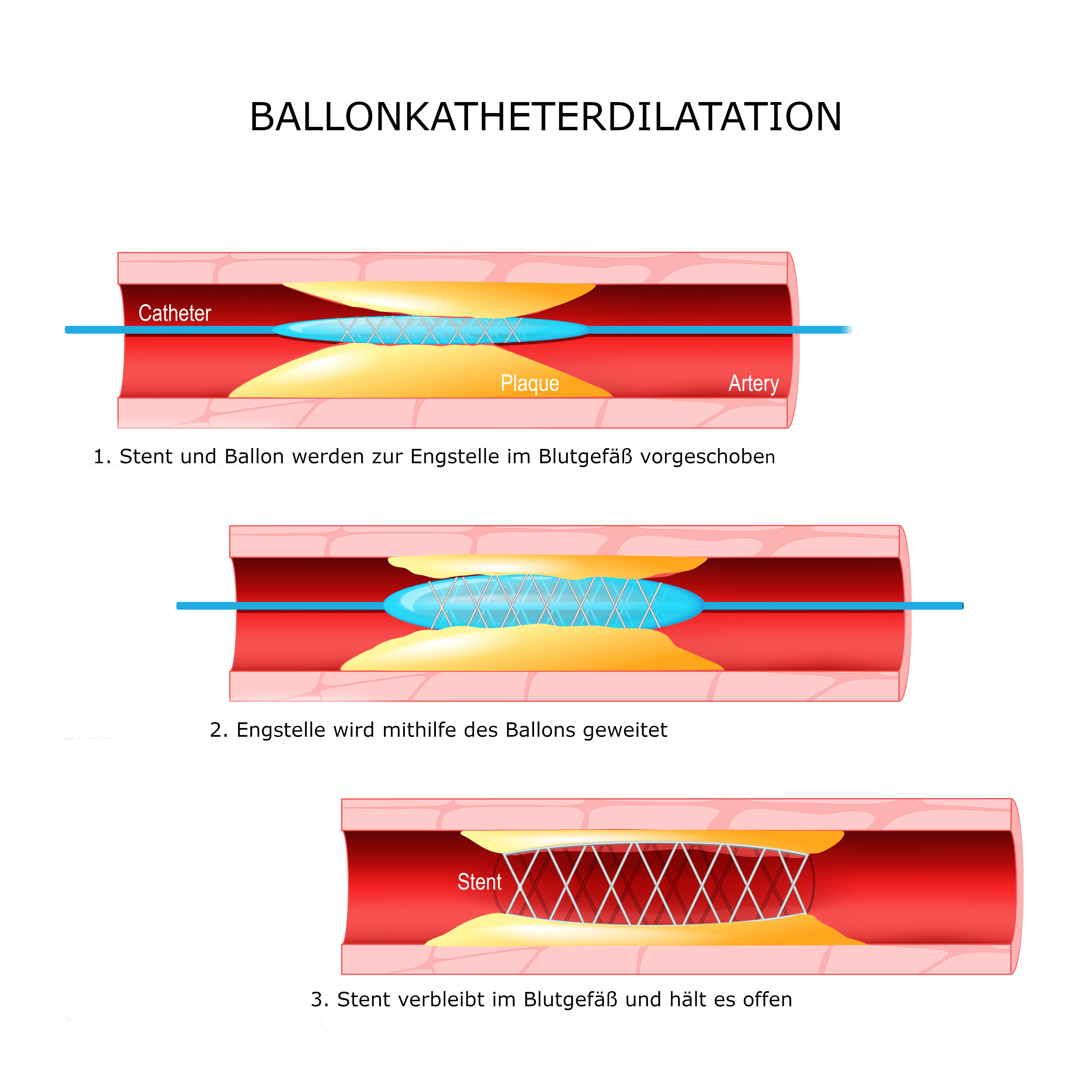
Sobald das verengte bzw. verschlossene Gefäß gefunden ist, wird sofort mit der Behandlung begonnen: Das Gefäß wird zunächst mit einem Ballon geweitet, der über einen Katheter zur entsprechenden Stelle vorgeschoben wird (Ballonkatheterdilatation, PTCA). Anschließend wird ein sogenannter Stent eingesetzt. Stents sind dünne „Stützröhrchen“ aus einem speziellen Drahtgeflecht, die das Gefäß offenhalten und den Blutfluss verbessern. Bei manchen Stents ist das Metallgitter zusätzlich mit Medikamenten beschichtet, die direkt in das Gefäßsystem abgegeben werden und die Wirksamkeit der Therapie erhöhen. Der Eingriff wird auch als primäre Herzkatheterintervention (PCI, perkutane koronare Intervention) bezeichnet. Er ist die wichtigste Behandlung bei einem schweren Herzinfarkt (STEMI).
Medikamentöse Wiederherstellung der Durchblutung (Fibrinolyse)
Unter Umständen wird zunächst versucht, die verschlossene Koronararterie mit Medikamenten wieder zu öffnen. Ziel dabei ist es, das Blutgerinnsel medikamentös aufzulösen und die Durchblutung des Herzmuskels wiederherzustellen. Dies wird als Fibrinolyse bzw. Lysetherapie bezeichnet. Die Patientin/der Patient erhält über einen venösen Zugang eine Substanz (Thrombolytika, Fibrinolytika), das für eine bestimmte Zeit die Blutgerinnung herabsetzt. Anschließend sollte so rasch wie möglich die Verlegung in ein medizinisches Zentrum erfolgen, in dem eine Koronarangiographie bzw. PCI durchgeführt werden kann.
Weitere Maßnahmen nach der Akutbehandlung
Je nach Gesundheitszustand wird die Patientin/der Patient nach der Akutphase einige Tage, mindestens aber 24 Stunden, auf einer Intensivstation überwacht. Unter Umständen sind weitere Behandlungsschritte notwendig, wie z.B. eine Bypass-Operation.
Bypass-Operation
Bei einer Bypass-Operation wird eine Umgehung der Gefäßverengung geschaffen: Man entnimmt zunächst einen Abschnitt eines gesunden, körpereigenen Gefäßes (meist eine innere Brustarterie) und näht diesen anschließend so am Herzen an, dass der Blutfluss an der verengten Stelle vorbeigeleitet wird. Der Eingriff erfolgt am offenen Herzen unter Vollnarkose.
Die Bypass-Operation kommt unter anderem bei besonders schweren Formen der koronaren Herzkrankheit zum Einsatz, z.B. wenn zwei oder drei Koronararterien betroffen sind. In einigen Fällen kann sie auch in der Akutphase eines Herzinfarktes als Notfalloperation durchgeführt werden (z.B. wenn das Infarktareal besonders groß oder eine PCI nicht möglich ist).
Nachsorge und Rehabilitation
Die Nachbehandlung und die sofortige Frühmobilisation nach einem Herzinfarkt und den damit verbundenen Behandlungen erfolgen auf einer kardiologischen Normalstation. Danach wird in der Regel eine Anschlussbehandlung in einem ambulanten Therapiezentrum oder in einer Rehabilitationsklinik durchgeführt.
Mehr zum Thema: Herzinfarkt: Rehabilitation
Langzeittherapie
Um das Risiko eines erneuten Herzinfarktes (Reinfarkt) zu verringern, erhält die Patientin/der Patient Medikamente für eine Langzeittherapie zur optimalen Einstellung der Blutdruck-, Blutzucker- und Blutfettwerte, wie z.B.:
- Betablocker: verhindern die Häufigkeit von schweren Herzrhythmusstörungen und optimieren die Herzarbeit.
- Plättchenhemmer (Thrombozytenaggregationshemmer): reduzieren das Risiko der Bildung von Blutgerinnseln. Aufgrund des Risikos einer Stentthrombose (d.h. der Stent verschließt sich durch ein Blutgerinnsel) müssen Patientinnen/Patienten nach einer PCI für einen längeren Zeitraum plättchenhemmende Medikamente einnehmen.
- Statine: senken das „schlechte“ LDL-Cholesterin.
- gegebenenfalls ACE-Hemmer oder AT-II-Rezeptorblocker: Diese Blutdruckmedikamente verhindern die Vergrößerung und Ausdehnung des linken Herzens.
Zudem können Betroffene durch das eigene Verhalten selbst einen wichtigen Beitrag zum Behandlungserfolg leisten. Eine Anpassung des Lebensstils ist das Um und Auf. Wichtig sind unter anderem eine ausgewogene Ernährung, ausreichend Bewegung, Rauchstopp und Vermeidung von Stress.
Wohin kann ich mich wenden?
Die Abklärung und Behandlung eines akuten Koronarsyndroms erfolgt durch
- eine Ärztin/einen Arzt für Allgemeinmedizin,
- eine Fachärztin/einen Facharzt für Innere Medizin,
- eine Fachärztin/einen Facharzt für Kardiologie,
- eine Notärztin/einen Notarzt.
Hinweis
Bei akuten Beschwerden, die auf einen Herzinfarkt hindeuten können, wählen Sie sofort den Notruf 144. Jede Patientin und jeder Patient mit akutem Koronarsyndrom muss unverzüglich in ein Krankenhaus transportiert werden.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- AMBOSS (2021): Akutes Koronarsyndrom. Online abgerufen im Juli 2021 unter www.amboss.com
- amboss.com: Myokardinfarkt; inhaltlicher Stand 22.04.2021; online abgerufen im Juli 2021 unter www.amboss.com
- Böcker, W.; Denk, H.; Heitz, Ph. U.; Moch, H. (Hg.) (2008): Pathologie, München.
- Deutsche Gesellschaft für Kardiologie (DGK), European Society of Cardiology (ESC): ESC Pocket Guidelines: Akutes Koronarsyndrom ohne ST-Strecken-Hebung (NSTE-ACS); Version 2020; Börm Bruckmeier Verlag GmbH; online abgerufen im Juli 2021 unter leitlinien.dgk.org
- Deutsche Gesellschaft für Kardiologie (DGK), European Society of Cardiology (ESC): ESC Pocket Guidelines: Therapie des akuten Herzinfarktes bei Patienten mit ST-Streckehhebung (STEMI); Version 2017; Börm Bruckmeier Verlag GmbH; online abgerufen im Juli 2021 unter leitlinien.dgk.org
- Deutsche Gesellschaft für Kardiologie (DGK), European Society of Cardiology (ESC): ESC Pocket Guidelines: Vierte Definition des Myokardinfarktes; Version 2018; Börm Bruckmeier Verlag GmbH; online abgerufen im Juli 2021 unter leitlinien.dgk.org
- Dietel, M.; Suttorp, N.; Zeitz, M. (Hg.) (2008): Harrisons Innere Medizin, Band 2, Berlin.
- Dürschmied D., Bode C., Von zur Mühlen C.: Chronisches Koronarsyndrom: Neudefinition der „stabilen“ koronaren Herzerkrankung“; In: Dtsch Arztebl 2019; 116(40): [12]; DOI: 10.3238/PersKardio.2019.10.04.02; online abgerufen im Juli 2021 unter www.aerzteblatt.de
- EbM-Guidelines: Kervinen H.: Akutes Koronarsyndrom und Myokardinfarkt; inhaltlicher Stand 9.6.2020; online abgerufen im Juli 2021 unter www.ebm-guidelines.com (Registrierung erforderlich)
- gesund.bund.de: Angina pectoris; inhaltlicher Stand 28.02.2020; online abgerufen im Juli 2021 unter gesund.bund.de
- gesund.bund.de: Herzinfarkt; inhaltlicher Stand 28.02.2020; online abgerufen im Juli 2021 unter gesund.bund.de
- Griebler, Robert; Winkler, Petra; Delcour, Jennifer; Eisenmann, Alexander (2021): Herz-Kreislauf-Erkrankungen in Österreich. Update 2020. Wien: Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz, Wien.
- Herold, G. u.a. (2011): Innere Medizin, Köln.
- Internisten im Netz, Hrsg. Bundesverband Deutscher Internisten e.V.: Herzinfarkt; inhaltlicher Stand 18.08.2017; online abgerufen im Juli 2021 unter www.internisten-im-netz.de
- Kannam J.P.; Aroesty J.M., Gersh B.J. (2021): Chronic coronary syndrome: Overview of care; inhaltlicher Stand 03.06.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- Mahler S.A. (2021): Angina pectoris: Chest pain caused by fixed epicardial coronary artery obstruction; inhaltlicher Stand 09.02.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- McConaghy J. (2021): Outpatient evaluation of the adult with chest pain; inhaltlicher Stand 26.02.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- patienteninformation.de: KHK – was Sie oder Ihre Angehörigen im Notfall tun können; Jänner 2019; herausgegeben von Bundesärztekammer und Kassenärztlicher Bundesvereinigung; online abgerufen im Juli 2021 unter www.patienten-information.de
- Pocket Leitlinie Deutsch-österreichische S3-Leitlinie: Infarkt-bedingter kardiogener Schock – Diagnose, Monitoring und Therapie; AWMF-Leitlinien-Register Nr. 019/01, Entwicklungsstufe: 3; 2. überarbeitete Auflage; gültig bis 1/2024 – Langversion, Kurzversion, Leitlinienreport; online abgerufen im Juli 2021 leitlinien.dgk.org
- Reeder G.S., Kennedy H.L. (2021): Diagnosis of acute myocardial infarction; inhaltlicher Stand 25.02.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- Reeder G.S., Kennedy H.L. (2021): Overview of the acute management oft ST-elevation myocardial infarction; inhaltlicher Stand 29.03.2021; online abgerufen im August 2021 unter www.uptodate.com (Registrierung erforderlich)
- Reeder G.S., Kennedy H.L. (2021): Overview of the non-acute management oft ST-elevation myocardial infarction; inhaltlicher Stand 30.03.2021; online abgerufen im August 2021 unter www.uptodate.com (Registrierung erforderlich)
- Renz-Polster, H.; Krautzig, S. (Hg.) (2008): Basislehrbuch Innere Medizin, Hamburg.
- S3 – Leitlinie zur kardiologischen Rehabilitation (LL-KardReha) im deutschsprachigen Raum Europas, Deutschland, Österreich, Schweiz (D-A-CH), Langversion - Teil 1, 2019 AWMF Registernummer: 133/001, online abgerufen im August 2021 unter www.awmf.org
- Simons M., Alpert J.S.: Acute coronary syndrome: Terminology and classification; inhaltlicher Stand 25.08.2020; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- Simons M., Breall A.B. (2021): Overview of the acute management of non-ST elevation acute coronary syndromes; inhaltlicher Stand 31.03.2021; online abgerufen im August 2021 unter www.uptodate.com (Registrierung erforderlich)
- Simons M., Breall A.B. (2021): Overview of the non-acute management of unstable angina and non-ST elevation myocardial infarction; inhaltlicher Stand 31.03.2021; online abgerufen im August 2021 unter www.uptodate.com (Registrierung erforderlich)
- uptodate: Patient education: Chest pain (Beyond the Basics); Aroesty J.M.; Kannam J.P.; inhaltlicher Stand 01.07.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- uptodate: Patient education: Chest pain (The Basics); inhaltlicher Stand 27.07.2021; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- uptodate: Patient education: Heart attack (Beyond The Basics); Reeder G.S.; inhaltlicher Stand 20.08.2020; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- uptodate: Patient education: Heart attack recovery (Beyond The Basics); Aroesty J.M, Kannam J.P.; inhaltlicher Stand 10.12.2020; online abgerufen im Juli 2021 unter www.uptodate.com (Registrierung erforderlich)
- Wenger N.K., Rosenson R.S., Braun L.T. (2020): Cardiac rehabiliation: Indications, efficacy, and safety in patients with coronary heart disease; inhaltlicher Stand 28.10.2020; online abgerufen im August 2021 unter www.uptodate.com (Registrierung erforderlich)
Letzte Aktualisierung: 22. November 2021
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: MR a.o.Univ.Prof. Dr. Erich Minar, Facharzt für Innere Medizin, Zusatzfach Innere Medizin (Angiologie)

