Tiefe Venenthrombose (TVT, Phlebothrombose)
Inhaltsverzeichnis
Was ist eine tiefe Venenthrombose?
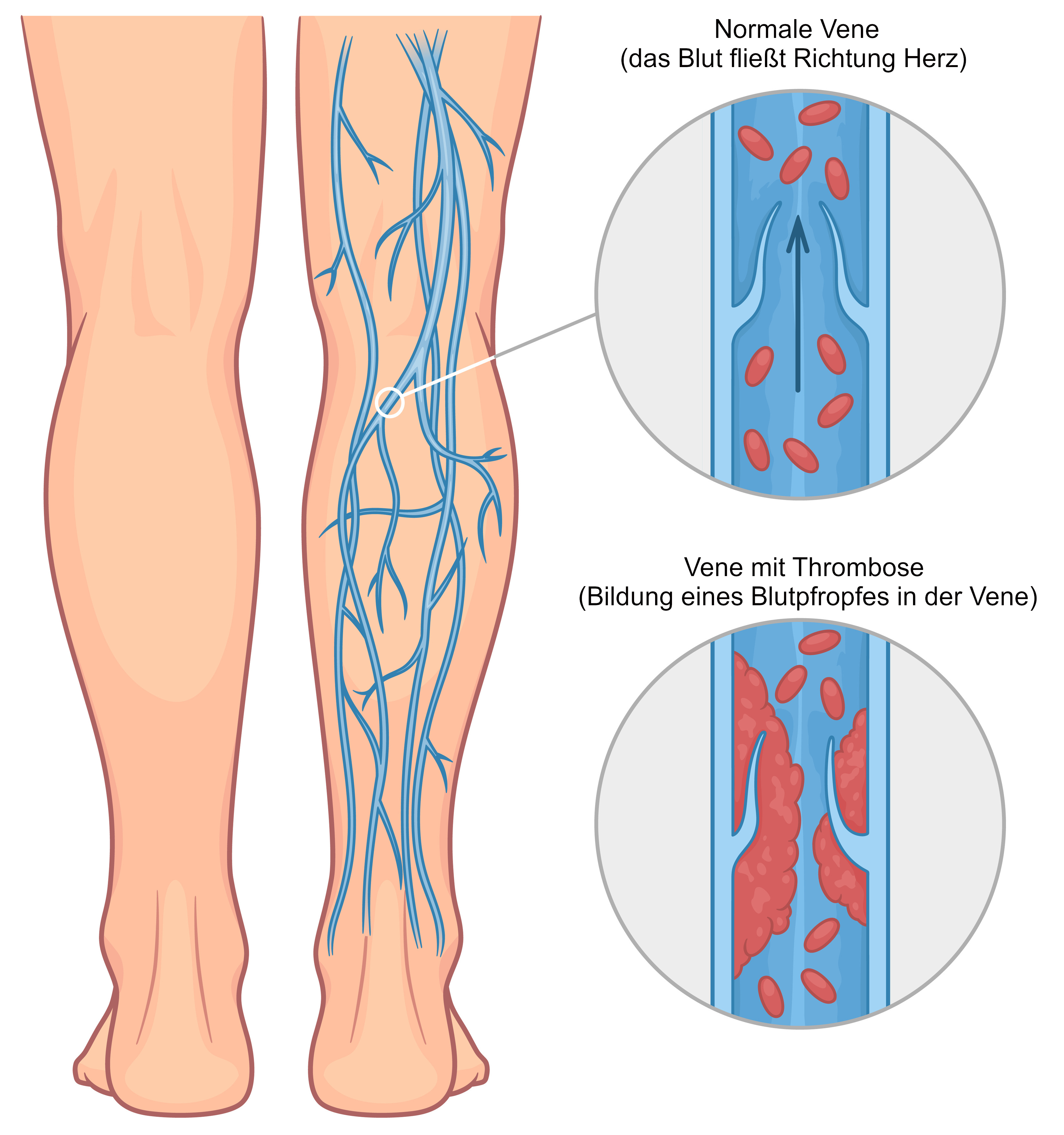
Bei einer tiefen Venenthrombose (TVT) bildet sich eine Thrombose in einer tief unter einer Muskelschicht sitzenden Vene. Meistens bilden sich diese Thrombosen in den Beinen, selten im Becken oder in oberen Körperregionen, z.B. in den Armen. Tiefe Beinvenenthrombosen treten häufiger auf der linken als auf der rechten Körperseite auf.
Internationale Daten besagen, dass ungefähr eine von 1.000 Personen pro Jahr eine tiefe Beinvenenthrombose bekommt. Genaue Daten liegen für Österreich nicht vor. Männer sind häufiger betroffen als Frauen, insbesondere ältere Männer.
Welche Folgen kann eine tiefe Venenthrombose haben?
Viele Blutgerinnsel lösen sich von selbst durch körpereigene Reparaturvorgänge auf und haben keine gesundheitlichen Folgen. In der Fachsprache wird dieser Reparaturvorgang auch Fibrinolyse genannt. Eine Thrombose bleibt dann meist unbemerkt.
Wenn sich das Gerinnsel nicht auflöst, kann das Blut nur schwer oder nicht mehr in weitere Körperteile fließen. Durch die Störung der Durchblutung können mit der Zeit Schmerzen und Schwellungen auftreten. Diese machen eine Behandlung notwendig, auch um weitere Komplikationen zu vermeiden.
Eine chronische Stauung des Blutes bei einer TVT kann zu einer Druckerhöhung in den Venen und einer zunehmenden Schädigung der Gefäßwände und Venenklappen führen. Das Krankheitsbild bezeichnen Fachleute als postthrombotisches Syndrom.
Ein Blutgerinnsel kann in den Blutgefäßen auch weitertransportiert und in andere Körperregionen geschwemmt werden. Das kann erste Komplikationen verursachen. Besonders gefährlich ist es, wenn das Blutgerinnsel bis in die Lunge kommt. Dann kann sich eine Lungenembolie entwickeln, die – je nach Ausprägung – lebensbedrohlich sein kann.
Wie kommt es zu einer tiefen Venenthrombose?
Verschiedene Ursachen können zu Thrombosen im Körper führen und somit auch eine tiefe Venenthrombose begünstigen. Als wesentliche Ursachen für Thrombosen gelten:
- Veränderung der Blutzusammensetzung: z.B. durch gestiegenes Lebensalter, aktive Krebserkrankung, bereits aufgetretene Thrombosen, Thrombosen in der Familie, Schwangerschaft, Einnahme von Hormonen, Entzündungen oder angeborene Gerinnungsstörungen.
- Verlangsamung des Blutflusses: z.B. durch starkes Übergewicht, Krampfadern, Immobilität durch z.B. Bettlägerigkeit, lange Liegezeit nach Operationen oder Unfallverletzungen. Auch langes Sitzen mit wenig Bewegungsmöglichkeit wie z.B. bei langen Flügen ab vier Stunden kann den Blutfluss verlangsamen.
- Schäden an den inneren Venenwänden: z.B. durch große Operationen, Verletzungen, Knochenbrüche, Entzündungen oder das Legen eines Venenkatheters.
Was sind Risikofaktoren für eine tiefe Venenthrombose?
Bei der Entstehung einer Thrombose spielen meist mehrere Risikofaktoren zusammen. Das Vorliegen einzelner Risikofaktoren erhöht das Risiko für eine TVT nur geringfügig.
Risikofaktoren für eine tiefe Venenthrombose sind z.B.:
- Lebensalter über 60 Jahre,
- eingeschränkte Mobilität, bei z.B.
- Gebrechlichkeit,
- Krankheit,
- Operation oder Verletzung,
- sitzendem Beruf,
- langer Reise über vier Stunden,
- starkem Übergewicht, auch: Adipositas,
- bestehende Krebserkrankung,
- bereits durchgemachte Thrombose,
- unbehandelte Krampfadern,
- Einnahme von Östrogen,
- Schwangerschaft und Wochenbett,
- Rauchen,
- bestehende Gerinnungsstörung wie z.B. Antiphospholipid-Syndrom,
Zudem können bestimmte Krankheiten die Blutgerinnung beeinflussen und so das Risiko für eine tiefe Venenthrombose erhöhen. Dazu zählen u.a. folgende Krankheiten:
- schwere Infektionen,
- Herzschwäche, auch: Herzinsuffizienz,
- Arterienverkalkung, auch: Arteriosklerose,
- Lungenerkrankungen wie COPD,
- Diabetes,
- Nierenerkrankungen,
- angeborene Blutgerinnungsstörung durch Genmutation an z.B. Faktor-V oder Prothrombin.
Wie kann man einer tiefen Venenthrombose vorbeugen?
Besteht ein erhöhtes Risiko für eine tiefe Beinvenenthrombose, empfehlen Fachleute folgende allgemeine Verhaltensmaßnahmen, um dieses Risiko zu vermindern:
- Bewegung verbessert die Durchblutung. Bei langer sitzender Tätigkeit oder Reise alle ein bis zwei Stunden eine Pause machen, aufstehen und herumgehen. Bei einem langen Flug mindestens jede Stunde bewegen. Gymnastik: z.B. mit den Zehenspitzen auf und ab zeigen, Fußkreisen und die Hände, Handgelenke und Arme bewegen.
- Hochlagern der Beine verbessert den Rückstrom des Bluts in den Venen zum Herzen. Beine am besten über Herzhöhe hochlagern.
- Ausreichend trinken beeinflusst die Viskosität des Blutes. Weitere Informationen finden Sie unter Wie viel Flüssigkeit braucht der Körper?
- Enge und einschnürende Kleidung vermeiden, da dies die Durchblutung beeinträchtigen kann.
- Frühe Mobilisation nach Operation oder Krankheit, die längeres Liegen im Bett erforderlich machte.
Es ist wissenschaftlich unklar, ob diese allgemeinen Verhaltensmaßnahmen gegen Thrombosen wirksam sind. Dennoch hat sich die Fachwelt derzeit auf diese Empfehlungen geeinigt.
Folgende medizinischen Maßnahmen gibt es zur Vorbeugung einer Thrombose:
Kompressionsstrümpfe
Kompressionsstrümpfe üben durch ihre Elastizität einen hohen Druck auf das Bein aus und unterstützen so den Blutfluss. Ob Kompressionsstrümpfe einen vorbeugenden Effekt auf die Entstehung einer TVT haben, ist wissenschaftlich nicht eindeutig belegt:
- Wissenschaftlich nachgewiesen ist ein vermindertes Risiko einer TVT nach Operationen und Verbleib im Krankenhaus.
- Unklar ist der Einfluss auf das Risiko einer tiefen Beinvenenthrombose mit Symptomen bei längeren Flugreisen.
- Unklar ist der Einfluss auf das Risiko einer Lungenembolie.
Hinweis
Es gibt Ausnahmen, wann keine Kompressionsstrümpfe getragen werden sollten. Etwa bei bestimmten Formen einer Herzschwäche, bei arterieller Verschlusskrankheit oder Nervenschäden durch Diabetes. Es ist wichtig, das Tragen von Kompressionsstrümpfen vorab mit einer Ärztin oder einem Arzt abzuklären.
Medikamentöse Thrombosevorbeugung: Thromboseprophylaxe
Mit Medikamenten kann die Blutgerinnung vorbeugend herabgesetzt werden, um das Risiko einer Thrombose zu vermindern. Eine medikamentöse Thromboseprophylaxe wird bei unterschiedlichen gesundheitlichen Situationen, Erkrankungen oder Eingriffen empfohlen. Dazu zählen z.B. Operationen im Bauchraum, am Knie, im Becken oder in der Hüfte. Dazu erhalten die Betroffenen für einen bestimmten Zeitraum Gerinnungshemmer, sogenannte Antikoagulantien. Solche Medikamente können gespritzt oder eingenommen werden. Dazu zählen z.B. Heparin oder Vitamin-K-Antagonisten.
Hinweis
Die Ärztin oder der Arzt bespricht mit der Patientin oder dem Patienten, welche Möglichkeiten der Thrombosevorbeugung es gibt, informiert über die Anwendung und klärt über Vor- und Nachteile der Maßnahmen auf.
Welche Symptome können bei einer tiefen Venenthrombose auftreten?
Eine tiefe Venenthrombose verläuft in bis zur Hälfte der Fälle ohne Symptome. Mögliche Symptome äußern sich meist an der betroffenen Körperstelle.
Bei einer tiefen Beinvenenthrombose zeigen sich Symptome am Bein als z.B.:
- Schwellung oder Ödem,
- Schmerz,
- Erwärmung,
- Schwere- und Spannungsgefühl,
- Rötung der Haut.
Hinweis
Bei jedem Verdacht auf eine tiefe Beinvenenthrombose ist eine sofortige medizinische Abklärung notwendig! Bei akuten Beschwerden wählen Sie den Notruf unter 144. Weitere Informationen finden Sie unter Wohin kann ich mich wenden?
Wie erfolgt die Diagnose einer tiefen Venenthrombose?
Die Ärztin oder der Arzt informiert sich in einem ausführlichen Gespräch, der Anamnese, mit der oder dem Betroffenen über Beschwerden und auch mögliche Veränderungen an den Venen. Sie oder er wird sich u.a. erkundigen, ob früher bereits Thrombosen aufgetreten sind und ob bzw. welche Medikamente eingenommen werden.
Die Ärztin oder der Arzt wird bei einer körperlichen Untersuchung u.a. die Beine und insbesondere die Waden sowie Fußsohlen auf Schwellungen und Schmerz untersuchen. Sie oder er wird anhand eines Scores die Wahrscheinlichkeit für eine Thrombose beurteilen. Ein Score ist ein Schema, mit dem ein Risiko eingeschätzt werden kann.
Besteht der Verdacht auf eine Thrombose, wird die Ärztin oder der Arzt sofort weiterführende Untersuchungen – entweder ambulant oder stationär – veranlassen. Folgende Untersuchungen können folgen, u.a.:
- Ultraschall: Anhand einer Ultraschalluntersuchung, wie z.B. Duplexsonographie, kann überprüft werden, ob und wo ein Blutgerinnsel vorliegt.
- Blutuntersuchung: Auf bestimmte Biomarker der Aktivierung der Blutgerinnung, z.B. D-Dimer-Test. Ist der D-Dimer-Test negativ, kann das Vorliegen einer Thrombose weitgehend ausgeschlossen werden. Bei einem positiven Testergebnis müssen die Betroffenen genauer untersucht werden, mit z.B. Ultraschall.
- Weitere Blutuntersuchungen: Bestimmung weiterer Faktoren im Blut wie z.B. Thrombozyten, Kreatinin.
Ggf. sind weiterführende Untersuchungen erforderlich, z.B. eine Computer- oder Magnetresonanztomographie.
Zudem ist es wesentlich abzuklären, warum es zu der tiefen Venenthrombose kam. Die Ärztin oder Arzt kann daher zum Beispiel eine Abklärung vorschlagen, ob eine Thromboseneigung besteht.
Welche Möglichkeiten der Behandlung einer tiefen Venenthrombose gibt es?
Eine tiefe Venenthrombose (TVT) wird vor allem mit Medikamenten behandelt. Fachleute sprechen dabei von Antikoagulantien. Bekannt sind diese Medikamente auch unter dem Begriff Blutverdünner. Zudem können weitere Behandlungen zum Einsatz kommen, z.B. Kompressionstherapie oder operative Maßnahmen.
Die Ärztin oder der Arzt bespricht mit den Betroffenen, welche Möglichkeiten der Behandlung es gibt, und klärt über die Vorteile und Nachteile sowie Risiken von z.B. Blutungen auf. Sie oder er unterstützt dabei, die für die individuelle Situation der Betroffenen geeignetste Wahl zu treffen.
Medikamentöse Behandlung
Die medikamentöse Behandlung einer TVT umfasst folgende Abschnitte:
Akuttherapie mit Medikamenten
Durch die Gabe bestimmter Medikamente wird die Blutgerinnung so verändert, dass sich das Blutgerinnsel nicht vergrößert und der Körper das Blutgerinnsel selbst auflösen kann. Fachleute sprechen dabei von einer Initialtherapie. Ziel ist das Abwenden lebensbedrohlicher Situationen, insbesondere das Verhindern einer Lungenembolie sowie von Spätschäden wie etwa dem postthrombotischen Syndrom. Zur Verfügung stehen u.a. direkte Hemmer von Gerinnungsfaktoren, Vitamin-K-Antagonisten und Heparine.
Längere Einnahme gerinnungshemmender Medikamente
Nach der Initialtherapie ist die Einnahme gerinnungshemmender Medikamente über einen längeren Zeitraum erforderlich. Fachleute sprechen dabei von einer Erhaltungstherapie. In der Regel werden mindestens drei Monate empfohlen. Abhängig von bestimmten Risikofaktoren kann eine Einnahme bis zu sechs Monate erforderlich sein. Etwa bei bereits vorangegangenen Thrombosen, einer Lungenembolie oder Krebserkrankungen. Zur Verfügung stehen u.a. direkte Hemmer von Gerinnungsfaktoren, Vitamin-K-Antagonisten und Heparine.
Unter bestimmten Umständen kann zur Vorbeugung des Wiederauftretens einer Thrombose eine lebenslange Einnahme gerinnungshemmender Medikamente erforderlich sein.
Kontrolluntersuchungen folgen nach dem Übergang von der Akut- auf die Erhaltungstherapie sowie nach drei bis sechs Monaten Behandlung.
Kompressionstherapie
Zu Beginn der Behandlung kann die Ärztin oder der Arzt einen Kompressionsverband anlegen. Später empfehlen Ärztinnen und Ärzte meist das Tragen von Kompressionsstrümpfen für mindestens drei bis sechs Monate. Medizinische Kompressionsstrümpfe verbessern den Blutfluss und helfen gegen Beschwerden. Es gibt keinen wissenschaftlichen Beleg dafür, dass Kompressionsstrümpfe das Risiko von Spätfolgen wie dem postthrombotischen Syndrom verringern.
Kathetergestützte Eingriffe
- Wiederherstellung des Blutflusses in der Vene: Bei bestimmten Thrombosen kann eine mechanische Reparatur der Vene zur Wiederherstellung des Blutflusses sinnvoll sein: Etwa bei ausgedehnten Thrombosen im Beckenbereich. Fachleute sprechen dabei von einer Rekanalisation der Vene. Zur Verfügung stehen hier u.a. kathetergestützte Methoden wie die sogenannte Thrombektomie mit Entfernen des Blutgerinnsels oder das Einsetzten von Stents als Gefäßstütze über einen Katheter.
- Venenfilter: In seltenen Fällen kann ein Filter in eine der Hauptvenen im Becken eingesetzt werden. Dieser Filter soll Blutgerinnsel auffangen und so ein Verschleppen in die Lunge und somit eine Lungenembolie verhindern. Fachleute sprechen dabei von einem Vena-cava-Filter. Diese Methode kann u.a. bei Personen mit bereits mehrfachen Lungenembolien angewendet werden.
Wohin kann ich mich wenden?
Bei Verdacht auf eine tiefe Venenthrombose ist es wichtig, dass sofort eine medizinische Abklärung erfolgt.
Zur Abklärung können Sie sich an folgende Stellen wenden:
- Gesundheitsberatung 1450
- Ärztin oder Arzt für Allgemeinmedizin
- Fachärztin oder Facharzt für Innere Medizin und Angiologie
- Fachärztin oder Facharzt für Dermatologie und Venerologie
- Gefäßambulanz
Hinweis
Bei akuten Beschwerden wählen Sie den Notruf unter 144.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A bis Z
sowie über die Online-Services und Formulare der Sozialversicherung.
- AMBOSS (2024): Phlebothrombose (venöse Thromboembolie). Online abgerufen im April 2024 unter www.amboss.com.
- AWMF online (2023): S2k-Leitlinie Diagnostik und Therapie der Venenthrombose und Lungenembolie. AWMF-Registernummer: 065-002. Online abgerufen im April 2024 unter www.awmf.org.
- Bauer, K.; Lip, G. (2023): Overview of the causes of venous thrombosis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2024 unter www.uptodate.com (Registrierung erforderlich).
- Bundesministerium für Gesundheit (Hg.) (2021): Tiefe Venenthrombose (TVT). Online abgerufen im Mai 2024 unter www.gesund.bund.de
- Cochrane Review (2018): Sachdewa, A. et al.: Graduated compression stockings for prevention of deep vein thrombosis. Cochrane Database of Systematic Reviews 2018, Issue 11. Art. No.: CD001484. DOI: 10.1002/14651858.CD001484. Online abgerufen im Juni 2024 unter www.cochranelibrary.com.
- Cochrane Review (2021): Clarke, M. et al.: Compression stockings for preventing deep vein thrombosis in airline passengers. Cochrane Database of Systematic Reviews 2021, Issue 4. Art. No.: CD004002. DOI: 10.1002/14651858.CD004002. Online abgerufen im Juni 2024 unter www.cochranelibrary.com.
- Fedorowicz, Z. (2023): Deep vein thrombosos. DynaMed. Ipswich, MA: EBSCO Information Services. Online abgerufen im April 2024 unter www.dynamed.com (Registrierung erforderlich).
- Harjola, V. (2024): Tiefe Venenthrombose. Ebm-Guidelines. Online abgerufen im Mai 2024 unter www.ebm-guidelines.com (Registrierung erforderlich).
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) (2022): Was sind Blutgerinnsel und wie entstehen sie? Online abgerufen im Mai 2024 unter www.gesundheitsinformation.de.
- Institut für Qualität und Wirtschaftlichkeit im Gesundheitswesen (IQWiG) (2022): Was sind Gerinnungshemmer? Online abgerufen im Mai 2024 unter www.gesundheitsinformation.de.
- Lassila, R. (2022): Prävention venöser Thromboembolien. Ebm-Guidelines. Online abgerufen im April 2024 unter www.ebm-guidelines.com (Registrierung erforderlich).
- Up To Date (2024): Patient education: Deep vein thrombosis (blood clot in the leg) (The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2024 unter www.uptodate.com (Registrierung erforderlich).
- Up To Date (2024): Patient education: Deep vein thrombosis – Discharge instructions (The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2024 unter www.uptodate.com (Registrierung erforderlich).
- Up To Date (2024): Patient education: Lower extremity chronic venous disease (Beyond the Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im April 2024 unter www.uptodate.com (Registrierung erforderlich).
Letzte Aktualisierung: 13. September 2024
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Priv.-Doz. Dr. Oliver Schlager, Facharzt für Innere Medizin, Zusatzfach Angiologie

