Diabetes Typ 1
Inhaltsverzeichnis
Es gibt verschiedene Formen von Diabetes mellitus, kurz: Diabetes. Die häufigste Form ist der Typ-2-Diabetes.
Basis-Info: Zuckerstoffwechsel und Insulin
Alle Zellen des Körpers brauchen Zucker, um richtig zu funktionieren. Zucker liefert den Muskeln und Organen Energie für ihre Arbeit. Bis der Zucker aus der Nahrung dort ankommt, wo er gebraucht wird – im Inneren der Zellen –, laufen verschiedene Vorgänge ab:
Zucker gelangt mit der Nahrung in den Darm. Dort wird er aus der Nahrung gefiltert, aufgespalten und ins Blut aufgenommen. Der Blutzuckerspiegel steigt an. Über den Blutkreislauf wird der Zucker zu den Zellen verteilt. Damit die Zellen den Zucker verwerten und in Energie umwandeln können, muss er in die Zellen hineingelangen. Dafür ist das Hormon Insulin zuständig: Es sorgt dafür, dass der Zucker aus dem Blut in die Zellen aufgenommen wird. In der Folge nimmt der Zuckergehalt im Blut ab.
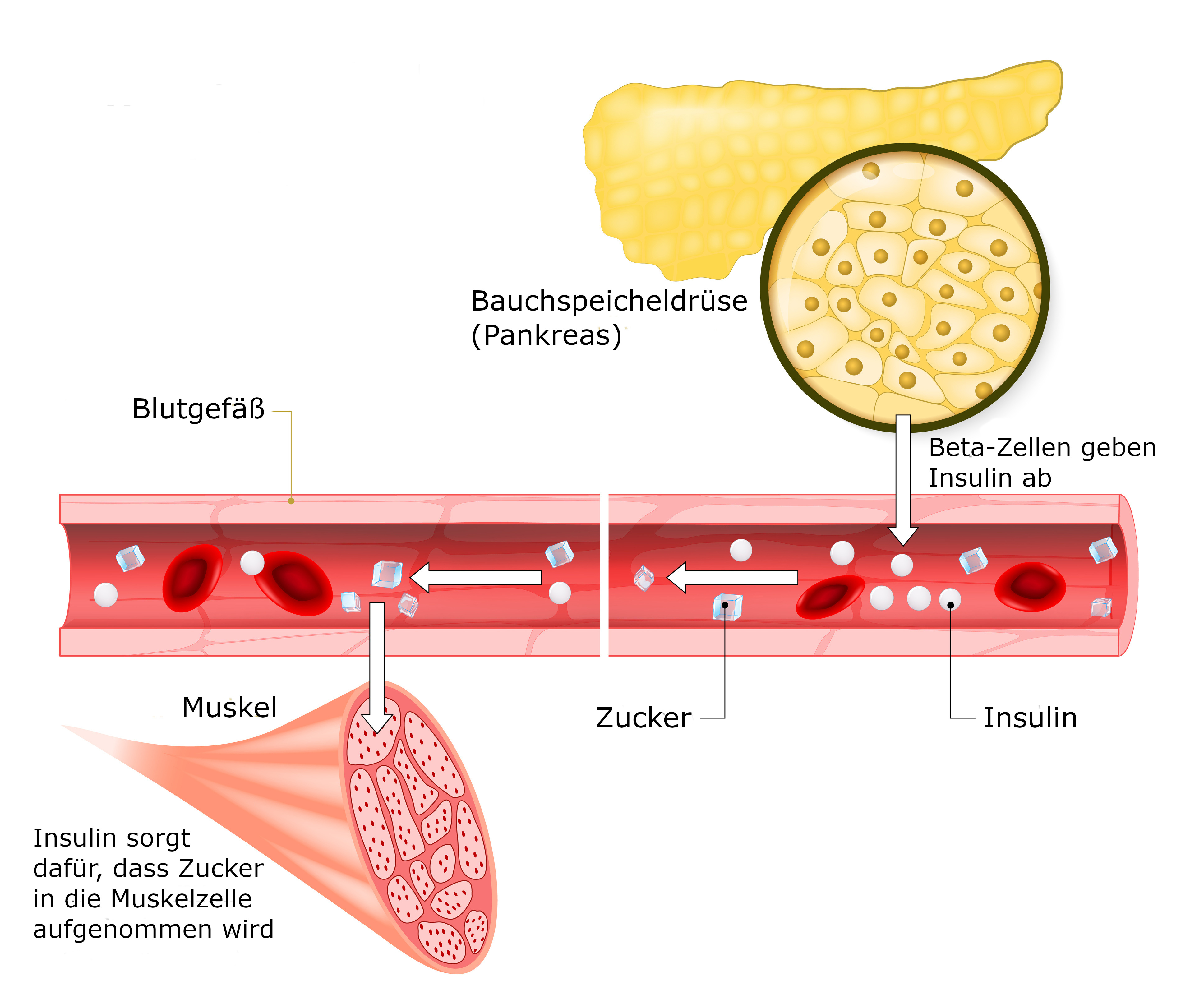
Insulin wird in der Bauchspeicheldrüse produziert. Die Bauchspeicheldrüse misst dauernd, wie hoch der Blutzuckerspiegel ist: Ist er hoch, schüttet sie Insulin aus, um ihn zu senken. Ohne Insulin sammelt sich der Zucker im Blut an.
Wie entsteht Diabetes Typ 1?
Typ-1-Diabetes ist eine Autoimmunerkrankung. Das bedeutet, die Zellen in der Bauchspeicheldrüse, die Insulin produzieren – die sogenannten Betazellen –, werden vom körpereigenen Immunsystem angegriffen und zunehmend zerstört. Dadurch produziert die Bauchspeicheldrüse im Laufe der Zeit immer weniger Insulin. In der Folge können die Zellen den Zucker aus der Nahrung nicht ausreichend aufnehmen und verwerten. Der Zucker sammelt sich im Blut an, und es entstehen schwere Folgen für die Gesundheit.
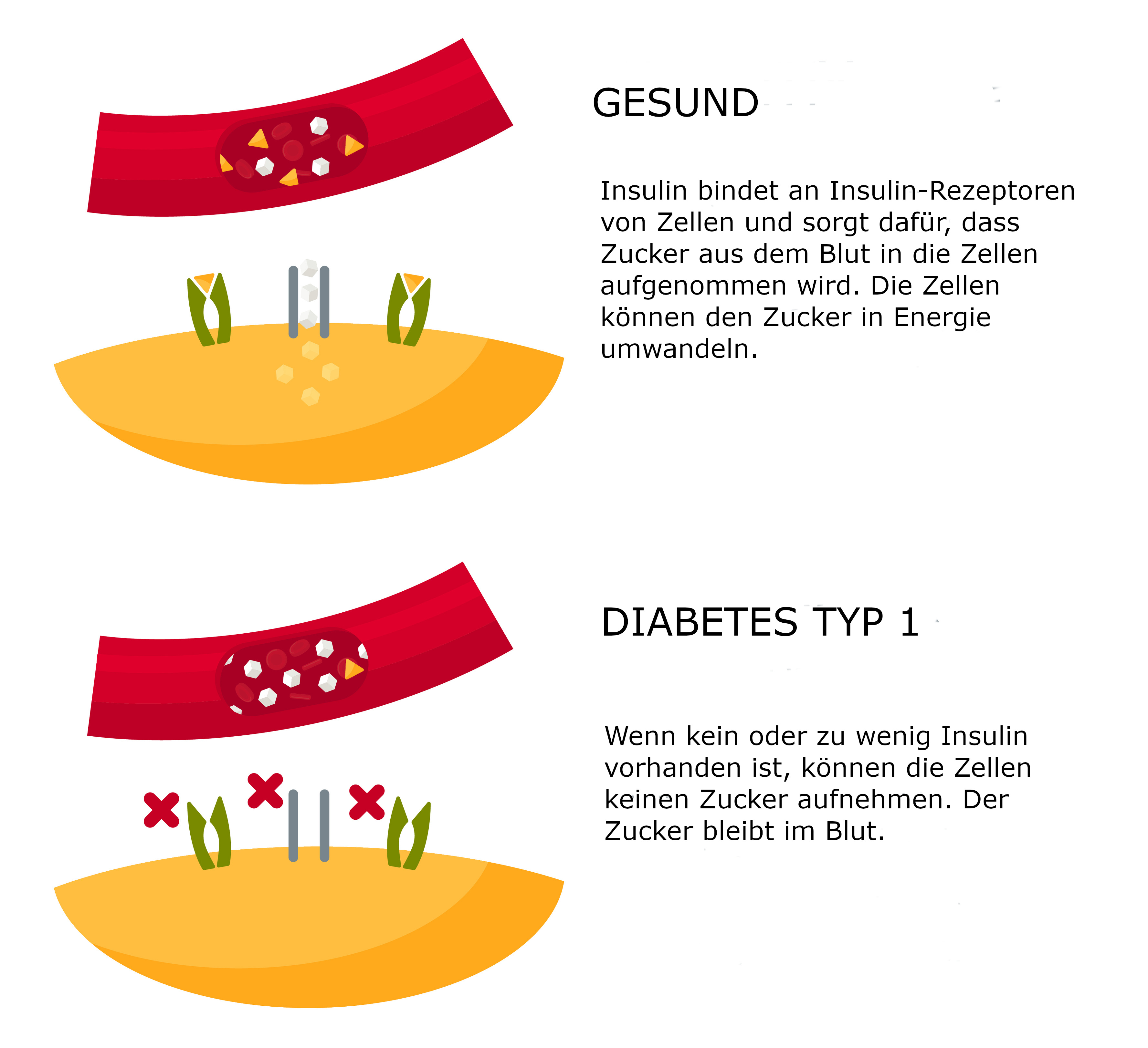
Der Verlauf der Erkrankung ist individuell unterschiedlich: Bei manchen Betroffenen werden die Betazellen in einem relativ kurzen Zeitraum – z.B. einigen Monaten – vollständig zerstört. Die Erkrankung macht sich schon im Kleinkind- bzw. Kindesalter bemerkbar. Bei anderen Betroffenen schreitet die Zerstörung über mehrere Jahre langsamer voran. Die Diagnose wird dann erst im frühen Erwachsenenalter gestellt.
Warum jemand Typ-1-Diabetes bekommt, ist nicht vollständig geklärt. Die genetische Veranlagung scheint bei der Entstehung eine Rolle zu spielen. Auch ein Zusammenhang mit äußeren Einflüssen, z.B. Infektionen, wird vermutet.
Hinweis
Typ-1-Diabetes entsteht nicht durch eine ungesunde Lebensweise. Es ist nicht genau bekannt, ob man die Entstehung von Typ-1-Diabetes beeinflussen kann oder nicht.
Welche Symptome können auftreten?
Die Symptome des Typ-1-Diabetes werden sowohl durch den Insulinmangel als auch durch den erhöhten Blutzuckerspiegel verursacht.
Mögliche Anzeichen eines erhöhten Blutzuckerspiegels – einer sogenannten Hyperglykämie - sind z.B.:
- starker Durst,
- häufiges Urinieren, auch nachts,
- Müdigkeit, Antriebsschwäche,
- Übelkeit,
- Schwindel,
- unscharfes Sehen,
- trockene Haut, häufige Hautinfektionen,
- schlechte Wundheilung.
Durch den Insulinmangel bekommen die Körperzellen zudem zu wenig Energie. Der Körper holt sich die notwendige Energie, indem er die körpereigenen Zuckerreserven und später auch die Fettreserven abbaut. Dadurch kommt es zusätzlich zu:
- Muskelschwäche,
- ungewolltem Gewichtsverlust.
Die Symptome des Typ-1-Diabetes entwickeln sich meist relativ rasch innerhalb weniger Wochen. Werden sie nicht erkannt, kann die zunehmende Überzuckerung zu einer schweren Stoffwechselentgleisung führen.
Wie wird die Diagnose gestellt?
Die Diagnose Diabetes wird durch Messung des Blutzuckerwertes gestellt. Dafür entnimmt die Ärztin oder der Arzt eine Blutprobe aus der Vene. Der Blutzuckerwert wird anschließend im Labor bestimmt. Für eine sichere Diagnose sind meist mehrere Untersuchungen an verschiedenen Tagen erforderlich.
Mehr zum Thema: Diabetes: Diagnose
| kein Diabetes | Prädiabetes | Diabetes | |
| Nüchternblutzuckerwert | unter 100 mg/dl | 100 bis 125 mg/dl | 126 mg/dl oder mehr |
| HbA1c | unter 5,7 % | 5,7 bis 6,4 % | 6,5 % oder mehr |
| 2-Stunden-Wert des oGTT | unter 140 mg/dl | 140 bis 199 mg/dl | 6,5 % oder mehr |
Antikörpertest
Bei Typ-1-Diabetes werden die Zellen der Bauchspeicheldrüse durch Antikörper angegriffen und zerstört. Einige dieser Antikörper können mit speziellen Tests im Blut nachgewiesen werden. Dies ist oft schon möglich, bevor Veränderungen des Blutzuckerwertes oder des Insulinwertes auftreten. Ein Antikörpertest kann einen Typ-1-Diabetes manchmal frühzeitig erkennen. Er kann auch durchgeführt werden, um sicher zwischen Typ-1-Diabetes und anderen Diabetesformen unterscheiden zu können.
Wie erfolgt die Behandlung von Diabetes Typ 1?
Personen mit Typ-1-Diabetes müssen täglich Insulin zuführen. Die Behandlung ist für sie lebensnotwendig. Die Insulintherapie ersetzt das körpereigene Insulin, wenn die Bauchspeicheldrüse nicht genug davon produzieren kann.
Durch die Insulinzufuhr wird der Blutzuckerspiegel gesenkt. Die Behandlung schützt zudem vor möglichen Folgeerkrankungen von Diabetes. Für die Behandlung stehen verschiedene Arten von Insulin und verschiedene Behandlungskonzepte zur Verfügung. Insulin wird mit einer Spritze, mit einem Pen oder mit einer Pumpe zugeführt.
Wie viel Insulin der Körper benötigt, ist abhängig davon, wie hoch der Blutzuckerwert ist. Der Bedarf ändert sich im Laufe des Tages und ist z.B. abhängig davon, was gegessen und wie viel Energie verbraucht wird. Personen mit Typ-1-Diabetes müssen regelmäßig den Blutzuckerwert kontrollieren und lernen, den Insulinbedarf genau an die jeweilige Situation anzupassen. Wird zu viel Insulin zugeführt, besteht die Gefahr einer Unterzuckerung. Wird zu wenig Insulin zugeführt, besteht die Gefahr einer Überzuckerung.
Mehr zum Thema: Diabetes: Insulintherapie
Wenn begleitende Erkrankungen oder Risikofaktoren vorliegen, müssen diese ebenfalls entsprechend behandelt werden, z.B. erhöhter Blutdruck, erhöhte Blutfettwerte etc.
Diabetes-Pass
Bei der Behandlung von Diabetes sind regelmäßige Arzttermine und Kontrolluntersuchungen notwendig. Eine wichtige Hilfe für die Dokumentation und Planung ist der Diabetes-Pass. Darin trägt die Ärztin oder der Arzt z.B. Untersuchungsergebnisse, Behandlungsschritte und Termine für Kontrollen ein. Dadurch wird der Krankheitsverlauf dokumentiert. Personen mit Diabetes erhalten den Pass bei der behandelnden Ärztin oder dem behandelnden Arzt oder der Krankenkasse. Der Pass wurde von der Österreichischen Gesellschaft für Allgemein- und Familienmedizin (ÖGAM) und der Österreichischen Diabetes Gesellschaft (ÖDG) in Kooperation mit dem Dachverband der österreichischen Sozialversicherungen erarbeit.
Gesunder Lebensstil
Für Personen mit Diabetes ist eine gesunde Lebensweise besonders wichtig. Bei Typ-1-Diabetes reicht ein gesunder Lebensstil alleine nicht aus, um die Erkrankung zu vermeiden oder zu behandeln. Er ist jedoch eine wichtige Basis für den Therapieerfolg und hilft dabei, Begleit- und Folgeerkrankungen zu vermeiden.
Zu einem gesunden Lebensstil zählen:
- die richtige Ernährung
- Normalisierung des Körpergewichtes
- ausreichende Bewegung bzw. Sport
- Rauchstopp
- reduzierter Alkoholkonsom
Mehr zum Thema: Diabetes: Lebensstil
Welche Komplikationen können bei Diabetes auftreten?
Mehr zum Thema: Diabetes: Überzuckerung und Unterzuckerung
Welche Folgeerkrankungen können bei Diabetes auftreten?
Diabetes kann langfristig schwerwiegende gesundheitliche Probleme nach sich ziehen. Ein dauerhaft erhöhter Blutzucker führt z.B. zu einer Schädigung der kleinsten Blutgefäße und der Nerven. In der Folge können Erkrankungen der Nieren, der Augen oder des Herzens auftreten.
Mehr zum Thema: Diabetes: Folgeerkrankungen
Was ist eine Patientenschulung?
Patientenschulungen haben das Ziel, Personen mit chronischen Erkrankungen zu unterstützen. Grundlage für eine erfolgreiche Diabetesbehandlung ist, dass die Betroffenen gut über ihre Erkrankung Bescheid wissen. Nach der Diagnose ergeben sich meist viele Fragen: Wie messe ich den Blutzucker selbst? Worauf muss ich bei der Ernährung achten? Wie berechne ich meinen Insulinbedarf? Wie erkenne ich eine Unterzuckerung? Was mache ich im Notfall?
Spezielle Diabetes-Schulungen vermitteln die nötigen Kenntnisse zu diesen und anderen Fragestellungen. Dies ist Voraussetzung dafür, dass Betroffene die notwendigen Therapiemaßnahmen möglichst selbstständig umsetzen können. Die Schulungen helfen zudem dabei, die Erkrankung in den Alltag zu integrieren und ein möglichst beschwerdefreies Leben zu führen.
Wohin kann ich mich wenden?
Für die Diagnose und die Behandlung von Diabetes können Sie sich an folgende Stellen wenden:
- Ärztin bzw. Arzt für Allgemeinmedizin
- Fachärztin bzw. Facharzt für Innere Medizin mit dem Zusatzfach Endokrinologie und Stoffwechsel
- Diabetes-Ambulanzen (Österreichische Diabetes Gesellschaft)
Die behandelnde Ärztin bzw. der behandelnde Arzt wird oft von Expertinnen und Experten aus anderen Gesundheitsberufen unterstützt, z.B. Diabetesbeater:innen, Diätologinnen und Diätologen oder Psychologinnen und Psychologen. Bei Bedarf werden auch andere Fachärztinnen und Fachärzte hinzugezogen, z.B. für Nervenerkrankungen (Neurologie), Nierenerkrankungen (Nephrologie), Herzerkrankungen (Kardiologie) oder Gefäßchirurgie.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- amboss.com: Diabetes mellitus; inhaltlicher Stand 01.11.2022; online abgerufen im November 2022 unter next.amboss.com (Registrierung erforderlich)
- Deutsche Diabetes Gesellschaft: S3-Leitlinie Therapie des Typ-1-Diabetes; AWMF Registernummer: 057-013; 2. Auflage; 28.03.2018; gültig bis 27.03.2023; online abgerufen im November 2022 unter www.awmf.org
- diabinfo.de – Das Diabetesinformationsportal: Hrsg. Hemholtz Zentrum München, Deutsches Forschungszentrum für Gesundheit: Diabetes Typ 1 – Was ist das?; online abgerufen im November 2022 unter www.diabinfo.de
- gesundheitsinformation.de: Diabetes Typ 1; inhaltlicher Stand 11.08.2021; online abgerufen im November 2022 unter www.gesundheitsinformation.de
- Österreichische Diabetesgesellschaft: Diabetes mellitus – Leitlinien für die Praxis; 2019; Kurzfassung; online abgerufen im November 2022 unter www.oedg.at
- Österreichische Diabetesgesellschaft: Was Sie schon immer über Diabetes wissen wollten; „Zeitbombe Zuckerkrankheit“; einzelne Kapitel online abgerufen im November 2022 unter www.oedg.at
- Therapie Aktiv – Diabetes im Griff, Österreichische Gesundheitskasse; online abgerufen im November 2022 unter www.therapie-aktiv.at
Letzte Aktualisierung: 12. Januar 2023
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prim. Univ.Prof. Dr. Bernhard Ludvik, Facharzt für Innere Medizin, Zusatzfach Innere Medizin (Endokrinologie u. Stoffwechselerkr.)

