Dialyse
Inhaltsverzeichnis
Dialyse: Was ist das?
Eine Dialyse dient dazu, das Blut von schädlichen Stoffen und überschüssigem Wasser zu befreien. Normalerweise ist das die Aufgabe der Nieren: Sie filtern schädliche Substanzen – z.B. Abfallprodukte des Stoffwechsels oder Rückstände von Medikamenten - aus dem Blut und scheiden sie mit dem Harn aus, da sie den Körper ansonsten vergiften würden.
Die Dialyse ermöglicht es, mit einer schweren, weit fortgeschrittenen Nierenerkrankung mitunter viele Jahre zu leben. Sie trägt auch dazu bei, Beschwerden einer verminderten Nierenfunktion zu lindern, z.B. Juckreiz, Übelkeit oder anhaltende Müdigkeit.
Wann kommt eine Dialyse infrage?
Wenn die Nieren ihre lebenswichtige Filterfunktion nicht mehr ausreichend erfüllen, kann die Dialyse diese Aufgabe übernehmen. Das kann als Folge einer akuten Nierenschädigung oder einer chronischen Nierenkrankheit passieren.
Chronische Nierenkrankheit
Bei einer chronischen Nierenkrankheit werden die Nieren über einen längeren Zeitraum geschädigt bzw. arbeiten nur noch eingeschränkt. Fachleute sprechen auch von einer chronischen Niereninsuffizienz oder chronischen Nierenschwäche. Die häufigsten Ursachen für eine chronische Nierenkrankheit sind Diabetes und Bluthochdruck. Mehr zum Thema: Chronische Nierenkrankheit
Die Schädigungen innerhalb der Nieren können bei einer chronischen Nierenkrankheit meist nicht mehr rückgängig gemacht werden. Bei manchen Personen schreiten sie so weit fort, dass die Nieren im Laufe der Zeit fast vollständig versagen. Die Betroffenen brauchen dann eine Nierenersatztherapie. Dazu zählen in erster Linie:
- die Hämodialyse
- die Peritonealdialyse und
- die Nierentransplantation.
Eine Nierentransplantation ist für Personen mit chronisch versagender Nierenfunktion meist die optimale Therapie. Sie ist aber nicht immer zeitnah verfügbar. Mitunter vergehen Jahre, bis eine passende Niere gefunden ist und eine Operation stattfinden kann. Während der Wartezeit kommt die Dialyse zum Einsatz. Wenn die Patientin oder der Patient für eine Nierentransplantation nicht geeignet ist oder diese nicht wünscht, wird die Dialyse lebenslang fortgesetzt.
Akute Nierenschädigung
Bei einer akuten Nierenschädigung können die Nieren – je nach Ursache - innerhalb weniger Tage ihre Funktionsfähigkeit verlieren. Fachleute sprechen auch von einer akuten Niereninsuffizienz oder akuten Nierenschwäche. Die möglichen Ursachen einer akuten Nierenschädigung sind sehr vielfältig. Es kommen unter anderem schwere Erkrankungen mit Kreislaufversagen, Schock oder Sepsis infrage, aber auch unsachgemäße Medikamenteneinnahme, Vergiftungen oder Infektionen. Mehr zum Thema: Akute Nierenschädigung
Auch eine akute Nierenschädigung kann dazu führen, dass eine Dialyse benötigt wird. Je nach Ursache und Ansprechen auf die Therapie können die Nieren nach einer akuten Schädigung ihre Funktion wiedererlangen. Eine Dialyse wird in diesen Fällen nur vorübergehend durchgeführt.
Die nachfolgenden Informationen beziehen sich auf die langfristige bzw. dauerhafte Dialyse bei chronischer Nierenkrankheit.
Wie funktioniert eine Dialyse?
Eine Dialyse funktioniert vor allem nach dem physikalischen Prinzip der Diffusion. Das gilt sowohl für die Hämodialyse als auch für die Peritonealdialyse.
Als Diffusion bezeichnet man das natürliche Phänomen, dass sich die Teilchen eines gelösten Stoffes selbstständig in einer Lösung verteilen. Sie „wandern“ bzw. diffundieren dabei vom Ort ihrer höheren Konzentration zum Ort ihrer niedrigeren Konzentration. Und zwar so lange, bis sie sich gleichmäßig verteilt haben. Diffusion kann auch zwischen zwei Flüssigkeiten stattfinden, wenn diese über eine durchlässige Membran in Verbindung gebracht werden.
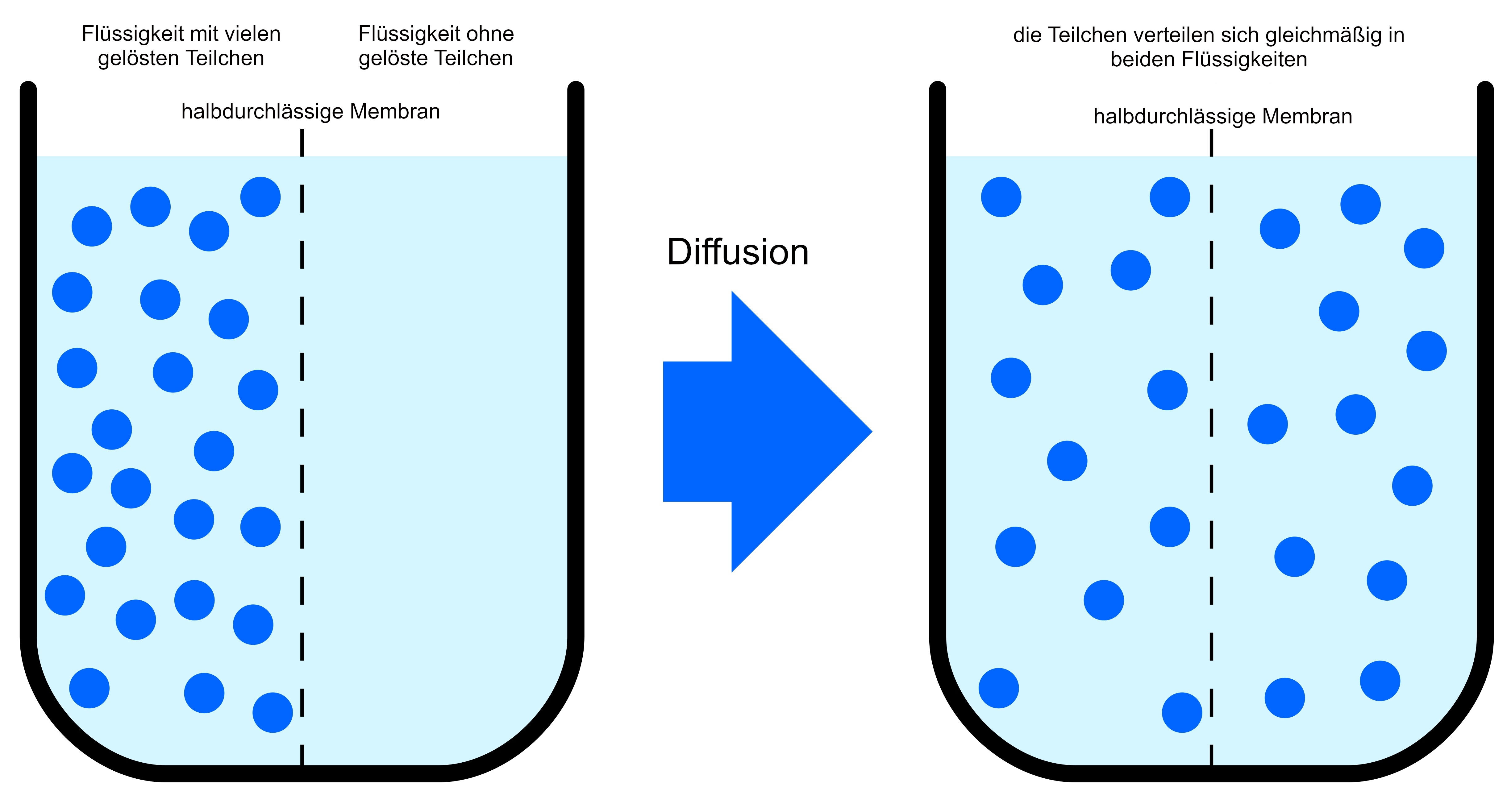
Dieses Prinzip nutzt die Dialyse: Das Blut entspricht einer Flüssigkeit, in der viele Teilchen gelöst sind, z.B. Blutkörperchen, Stoffwechselprodukte etc. Während der Dialysebehandlung wird es nah an einer anderen Flüssigkeit vorbeigeleitet, in der nur wenige Teilchen gelöst sind. Das ist die Dialyseflüssigkeit. Die beiden Flüssigkeiten sind durch eine Art dünne Haut - eine sogenannte halbdurchlässige Membran – voneinander getrennt. Die Membran hat feine Poren, durch die Teilchen bis zu einer gewissen Größe durchpassen.
Da die Konzentration der gelösten Teilchen im Blut höher ist als in der Dialyseflüssigkeit, „wandern“ bzw. diffundieren die Teilchen aus dem Blut in die Dialyseflüssigkeit. Die Membran zwischen den beiden Flüssigkeiten dient dabei als Filter: Überschüssiges Wasser, Abfallprodukte des Stoffwechsels und andere schädliche Stoffe passen hindurch. Wichtige Blutbestandteile passen nicht hindurch und bleiben im Blut. So gelingt es, überschüssiges Wasser, Giftstoffe und andere gelöste Teilchen aus dem Blut zu entfernen. Umgekehrt können auch Substanzen aus der Dialyseflüssigkeit in den Blutkreislauf transportiert werden.
Sowohl die Hämodialyse als auch die Peritonealdialyse machen sich die Diffusion zunutze, um das Blut zu reinigen, aber auf unterschiedliche Weise: Bei der Hämodialyse finden die Filtervorgänge in einem Dialysegerät statt. Bei der Peritonealdialyse dient das körpereigene Bauchfell als Filter.
Was ist eine Hämodialyse?
Die Hämodialyse ist weltweit die häufigste Form der Dialyse. Dabei wird das Blut der Patientin bzw. des Patienten außerhalb des Körpers gereinigt. Es wird mithilfe einer Pumpe in ein spezielles Dialysegerät geleitet, das wie eine künstliche Niere funktioniert:
Im Dialysegerät fließt das Blut durch zahlreiche dünne Kapillaren bzw. Schläuche. Die Wände der Schläuche sind wie eine halbdurchlässige Membran aufgebaut. An der Außenseite der Schläuche fließt in entgegengesetzter Richtung zum Blut eine spezielle Flüssigkeit, die Dialyseflüssigkeit. Aufgrund des Konzentrationsunterschiedes diffundieren Wasser, Abfallprodukte und andere Stoffe, z.B. Elektrolyte, aus dem Blut in die Dialyseflüssigkeit. Das gereinigte Blut fließt schließlich über einen Schlauch in den Kreislauf der Patientin bzw. des Patienten zurück. Bei jeder Dialysebehandlung wird das gesamte Blutvolumen der Patientin bzw. des Patienten mehrfach durch das Dialysegerät geleitet.

Die Zusammensetzung der Dialyseflüssigkeit kann individuell angepasst werden. Dadurch ist es auch möglich, bestimmte Stoffe, z.B. Natrium, Kalium oder Bikarbonat, dem Blut der Patientin bzw. des Patienten zuzuführen. Dies kann notwendig sein, um z.B. den Säure-Basen-Haushalt nicht aus dem Gleichgewicht zu bringen.
Was ist ein Dialyse-Shunt?
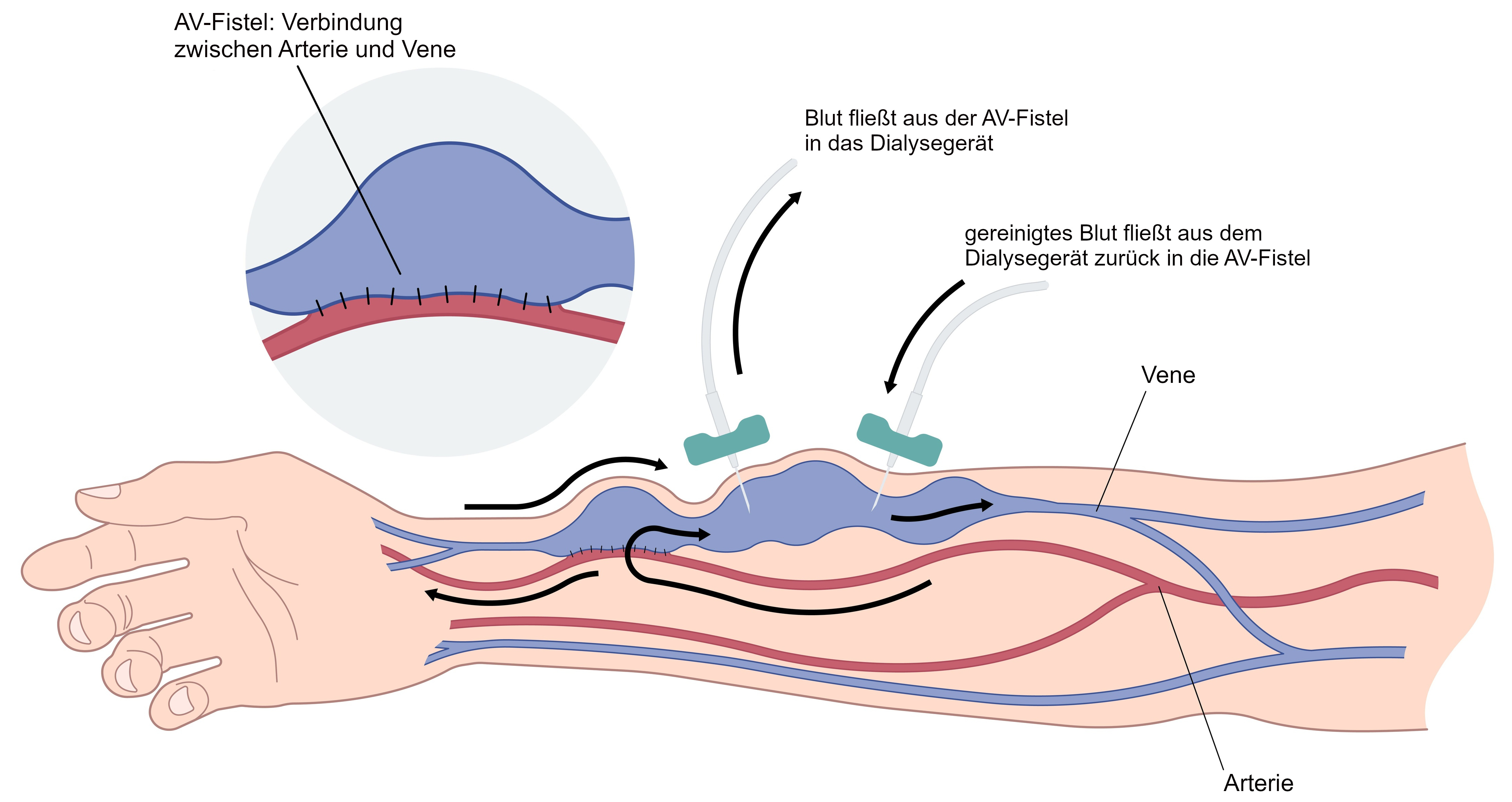
Ein Dialyse-Shunt ist eine Gefäßverbindung, die bei der Hämodialyse als Zugang zum Blutkreislauf der Patientin bzw. des Patienten genutzt wird. Damit das Blut zum Dialysegerät und wieder zurück in den Körper geleitet werden kann, muss bei jeder Hämodialyse-Behandlung ein Blutgefäß der Patientin bzw. des Patienten angestochen werden. Die oberflächlichen Venen, die für normale Blutabnahmen verwendet werden, eignen sich dafür nicht. Sie können aufgrund des niedrigen Druckes keinen ausreichend hohen Blutfluss durch das Dialysegerät gewährleisten. Bevor mit einer Hämodialyse begonnen werden kann, muss daher ein geeigneter Gefäßzugang geschaffen werden. Das ist der Dialyse-Shunt.
Durch einen kleinen operativen Eingriff wird eine Querverbindung zwischen einer Arterie und einer Vene hergestellt. Meist wird dabei die Arterie direkt mit der Vene „kurzgeschlossen“. Fachleute bezeichnen diese Art von Shunt als arterio-venöse Fistel, kurz AV-Fistel. In einer AV-Fistel fließt das Blut mit einem höheren Druck als in einer normalen Vene. Die Vene erweitert sich, und ihre Wand wird mit der Zeit immer dicker. Es entwickelt sich ein größeres Blutgefäß, das unter der Haut deutlich sicht- und tastbar ist. Dies erleichtert das Anstechen und das Platzieren der Nadeln während der Dialysebehandlungen. Durch den höheren Druck wird zudem ein ausreichend hoher Blutfluss durch das Dialysegerät sichergestellt.
Der Dialyse-Shunt wird in den meisten Fällen am Unterarm gelegt. Der Eingriff sollte zwei bis vier Monate vor der ersten Dialysebehandlung stattfinden, damit die Gefäßverbindung ausreichend Zeit hat zu heilen und sich zu entwickeln. Die Ärztin bzw. der Arzt informiert darüber, was zu beachten ist, damit der Shunt möglichst lange gut funktioniert und keine Komplikationen auftreten.
Eine AV-Fistel kann meist über viele Jahre oder Jahrzehnte genutzt werden. Manchmal wird sie mit der Zeit funktionslos. Mitunter ist das Anlegen einer AV-Fistel nicht möglich, z.B. bei bestimmten Gefäßerkrankungen. In diesen Fällen kann mithilfe eines Kunststoffimplantates eine andere Art von Shunt – ein sogenannter Prothesenshunt - geschaffen werden. In Einzelfällen, z.B. in Akutsituationen, kann eine Hämodialyse auch über einen zentralen Venenkatheter, kurz ZVK, durchgeführt werden.
Wie läuft eine Hämodialyse-Behandlung ab?
Vor jeder Hämodialyse-Behandlung werden zwei Schläuche mit speziellen Nadeln am Dialyse-Shunt der Patientin bzw. des Patienten angeschlossen. Über einen Schlauch fließt das Blut in das Dialysegerät hinein, über den anderen zurück in den Blutkreislauf.
Eine Hämodialyse-Behandlung dauert rund drei bis fünf Stunden. In der Regel sind drei bis vier Behandlungen pro Woche erforderlich. Hämodialyse-Behandlungen finden meistens ambulant in speziellen Dialysezentren statt. Ärztinnen und Ärzte bzw. speziell ausgebildetes medizinisches Fachpersonal überwachen die Behandlung und kontrollieren regelmäßig den Blutdruck und die Herzfrequenz der Patientin bzw. des Patienten. Nach der Behandlung werden die Nadeln wieder aus dem Shunt entfernt.
Unter bestimmten Umständen können Hämodialyse-Behandlungen auch zu Hause stattfinden. Bei der Heim-Hämodialyse können die Frequenz und die Dauer der Behandlungen individuell angepasst werden. So ist es z.B. möglich, die Behandlungen fünf- bis siebenmal pro Woche durchzuführen, mit einer jeweiligen Dauer von 1,5 bis drei Stunden. Die Behandlungen können auch nachts stattfinden, während die Patientin bzw. der Patient schläft.
Hinweis
Welches Vorgehen jeweils am besten geeignet ist, entscheidet die Patientin bzw. der Patient nach umfassender Aufklärung gemeinsam mit der Ärztin bzw. dem Arzt.
Welche Komplikationen können bei einer Hämodialyse auftreten?
Die meisten Personen vertragen eine Hämodialyse gut. Die Behandlung verläuft in der Regel ohne Komplikationen. Es ist aber möglich, dass Beschwerden auftreten. Dazu zählen unter anderem:
- Blutdruckabfall während der Behandlung
- Schwindel
- Brustschmerzen, Kurzatmigkeit
- Bauchkrämpfe
- Muskelkrämpfe
- Übelkeit, Erbrechen
- Müdigkeit, Erschöpfung
- Kopfschmerzen
- Juckreiz
- Rückenschmerzen
- Probleme mit dem Dialyse-Shunt, z.B. ein Funktionsverlust
Schwere Komplikationen und medizinische Notfallsituationen treten bei der Hämodialyse dank moderner Dialysegeräte heute selten auf.
Was sind Hämofiltration und Hämodiafiltration?
Die Hämofiltration ist – so wie die Hämodialyse - ein Verfahren, bei dem das Blut der Patientin bzw. des Patienten außerhalb des Körpers in einem speziellen Dialysegerät gereinigt wird. Das Funktionsprinzip ist aber ein anderes als bei der Hämodialyse: Das Blut wird im Dialysegerät unter Druck über eine großporige Membran geleitet. Dabei entsteht ein Druckgefälle, wodurch dem Blut die Plasmaflüssigkeit entzogen wird. Abfallprodukte und andere Blutbestandteile, die durch die Membran passen, werden dabei mit abgepresst. Ein Teil der entzogenen Flüssigkeit wird durch eine Elektrolytlösung ersetzt.
Mit der Hämofiltration kann gezielt eine größere Menge an Flüssigkeit aus dem Körper entfernt werden. Zudem können größere Stoffe aus dem Blut gefiltert werden als bei der Hämodialyse. Die Behandlung erfolgt meist kontinuierlich über 24 Stunden. Durch die lange Laufzeit ist die Hämofiltration kreislaufschonender als die Hämodialyse. Für die Behandlung einer chronischen Nierenerkrankung ist sie aufgrund der Dauer aber weniger geeignet. Sie kommt vor allem im stationären Krankenhausbereich bzw. auf der Intensivstation zum Einsatz, z.B. bei einem akuten Nierenversagen.
Die Hämodiafiltration ist eine Kombination aus Hämodialyse und Hämofiltration. Sie macht sich die Vorteile beider Verfahren zunutze, das heißt, es können sowohl kleinere als auch größere harnpflichtige Stoffe effektiv aus dem Blut entfernt und der Flüssigkeitshaushalt reguliert werden. Die Hämodiafiltration kann auch z.B. bei Personen mit chronischer Nierenkrankheit zum Einsatz kommen.
Was ist eine Peritonealdialyse bzw. Bauchfelldialyse?
Die Peritonealdialyse oder Bauchfelldialyse ist ein Dialyseverfahren, das sich besonders für die Anwendung zu Hause eignet. Sie funktioniert wie die Hämodialyse nach dem physikalischen Prinzip der Diffusion. Allerdings wird bei der Peritonealdialyse kein Dialysegerät zur Filterung des Blutes verwendet. Die Reinigung des Blutes findet in der Bauchhöhle der Patientin bzw. des Patienten statt. Als Filter dient dabei das körpereigene Bauchfell. Das Bauchfell ist eine dünne Haut, die die Bauchhöhle auskleidet und Organe wie den Dünndarm und den Dickdarm umgibt. Es wird auch als Peritoneum bezeichnet.
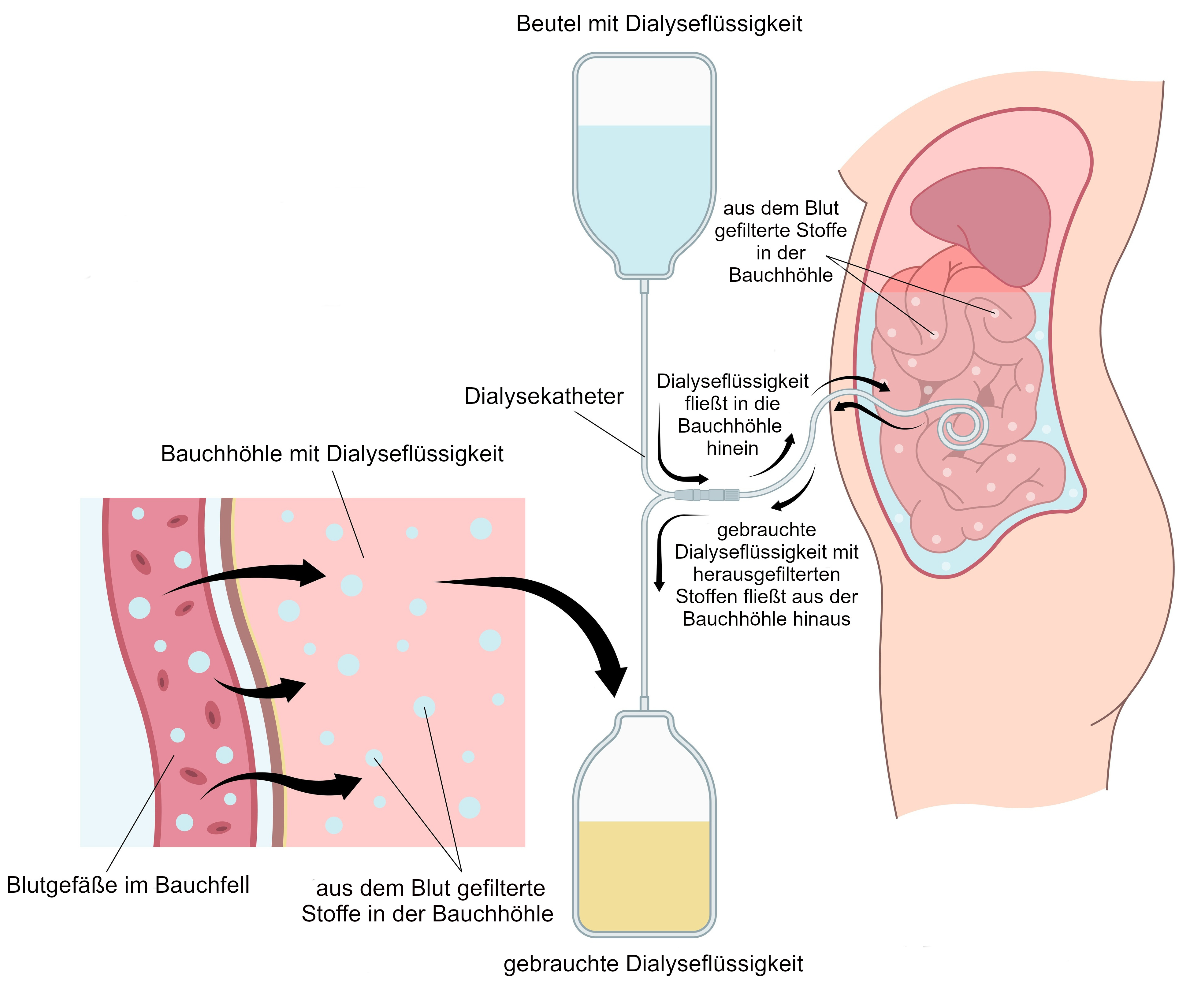
Bei der Peritonealdialyse wird eine spezielle Dialyseflüssigkeit über einen Dialysekatheter in die Bauchhöhle geleitet. Dort kommt die Dialyseflüssigkeit mit dem Bauchfell in Berührung, in dem sich viele Blutgefäße befinden. Der Konzentrationsunterschied zwischen Blut und Dialyseflüssigkeit bewirkt, dass Abfallprodukte und überschüssiges Wasser aus den Blutgefäßen des Bauchfells in die Dialyseflüssigkeit „wandern“ bzw. diffundieren. Das Bauchfell funktioniert dabei wie eine halbdurchlässige Membran: Einige Stoffe passen hindurch, andere werden zurückgehalten und bleiben im Blut.
Zudem wird dem Körper bei der Peritonealdialyse überschüssiges Wasser entzogen. Dies passiert durch das Prinzip der Osmose: Die Dialyseflüssigkeit enthält Zucker, d.h., dort findet sich eine höhere Konzentration gelöster Zuckerteilchen als im Blut. Das Wasser fließt daher aus dem Blut in Richtung der höheren Teilchenkonzentration, um einen Ausgleich zu schaffen. Auf diese Weise „zieht“ der Zucker das Wasser aus dem Blut.
Nach einer bestimmten Zeit wird die Dialyseflüssigkeit aus dem Bauchraum abgelassen, wodurch die herausgefilterten Schadstoffe und das überschüssige Wasser den Körper verlassen. Der Vorgang wird mit neuer Dialyseflüssigkeit wiederholt.
Hinweis
Eine Peritonealdialyse wird - im Gegensatz zur Hämodialyse – in der Regel jeden Tag durchgeführt.
Was ist ein Dialysekatheter?
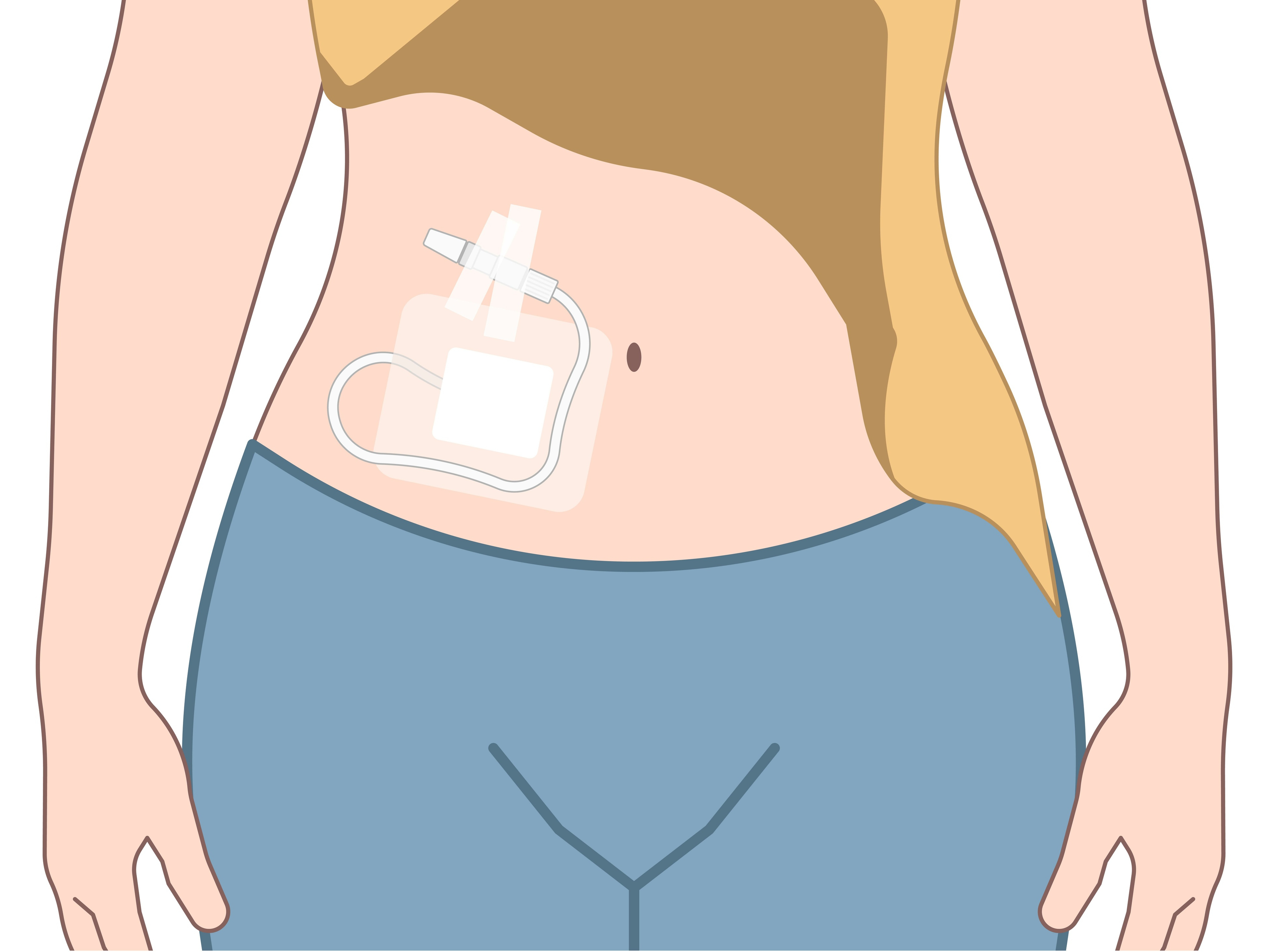
Ein Dialysekatheter ist ein spezieller dünner Schlauch, der in die Bauchhöhle der Patientin bzw. des Patienten führt. Über den Katheter wird bei der Peritonealdialyse die Dialyseflüssigkeit in die Bauchhöhle hinein und anschließend wieder heraus geleitet. Der Katheter wird vor Beginn der Behandlungen im Rahmen einer kleinen Operation in die Bauchhöhle eingebracht und an der Bauchdecke festgemacht. Er liegt meistens auf Höhe des Nabels und ragt einige Zentimeter aus der Haut heraus.
Die Patientin bzw. der Patient erhält eine ausführliche Schulung, bei der wichtige Hygienemaßnahmen im Umgang mit dem Katheter erlernt werden. Mit der richtigen Pflege können die meisten Dialysekatheter lange Zeit problemlos verwendet werden.
Wie läuft eine Peritonealdialyse-Behandlung ab?
Für die Behandlung wird ein Beutel mit steriler Dialyseflüssigkeit an den Dialysekatheter angeschlossen. Über den Katheter werden rund zwei Liter Dialyseflüssigkeit in den Bauchraum der Patientin bzw. des Patienten geleitet. Über das Bauchfell wird die Dialyseflüssigkeit mit Ausscheidungsprodukten angereichert. Nach ein paar Stunden wird die Dialyseflüssigkeit über den Katheter wieder abgelassen. Es wird neue Dialyseflüssigkeit nachgefüllt und der Vorgang wiederholt. Je nachdem wie der Wechsel der Dialyseflüssigkeit stattfindet, unterscheidet man zwei Arten der Peritonealdialyse:
Kontinuierliche ambulante Peritonealdialyse, kurz CAPD
Dies ist das Standardverfahren der Peritonealdialyse. Dabei führt die Patientin bzw. der Patient den Wechsel der Dialyseflüssigkeit selbst durch, bzw. eine entsprechend geschulte Person hilft dabei. Es ist keine Maschine erforderlich.
Die Dialyseflüssigkeit wird bei der CAPD meist drei- bis fünfmal täglich in den Bauchraum eingeleitet und nach etwa vier bis fünf Stunden wieder abgelassen. Es befindet sich ständig Dialyseflüssigkeit im Bauchraum. Die Patientin bzw. der Patient ist dabei mobil und kann sich normal bewegen. Der Flüssigkeitswechsel nimmt jedes Mal rund 30 bis 40 Minuten Zeit in Anspruch. Nachts kann eine spezielle Flüssigkeit verwendet werden, die länger im Bauchraum verbleiben kann. Es gibt auch die Möglichkeit, die CAPD an einigen Tagen zu pausieren.
Automatisierte Peritonealdialyse, kurz APD
Bei dieser Form der Peritonealdialyse wird der Katheter an ein Gerät, einen sogenannten Cycler, angeschlossen. Der Cycler übernimmt den Flüssigkeitswechsel, d.h., er tauscht die Dialyseflüssigkeit automatisch aus. Wie oft das passiert, wird von der Ärztin bzw. dem Arzt individuell festgelegt.
Die APD wird vor allem in der Nacht eingesetzt. Die Patientin bzw. der Patient verbindet den Katheter abends mit dem Cycler. Die Flüssigkeitswechsel finden statt, während die Patientin bzw. der Patient schläft. Nach dem Aufwachen wird die Verbindung zum Cycler wieder getrennt. Bei diesem Verfahren befindet sich tagsüber entweder keine Dialyseflüssigkeit im Bauchraum, oder es wird eine spezielle Flüssigkeit verwendet, die länger im Körper bleiben kann.
Hinweis
Welche Art der Peritonealdialyse geeignet ist, hängt einerseits vom Wunsch der Patientin bzw. des Patienten ab. Andererseits spielt auch die Beschaffenheit des Bauchfells eine Rolle. Für manche Personen kommt eher eine CAPD infrage, für andere eher eine APD. In jedem Fall erhält die Patientin bzw. der Patient vor Beginn der Behandlungen eine umfassende Schulung, um die jeweiligen Abläufe zu erlernen.
Welche Komplikationen können bei einer Peritonealdialyse auftreten?
Bei der Peritonealdialyse können verschiedene Komplikationen bzw. unerwünschte Beschwerden auftreten. Es kann zum Beispiel infolge des erhöhten Drucks im Bauchraum, der durch das Einfüllen der Dialyseflüssigkeit entsteht, zu folgenden Beschwerden kommen:
- Völlegefühl, Übelkeit
- Reflux
- verzögerte Entleerung des Magen-Darm-Traktes
- Bauchschmerzen
- Rückenschmerzen
- Flüssigkeitsansammlungen, Ödeme
- Brüche, sogenannte Hernien, in der Bauchwand, z.B. Nabelbruch
Zudem können Infektionen, vor allem mit Bakterien, auftreten. Dadurch entstehen z.B.:
- Entzündungen an der Austrittsstelle des Katheters in der Bauchwand
- Entzündungen und Abszessbildungen entlang des Katheters auf dem Weg in das Bauchinnere
- Entzündung des Bauchfells, sogenannte Peritonitis
Weitere mögliche Beschwerden und Komplikationen einer Peritonealdialyse sind z.B.:
- Schmerzen beim Einfüllen oder Ablassen der Dialyseflüssigkeit
- Verstopfen oder Abknicken des Katheters
- Störungen des Elektrolythaushaltes, insbesondere Kalium und Magnesium
- Einblutungen in die Bauchhöhle
- schmerzhafte Reizungen im Bauchraum durch das innen liegende Ende des Katheters oder Verletzungen im Bauchraum, z.B. beim Einbringen des Katheters
- Gewichtszunahme: Die Dialyseflüssigkeit, die bei der Peritonealdialyse verwendet wird, enthält eine hohe Konzentration Zucker. Das dient dazu, dem Körper überschüssiges Wasser zu entziehen. Allerdings wird ein Teil des Zuckers bei der Dialysebehandlung in das Blut aufgenommen. Personen mit Diabetes müssen ihre Therapie entsprechend daran anpassen.
Welche Art der Dialyse ist geeignet?
Welche Art der Dialyse am besten geeignet ist, ist von verschiedenen Faktoren abhängig. Für Personen mit chronischer Nierenkrankheit, die mit einer Dialyse beginnen, stehen normalerweise die Hämodialyse und die Peritonealdialyse zur Verfügung. Manchmal kommt eine der beiden Dialysearten aus medizinischen Gründen nicht infrage. Zum Beispiel:
- Wenn bestimmte Gefäß- oder Herzerkrankungen bestehen, kann unter Umständen keine Hämodialyse durchgeführt werden.
- Wenn das Bauchfell wegen vorheriger Operationen oder Erkrankungen stark verwachsen ist, kann keine Peritonealdialyse durchgeführt werden.
Neben den medizinischen Aspekten spielen bei der Wahl der Dialyseart vor allem die Veränderungen des täglichen Lebens eine Rolle, die die Behandlungen mit sich bringen. Hämodialyse und Peritonealdialyse unterscheiden sich in der Durchführung und wirken sich unterschiedlich auf den Alltag der Patientin bzw. des Patienten aus. Es gibt zum Beispiel folgende Unterschiede:
- Die Hämodialyse findet in der Regel dreimal pro Woche statt, die Peritonealdialyse wird täglich durchgeführt.
- Für die Hämodialyse ist die Anlage eines Shunts erforderlich. Vor einer Peritonealdialyse bekommt die Patienten oder der Patient einen speziellen Bauchkatheter.
- Die Hämodialyse findet meistens in einem Dialysezentrum statt, kann manchmal aber auch zu Hause durchgeführt werden. Die Peritonealdialyse wird zu Hause durchgeführt.
- Die Dialyse in einem Zentrum ist mit fixen Behandlungsterminen sowie mit An- und Abfahrtswegen verbunden. Die Dialyse zu Hause ermöglicht mehr zeitliche Flexibilität.
- Die Dialyse in einem Zentrum wird von medizinischem Fachpersonal durchgeführt und überwacht. Die Dialyse zu Hause erfordert ein hohes Maß an Eigenverantwortung, unter Umständen ist auch Unterstützung durch eine andere Person erforderlich.
Ob eine Dialyse zu Hause überhaupt möglich ist, hängt von verschiedenen Faktoren ab. Dazu zählen unter anderem:
- der allgemeine Gesundheitszustand der Patientin bzw. des Patienten,
- die Eigenverantwortlichkeit und Geschicklichkeit der Patientin bzw. des Patienten im Umgang mit dem Behandlungsplan und der medizinischen Ausrüstung,
- die jeweilige Wohnsituation. Dabei spielt – je nach Art der Dialyse – z.B. eine Rolle, ob ausreichend Platz für die benötigten Geräte und das Zubehör vorhanden ist, ob es geeignete Wasseranschlüsse und -abflüsse gibt und ob alle hygienischen Anforderungen eingehalten werden können.
Hinweis
Die Ärztin oder der Arzt informiert ausführlich über die jeweiligen Vor- und Nachteile der Dialysearten. Die Patientin bzw. der Patient wählt die Dialyse aus, die am besten mit ihren bzw. seinen Vorstellungen vereinbar ist. Auch nahe Angehörige oder Betreuungspersonen können miteinbezogen werden. Es ist auch möglich, im Laufe der Zeit die Dialyseart zu wechseln, z.B. wenn man mit den Behandlungen nicht zurechtkommt oder wenn sich die Lebensumstände ändern.
Wirksamkeit
Hämodialyse und Peritonealdialyse gelten im Allgemeinen als gleich wirksam. Keines der beiden Verfahren scheint in Bezug auf die Überlebenszeit klare Vorteile gegenüber dem anderen Verfahren zu haben. Die wissenschaftlichen Daten reichen derzeit aber nicht aus, um sicher sagen zu können, ob sich die beiden Verfahren in der Wirksamkeit unterscheiden.
Wann wird mit einer Dialyse begonnen?
Es ist nicht wissenschaftlich gesichert, wann für Personen mit fortgeschrittener chronischer Nierenkrankheit der beste Zeitpunkt ist, mit einer Dialyse zu beginnen. Eine Dialyse ist im Allgemeinen notwendig, wenn 90 Prozent der Nierenfunktion verloren sind. Als Messwert dafür wird meist aus einer Blutuntersuchung die sogenannte glomeruläre Filtrationsrate, kurz GFR, herangezogen. Es gibt aber keinen GFR-Grenzwert, der gleichermaßen für alle Patientinnen und Patienten gültig ist. Für die Beurteilung der Nierenfunktion spielen auch andere Faktoren eine Rolle, z.B. welche Symptome die bzw. der Betroffene hat sowie weitere Untersuchungsergebnisse. Wenn keine Anzeichen einer Harnvergiftung, einer sogenannten Urämie, vorliegen, empfehlen Fachleute meist, mit dem Beginn der Dialyse möglichst lange zuzuwarten. Studien konnten bisher keinen Vorteil nachweisen, wenn frühzeitig mit einer Dialyse begonnen wird. Gleichzeitig empfehlen Fachleute aber auch, mit der Dialyse zu beginnen, bevor lebensbedrohliche Komplikationen auftreten.
Die Patientin bzw. der Patient kann gemeinsam mit der Ärztin bzw. dem Arzt entscheiden, ob mit einer Dialyse begonnen wird oder nicht. Dabei gilt es, die Vorteile der Behandlungen gegenüber den Nachteilen und den möglichen Risiken abzuwägen. Je nach Situation werden auch nahe Angehörige in die Entscheidung miteinbezogen. Es ist ein komplexer Prozess, bei dem eine genaue Beurteilung der jeweiligen Situation erforderlich ist und die Wünsche der Beteiligten bestmöglich berücksichtigt werden.
Hinweis
Alle Formen der Dialyse gehen mit einem hohen Zeitaufwand und einer großen Umstellung des Alltags einher. Das kann belastend sein und sich negativ auf die Lebensqualität auswirken. Manche Personen entscheiden sich bewusst gegen eine Dialyse. Zum Beispiel Personen in hohem Alter oder Personen, bei denen die Lebenserwartung auch aufgrund anderer Erkrankungen vermindert ist und sich durch eine Dialyse nicht verlängern lassen würde. Auch dies ist eine persönliche Entscheidung der oder des Betroffenen, die gemeinsam mit den behandelnden Ärztinnen und Ärzten sowie den nahen Angehörigen getroffen wird.
Dialyse & Ernährung
Fachleute empfehlen Dialysepatientinnen und -Patienten meist, ihre Ernährung und ihr Trinkverhalten anzupassen. Die Nieren der Betroffenen können ihre Funktion nicht mehr erfüllen. Dadurch kommt es zu einer verminderten Ausscheidung von Wasser, Salzen, Mineralstoffen und anderen Nahrungsbestandteilen.
Die Dialyse ersetzt zwar die Funktion der Nieren. Das Blut wird aber dabei nicht genauso gut gefiltert wie von gesunden Nieren. Zudem finden die Behandlungen – vor allem bei der Hämodialyse - nicht ununterbrochen statt. Es besteht daher die Gefahr, dass sich Wasser und andere Stoffe im Körper ansammeln. Dies kann zu gesundheitlichen Problemen führen, z.B. zu einem Anstieg des Blutdrucks.
Daher gibt es für die Ernährung und das Trinkverhalten von Dialysepatientinnen und -patienten bestimmte Empfehlungen. Der Speiseplan sollte im Allgemeinen enthalten:
- eine limitierte Menge an Flüssigkeit: Dazu zählen sowohl die Trinkmenge als auch Lebensmittel mit hohem Flüssigkeitsgehalt, z.B. Salatgurken, Wassermelonen, Eis;
- wenig Natrium (Kochsalz);
- wenig Kalium;
- wenig Phosphor;
- vermehrt Proteine: dies gilt vor allem für Personen mit Peritonealdialyse, denn bei den Behandlungen werden dem Blut auch Proteine entzogen;
- vermehrt Vitamine: unter Umständen verschreibt die Ärztin oder der Arzt Vitaminpräparate zum Einnehmen.
Wie der Speiseplan genau aussehen sollte, kann individuell unterschiedlich sein. So spielt z.B. der allgemeine Gesundheitszustand der Patientin bzw. des Patienten eine Rolle und wie oft die Dialysebehandlungen stattfinden. Für die Hämodialyse gelten im Allgemeinen etwas strengere Ernährungsvorgaben als für die Peritonealdialyse. Die Ärztin oder der Arzt sowie Diätologinnen und Diätologen helfen dabei, einen individuellen Ernährungsplan zu erstellen und im Alltag umzusetzen.
Hinweis
Fachleute empfehlen, dass Dialysepatientinnen und -patienten täglich ihr Körpergewicht kontrollieren. Steigt es zwischen den Dialysebehandlungen ungewöhnlich stark an, kann dies ein Anzeichen dafür sein, dass sich Flüssigkeit im Körper angesammelt hat bzw. die Nierenfunktion weiter abnimmt.
Wohin kann ich mich wenden?
Dialysebehandlungen finden in darauf spezialisierten Zentren oder in Krankenhäusern statt. Diese sind auch Anlaufstellen für Patientinnen und Patienten, die die Dialyse zu Hause durchführen, denn auch Informationsvermittlung, Schulungen und Kontrolluntersuchungen werden dort durchgeführt.
Auf der Website der Österreichischen Gesellschaft für Nephrologie finden Sie eine Auflistung aller österreichischen Dialysezentren.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- Agarywal R., Flythe E. (2023): Acute complications during hemodialysis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- AMBOSS (2024): Akute Nierenschädigung. Online abgerufen im September 2024 unter next.amboss.com (Registrierung erforderlich)
- AMBOSS (2024): Chronische Nierenerkrankung. Online abgerufen im September 2024 unter next.amboss.com (Registrierung erforderlich)
- AMBOSS (2024): Nierenersatzverfahren. Online abgerufen im September 2024 unter next.amboss.com (Registrierung erforderlich)
- Berns J.S. (2024): Patient education: Dialysis or kidney transplantation – which is right for me? (Beyond the Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Berns J.S. (2024): Patient education: Hemodialysis (Beyond The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Bleyer A. (2023): Indications for initiation of dialysis in chronic kidney disease. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Braun.J. et al. (2018): Basislehrbuch Innere Medizin. Elsevier GmbH Deutschland. 6. Auflage 2018. Kapitel 10.14 Nierenersatztherapie.
- Burkart J.M. (2023): Dialysis modality and patient outcome. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Burkart J.M. (2023): Patient education: Peritoneal dialysis (Beyond the Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Burkart J.M., Bleyer A., Salani M. (2024): Peritoneal catheter exit-site and tunnel infections in peritoneal dialysis in adults. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Oktober 2024 unter www.uptodate.com (Registrierung erforderlich)
- Burkart J.M., Rivara M.B. (2024): Clinical manifestations and diagnosis of peritonitis in peritoneal dialysis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Oktober 2024 unter www.uptodate.com (Registrierung erforderlich)
- Department für Evidenzbasierte Medizin und Evaluation (Universität für Weiterbildung Krems), Institut für Allgemeinmedizin und evidenzbasierte Versorgungsforschung (Medizinische Universität Graz): Broschüre Empfehlungen Nierenerkrankungen. Inhaltlicher Stand: Mai 2022. Online abgerufen im September 2024 unter gemeinsam-gut-entscheiden.at
- EbM-Guidelines: Tertti R. (2023): Dialysepatient*innen in der Allgemeinpraxis. Online abgerufen im August/September 2024 unter ebm-guidelines.com (Registrierung erforderlich)
- Either I. et al. (2024): Peritonealdialyse im Vergleich zu Hämodialyse bei Patient*innen, die eine Langzeitdialyse beginnen. Cochrane Kompakt. Online abgerufen im September 2024 unter www.cochrane.org
- Glickman J.D. et al (2023): Choosing home hemodialysis for end-stage kidney disease. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Institut für Qualität und Wirtschaftlichkeit (Hg.)(2024): Chronische Nierenkrankheit (Niereninsuffizienz). Online abgerufen im September 2024 unter www.gesundheitsinformation.de
- Institut für Qualität und Wirtschaftlichkeit (Hg.)(2024): Wie funktioniert eine Dialyse? Online abgerufen im September 2024 unter www.gesundheitsinformation.de
- Jameson J.L. et al. (2020): Harrisons Innere Medizin. ABW Wissenschaftsverlag GmbH. 20. Auflage 2020. Band 3. Teil 9, Kapitel 306: Dialyse zur Behandlung des Nierenversagens.
- Nesrallah G.E. et al (2024): Short daily hemodialysis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Palevsky P.M. (2024): Kidney replacement therapy (dialysis) in acute kidney injury in adults: Indications, timing, and dialysis dose. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Pschyrembel Online (2022): Dialyse. Online abgerufen im September 2024 unter www.pschyrembel.de
- Pschyrembel Online (2022): Hämodialyse. Online abgerufen im September 2024 unter www.pschyrembel.de
- Pschyrembel Online (2022): Hämodiafiltration. Online abgerufen im September 2024 unter www.pschyrembel.de
- Pschyrembel Online (2022): Hämofiltration. Online abgerufen im September 2024 unter www.pschyrembel.de
- Pschyrembel Online (2023): Niereninsuffizienz. Online abgerufen im September 2024 unter www.pschyrembel.de
- Pschyrembel Online (2022): Peritonealdialyse. Online abgerufen im September 2024 unter www.pschyrembel.de
- Rosenberg M. (2024): Overview of the management of chronic kidney disease in adults. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Schmidt R.J., Armstrong S. (2024): Noninfectious complications of continuous peritonel dialysis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Oktober 2024 unter www.uptodate.com (Registrierung erforderlich)
- Uptodate (2024): Patient education: Dialysis and diet (The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Uptodate (2024): Patient education: Hemodialysis (The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Uptodate (2024): Patient education: Peritoneal dialysis (The Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im September 2024 unter www.uptodate.com (Registrierung erforderlich)
- Williams M.E. (2023): Hemodialysis for End-Stage Renal Disease. DynaMed. Ipswich, MA: EBSCO Information Services. Online abgerufen im September 2024 unter dynamed.com (Registrierung erforderlich)
- Williams M.E. (2023): Peritoneal Dialysis for End-Stage Kidney Disease. DynaMed. Ipswich, MA: EBSCO Information Services. Online abgerufen im Dezember 2018. Online abgerufen im September 2024 unter dynamed.com (Registrierung erforderlich)
Letzte Aktualisierung: 17. Dezember 2024
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prof. Dr.med.univ. Gert Johann Mayer, Facharzt für Innere Medizin, Zusatzfach Nephrologie