Angina pectoris
Inhaltsverzeichnis
Welche Ursache hat eine Angina pectoris?
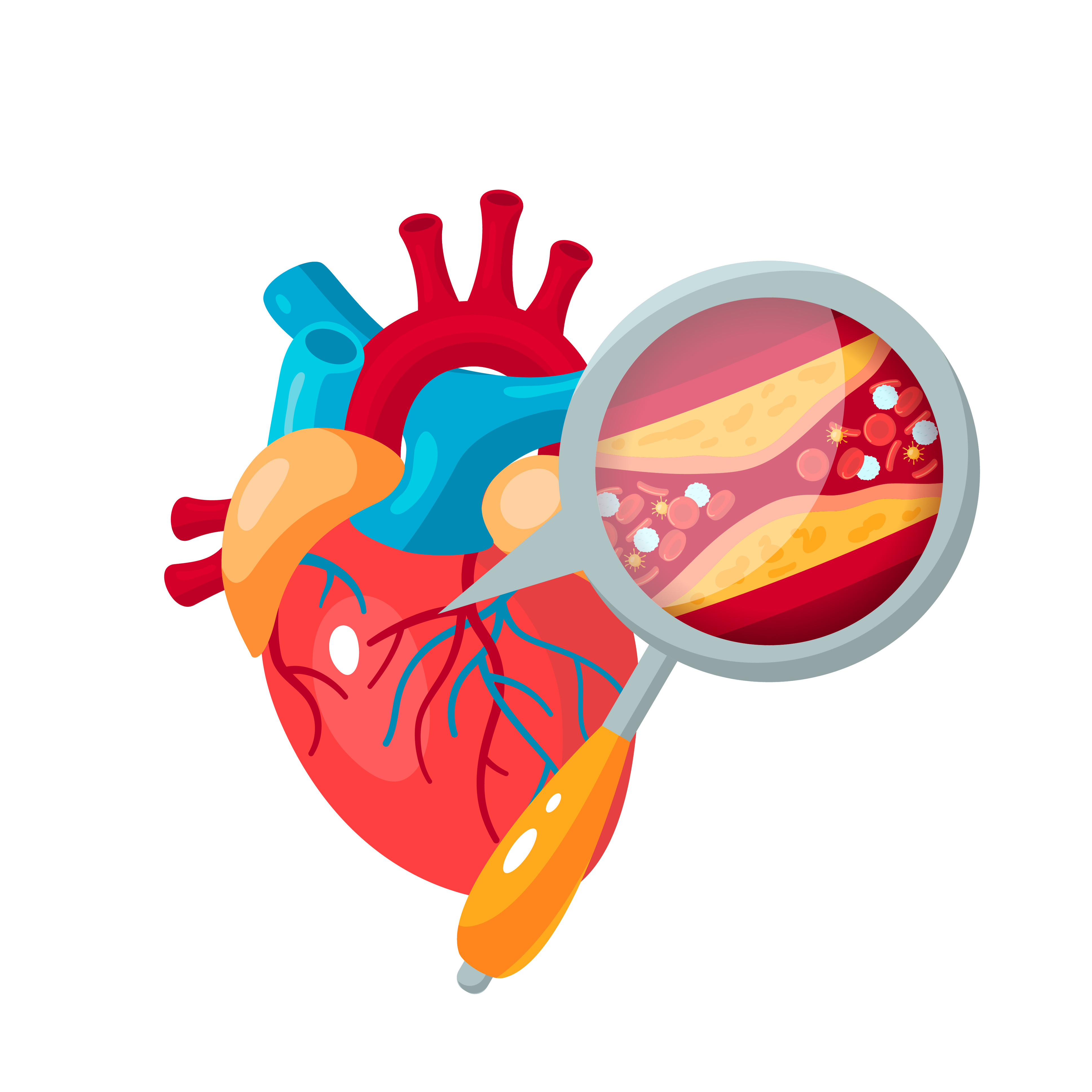
Die häufigste Ursache einer Angina pectoris ist eine koronare Herzkrankheit (KHK). Dabei entstehen krankhafte Ablagerungen (sogenannte Plaques aus Zellen, Fetten und anderen Substanzen) in den Wänden jener Arterien, die das Herz mit Blut versorgen (Koronararterien). Dadurch verengen und verhärten die Arterien zunehmend, wodurch die Durchblutung gestört und der Herzmuskel schlechter mit Sauerstoff versorgt wird. Insbesondere in Belastungssituationen macht sich dies als Angina pectoris bemerkbar.
Treten Angina-pectoris-Beschwerden aus dem Nichts heraus auf, d.h. ohne Zusammenhang mit körperlicher Belastung, Stress etc., liegt meist eine plötzliche Einengung einer Koronararterie zugrunde. Dies kann z.B. passieren, wenn Plaques in den Arterien aufbrechen und sich dadurch Blutgerinnsel bilden. Verschließt das Gefäß vollständig, ist ein lebensbedrohlicher Herzinfarkt die Folge.
Weitere mögliche Ursachen
Neben der KHK kommen unter anderem folgende Erkrankungen als Ursache für anfallsartige Brustschmerzen infrage:
- Erkrankungen der Wirbelsäule und der Muskulatur (z.B. Fehlstellungen der Wirbelsäule, entzündliche Veränderungen, Arthrose der Wirbelgelenke)
- Erkrankungen des Herzens (z.B. Erkrankungen der Herzklappen, Myokarditis)
- Erkrankungen der Lunge (z.B. Bronchitis, Lungenentzündung, Brustfellentzündung)
- Erkrankungen des Magens und der Speiseröhre (z.B. Reflux, Speiseröhrenentzündung, Speiseröhrenkrampf)
- Psychogene Ursachen (z.B. Angst- und Panikstörung, Depression)
Akute, starke Brustschmerzen können auch ein Warnzeichen für lebensbedrohliche Notfallsituationen sein, wie z.B.:
- Riss bzw. Aufplatzen der Hauptschlagader (Aortendissektion, Aortenruptur)
- Akute Verlegung einer Lungenarterie (Lungenembolie)
- Pneumothorax
- Riss in der Speiseröhre (Ösophagusruptur)
- Durchbruch eines Magengeschwüres (Perforiertes Ulkus)
Wie äußert sich eine Angina pectoris?
Bei einer Angina pectoris kommt es anfallsartig zu:
- Engegefühl im Brustkorb sowie
- drückenden Schmerzen hinter dem Brustbein, die in Hals, Nacken, Kiefer, Schultern, Rücken, Arme oder Oberbauch ausstrahlen können.
Angina-pectoris-Beschwerden werden oft begleitet von:
- Schweißausbrüchen mit kaltem Schweiß
- Übelkeit, Erbrechen
- Schwindel
- Kurzatmigkeit bis hin zu Atemnot
- Unruhe, Beklemmungsgefühl bis hin zu Todesangst
Stabile Angina pectoris
Wenn sich die Angina pectoris vor allem in Situationen bemerkbar macht, in denen der Herzmuskel mehr Sauerstoff benötigt, z.B. bei körperlichen Anstrengungen, beim Sport oder bei Stress, spricht man von einer stabilen Angina pectoris. Auslöser und Stärke der Beschwerden sind dabei immer ähnlich. Sie treten anfallsartig mit der Belastung auf und klingen durch Ausruhen oder durch die Anwendung von Notfallsmedikamenten wieder ab. Je nach Ausmaß unterscheidet man verschiedene Schweregrade der stabilen Angina pectoris:
- Grad 1: Beschwerden treten bei längerer oder schwerer körperlicher Belastung (z.B. Sport) auf, aber nicht bei alltäglichen Anstrengungen (z.B. beim Stiegensteigen).
- Grad 2: Beschwerden treten bei alltäglichen Anstrengungen auf (z.B. beim Treppensteigen, bei schnellem Gehen) sowie bei Kälte oder psychischer Belastung.
- Grad 3: Beschwerden treten bei leichten Alltagstätigkeiten auf (z.B. beim normalen Gehen, Ankleiden).
- Grad 4: Beschwerden treten auch in Ruhe auf.
Der Übergang zwischen Grad 4 und instabiler pectoris ist fließend.
Instabile Angina pectoris
Kommt es in Ruhe, ohne vorherige Belastung, zu plötzlichen Schmerzen und Engegefühl in der Brust, spricht man von einer instabilen Angina pectoris. Ursache ist meist ein Blutgerinnsel, das plötzlich eine (oder mehrere) Koronararterie verstopft. Wird die Koronararterie vollständig verschlossen und der Blutfluss blockiert, ist ein lebensbedrohlicher Herzinfarkt die Folge. Eine instabile Angina pectoris kann sich auch aus einer stabilen Angina pectoris heraus entwickeln, wenn die Gefäßverengung im Laufe der Zeit weiter zunimmt. Die Beschwerden treten dann schon bei geringerer Belastung als bisher auf, sind intensiver, klingen langsamer ab oder lassen sich nicht durch Notfallmedikamente lindern.
Achtung
Eine instabile Angina pectoris ist immer ein medizinischer Notfall, da die Gefahr eines Herzinfarktes besteht. Wählen Sie den Notruf 144!
Hinweis
Alle plötzlich auftretenden Symptome, die auf eine akute Durchblutungsstörung des Herzens hindeuten, werden auch als akutes Koronarsyndrom bezeichnet. Dabei kann es sich um eine akute, vorübergehende Verschlechterung einer KHK (instabile Angina pectoris) oder um einen Herzinfarkt handeln. Beide können alleine anhand der Symptome nicht sicher voneinander unterschieden werden, eine rasche ärztliche Abklärung ist wichtig.
Wie wird die Diagnose gestellt?
Bei einer Angina pectoris muss festgestellt werden, welche Ursache zugrunde liegt. Eine frühzeitige Diagnose ist wichtig, um durch eine gezielte Therapie das Fortschreiten der Grunderkrankung zu bremsen. Je nach Beschwerdebild, Anamnese, Risikofaktoren etc. entscheidet die Ärztin/der Arzt, welche Untersuchungen notwendig sind. Dazu zählen unter anderem:
- körperliche Untersuchung mit Messung des Blutdruckes, Abhören des Herzens etc.
- Blutabnahme zur Bestimmung verschiedener Laborwerte
- Ruhe-EKG
- Belastungs-EKG, Langzeit-EKG
- Ultraschalluntersuchung des Herzens (Echokardiographie)
- Röntgenuntersuchung des Brustkorbes
- Ultraschalluntersuchung der Halsschlagader (Duplexsonographie der Carotis)
- weitere bildgebende Verfahren zur Darstellung der Durchblutung des Herzmuskels (z.B. Stress-Echokardiographie, Myokard-Perfusions-SPECT, CT-Koronarangiographie, Stress-Perfusions-MRT etc.)
- Koronarangiographie (Herzkatheter-Untersuchung)
Wie erfolgt die Behandlung der Angina pectoris?
Je nachdem durch welche Erkrankung die Angina pectoris ausgelöst wird, muss die Behandlung entsprechend angepasst werden.
Bei einer stabilen Angina pectoris, ausgelöst durch eine koronare Herzkrankheit, besteht die Therapie in einer Kombination aus:
- Umstellung des Lebensstils (ausgewogene Ernährung, angemessene Bewegung, Normalisierung des Körpergewichtes, Rauchstopp etc.)
- Medikamente (z.B. gefäßerweiternde Medikamente, blutdrucksenkende Medikamente, Cholesterinsenker etc.)
- zusätzlich unter Umständen operative Maßnahmen (Einsetzen von Stents, Bypass-Operation)
Mehr zum Thema: Koronare Herzkrankheit
Bei einer instabilen Angina pectoris bzw. einem akuten Koronarsyndrom ist unverzüglich ein Transport ins Krankenhaus erforderlich, da das Risiko eines Herzinfarktes besteht. Zu den Maßnahmen im Notfall zählen unter anderem gefäßerweiternde Medikamente, Sauerstoffgabe und Plättchenhemmer (Thrombozytenaggregationshemmer). Je nach exakter Diagnose (KHK oder Herzinfarkt) werden weitere Behandlungsschritte gesetzt .
Mehr zum Thema: Herzinfarkt: Therapie
Wohin kann ich mich wenden?
Die Abklärung einer Angina pectoris erfolgt durch
- eine Ärztin/einen Arzt für Allgemeinmedizin,
- eine Fachärztin/einen Facharzt für Kardiologie.
Bei Auftreten von akuten Angina-pectoris-Beschwerden wählen Sie den Notruf 144. Jede Patientin/jeder Patient mit akutem Koronarsyndrom muss unverzüglich in ein Krankenhaus transportiert werden, da die Gefahr eines Herzinfarktes besteht.
Die verwendete Literatur finden Sie im Quellenverzeichnis.
Letzte Aktualisierung: 24. November 2021
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: MR a.o.Univ.Prof. Dr. Erich Minar, Facharzt für Innere Medizin, Zusatzfach Innere Medizin (Angiologie)

