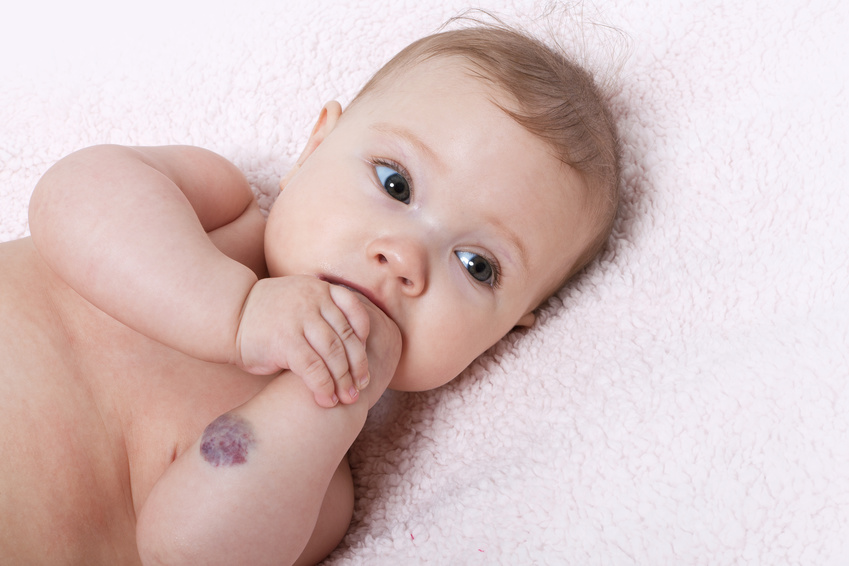
Hämangiom (Blutschwamm)
Inhaltsverzeichnis
Was ist ein Hämangiom?
Ein Hämangiom ist ein gutartiger Tumor der kleinsten Blutgefäße, der Kapillaren. Er entsteht, wenn sich die innersten Zellen der Blutgefäße, die sogenannten Endothelzellen, übermäßig stark teilen und dabei wuchern.
Die genaue Ursache für die Entstehung eines Hämangioms ist nicht bekannt. Man geht davon aus, dass ein Sauerstoffmangel im Gewebe der Blutgefäße an der Entstehung beteiligt ist. Als Risikofaktoren gelten unter anderem Fehlbildungen der Plazenta, Mehrlingsschwangerschaft oder Frühgeburt.
Der Großteil der kindlichen Hämangiome tritt in der Haut auf, bis zu 60 Prozent im Kopf- und Halsbereich. Sie können sich aber auch in anderen Organen entwickeln, z.B. in der Leber, der Lunge oder im Magen-Darm-Trakt.
Welche Formen von Hämangiomen gibt es?
Mediziner:innen unterscheiden generell zwischen den kindlichen bzw. infantilen Hämangiomen und einer seltenen Sonderform, den angeborenen bzw. kongenitalen Hämangiomen:
- Infantile Hämangiome: Infantile Hämangiome entstehen einige Tage bis Wochen nach der Geburt. Zum Zeitpunkt der Geburt können unter Umständen bereits Vorläufer sichtbar sein, z.B. ein kleiner roter oder heller Fleck auf der Haut.
- Kongenitale Hämangiome: Kongenitale Hämangiome sind angeboren. Das heißt, sie sind bereits zum Zeitpunkt der Geburt voll ausgebildet und wachsen danach nicht mehr weiter.
Treten mehrere einzelne Hämangiome auf, spricht man von einer Hämangiomatose oder von multifokalen Hämangiomen. In diesen Fällen besteht ein erhöhtes Risiko, dass auch innere Organe von Fehlbildungen betroffen sind.
Darüber hinaus gibt es zahlreiche Untergruppen an Hämangiomen.
Wie verlaufen Hämangiome?
Infantile und kongenitale Hämangiome haben einen unterschiedlichen Verlauf.
Infantile Hämangiome
Typisch für infantile Hämangiome ist ihr Wachstumsmuster: Bei der Geburt sind sie meist nicht sichtbar, oder sie machen sich zunächst nur als kleiner roter oder heller Fleck bemerkbar. Der Fleck beginnt in den ersten Tagen und Wochen nach der Geburt zu wachsen. Er entwickelt sich zu einer runden rötlichen Erhebung oder zu einem prallen Knötchen. Hämangiome können aber auch in die Tiefe wachsen oder sich flächenmäßig ausbreiten. Hämangiome, die unter der Haut wachsen, wölben die Hautoberfläche vor und sind hautfarben oder bläulich.
Die Wachstumsphase – auch Proliferationsphase bezeichnet – dauert etwa bis zum Alter von sechs bis neun Monaten an. Danach hören die Hämangiome auf zu wachsen und verändern sich eine Zeit lang nicht. Dies ist die Übergangsphase. Anschließend beginnt die Rückbildungsphase, in der die Hämangiome immer kleiner werden. Meist bilden sie sich bis zum Alter von vier Jahren vollständig zurück. Bei sehr großen Hämangiomen kann die Rückbildung bis zum zehnten Lebensjahr dauern. Unter Umständen bleiben Narben oder leichte Verfärbungen an der Haut zurück.
In selteneren Fällen breiten sich infantile Hämangiome sehr rasch sehr großflächig aus. Man spricht dann aufgrund des Ausbreitungsmusters von segmentalen infantilen Hämangiomen. Sie werden sehr groß und sind unregelmäßig begrenzt. Sie können im Bereich des Kopfes, z.B. über eine ganze Gesichtshälfte, an den Armen oder entlang der Lendenwirbelsäule und des Steißbeines vorkommen. Segmentale Hämangiome treten oft zusammen mit Fehlbildungen innerer Organe und anderen Krankheitssyndromen auf.
Kongenitale Hämangiome
Kongenitale Hämangiome sind bereits bei der Geburt vorhanden. Sie sind meist eher bläulich-rot, flächig und unscharf begrenzt. Oft sind sie von einem blassen Rand umgeben.
Einige kongenitale Hämangiome beginnen sofort nach der Geburt zu schrumpfen und bilden sich bis zum dritten Lebensjahr zurück. Sie werden als Rapidly Involuting Congenital Hemangioma, kurz RICH, bezeichnet. Andere kongenitale Hämatome bilden sich nicht zurück und behalten ihre Größe bei. Sie werden als Non-Involuting Congenital Hemangioma, kurz NICH, bezeichnet.
Wie wird die Diagnose gestellt?
Die meisten Hämangiome werden durch eine Blickdiagnose im Rahmen einer körperlichen Untersuchung des Kindes erkannt. Zusätzlich führt die Ärztin oder der Arzt eine genaue Anamnese durch. Wichtige Informationen sind unter anderem: War die Hautveränderung schon bei der Geburt vorhanden? Wächst sie schnell, langsam oder gar nicht? Liegen andere Beschwerden vor? Unter Umständen veranlasst die Ärztin oder der Arzt mehrere Kontrolluntersuchungen im Abstand von einigen Wochen, um die Hautveränderung im zeitlichen Verlauf beobachten zu können.
Zur Sicherung der Diagnose, zur Beurteilung der Tiefenausbreitung sowie zum Ausschluss anderer Erkrankungen, z.B. Gefäßmissbildungen oder bösartige Tumore, können weiterführende Untersuchungen notwendig sein. Dazu zählen unter anderem:
- Ultraschall,
- Röntgen,
- MRT,
- CT oder
- Biopsie.
Welche Komplikationen können auftreten?
Hämangiome sind gutartig und führen oft zu keinen Beschwerden. Wenn sie sich an ungünstigen Körperstellen befinden oder sehr schnell wachsen, kann es aber zu gesundheitlichen Problemen kommen. Bei zehn bis 20 Prozent der Betroffenen treten Komplikationen auf.
- Hämangiome im Gesichtsbereich können je nach Lage und Größe die Gesichtszüge verzerren.
- Hämangiome an den Extremitäten können je nach Lage und Größe zu Bewegungseinschränkungen führen.
- Ein Hämangiom am Augenlid oder in der Augenhöhle kann dazu führen, dass das Auge nicht mehr geöffnet werden kann oder das Sichtfeld eingeschränkt ist. Dies kann in weiterer Folge zu einer Verkümmerung des Augennerves und zu Erblindung führen.
- Ein Hämangiom im Nasenbereich kann zu einer Behinderung der Nasenatmung oder zu einer Deformierung der Nase führen.
- Ein Hämangiom im Mundbereich kann zu Problemen bei der Nahrungsaufnahme, zu Zahnproblemen oder zu Atemproblemen führen.
- Hämangiome an den Fingern können zu Tastproblemen führen.
- Hämangiome an den Zehen können zu Problemen beim Tragen von Schuhen führen.
- Sehr schnell wachsende oder sehr großflächige Hämangiome können zu Geschwürbildungen - sogenannten Ulzerationen - führen. In der Folge treten oft Infektionen, Schmerzen und Blutungen auf. Das Risiko für Geschwürbildungen ist besonders groß, wenn das Hämangiom im Genitalbereich, im Schambereich, in der Leistenregion oder in der Achselhöhle liegt.
- Sehr großflächige Hämangiome oder mehrere einzelne Hämangiome gehen mit dem Risiko einher, dass auch Fehlbildungen innerer Organe vorliegen.
Wie erfolgt die Behandlung eines Hämangioms?
Der Großteil der Hämangiome muss nicht behandelt werden. Bei den meisten Kindern verschwinden sie von selbst wieder.
Wenn ein erhöhtes Risiko für Komplikationen besteht, ist eine frühzeitige Behandlung wichtig. Damit sollen das Wachstum des Hämangioms aufgehalten, seine Rückbildung beschleunigt und Komplikationen vermieden werden.
Folgende Therapieoptionen stehen zur Verfügung:
- Medikamentöse Behandlung mit dem Betablocker Propanolol: Betablocker werden eigentlich zur Blutdrucksenkung und zur Behandlung bestimmter Herz-Kreislauf-Erkrankungen eingesetzt. Sie kommen auch bei infantilen Hämangiomen zum Einsatz. Sie führen zu einer Engstellung der betroffenen Blutgefäße, wodurch das Hämangiom weniger durchblutet wird. Daraufhin wird die Verfärbung blasser, und es kommt es zu einer Aufweichung der Strukturen.
- Kryotherapie: Eine Kältebehandlung kommt unter Umständen bei kleinen, flachen Hämangiomen infrage. Das Wirkprinzip besteht darin, die Durchblutung des Hämangioms und Entzündungen zu verringern.
- Lasertherapie: Diese wird heute nur mehr selten bei Hämangiomen eingesetzt. Sie kommt unter Umständen bei kleinen, sehr oberflächlichen Hämangiomen zum Einsatz. Die Lasertherapie kann auch eingesetzt werden, wenn nach der selbstständigen Rückbildung eines Hämangioms Narben oder Hautverfärbungen zurückbleiben.
- Operative Entfernung: Diese wird nur in Ausnahmefällen durchgeführt, z.B. bei Komplikationen oder bei sehr ungünstiger Lage des Hämangioms am Augenlid oder in den Atemwegen.
Wohin kann ich mich wenden?
Für die Diagnose und die Behandlung eines Hämangioms wenden Sie sich an
- eine Fachärztin oder einen Facharzt für Kinderheilkunde,
- eine Fachärztin oder einen Facharzt für Dermatologie.
Die Behandlung erfolgt unter Umständen in einer darauf spezialisierten Ambulanz für Gefäßerkrankungen.
Wie erfolgt die Übernahme der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- Charité, Universitätsmedizin Berlin: Klinik für Kinderchirurgie: Hämangiome; online abgerufen im Februar 2022 unter kinderchirurgie.charite.de
- Deutsche Gesellschaft für Kinderchirurgie e.V. (DGKCH): Infantile Hämangiome im Säuglings- und Kleinkindesalter; S2k-Leitlinie; AWMF-Register Nr. 006/100; Version 6.0; inhaltlicher Stand 10/2020; online abgerufen im Februar 2022 unter www.awmf.org
- Interdisziplinäre Arbeitsgruppe für Hämangiome & Vaskuläre Malformitäten, Abt. für Plastische und Rekonstruktive Chirurgie, Medizinische Universität Wien: www.meduniwien.ac.at/haemangiom/
- kinderblutkrankheiten.de: Infantile Hämangiome; online abgerufen im Februar 2022 unter www.kinderblutkrankheiten.de
- Kinder- & Jugendärzte im Netz, Hrsg. Berufsverband der Kinder- und Jugendärzte e.V.: Hämangiom (Blutschwämmchen); inhaltlicher Stand 12.11.2021; online abgerufen im Februar 2022 unter www.kinderaerzte-im-netz.de
- Pleimes M.: Infantile Hämangiome; In: Akt Dermatol 2016; 42: 406–413; Georg Thieme Verlag KG Stuttgart, New York; DOI http://dx.doi.org/ 10.1055/s-0042-101732; online abgerufen im Februar 2022 unter www.thieme-connect.com
- Practice Guidelines: American Academy of Pediatrics Releases Report on Infantile Hemangiomas, Am Fam Physician 2016;93(6):526-527.
- springermedizin.de: Infantile Hämangiome und Fehlbildungen von Gefäßen, Fettgewebe und Bindegewebe; online abgerufen im Februar 2022 unter www.springermedizin.de
Letzte Aktualisierung: 31. August 2022
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: a.o.Univ.Prof. Dr. Andreas Böck, Facharzt für Kinder- und Jugendheilkunde