Schnarchen
Inhaltsverzeichnis
Welche Ursachen hat Schnarchen?
Schnarchen entsteht durch eine Verengung der oberen Atemwege während des Schlafs. Diese wird durch die Erschlaffung der Muskulatur und der Weichteile der oberen Atemwege verursacht. In der Folge sinkt der Luftdruck im Rachenraum, wodurch die Weichteile – Gaumensegel, Zäpfchen, Zungengrund und Rachenseitenwände – zu vibrieren beginnen: Schnarchgeräusche entstehen.
Für Schnarchen gibt es unterschiedliche Ursachen. Bei Kindern sind vergrößerte Rachen- und Gaumenmandeln die häufigste Ursache. Bei Erwachsenen können oft verschiedene Faktoren zusammenspielen.
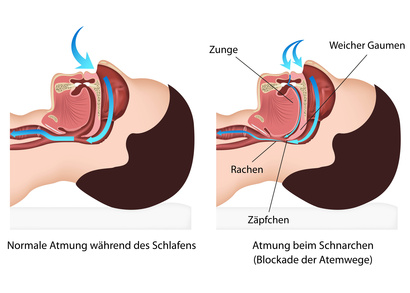
Häufige Ursachen für Schnarchen sind z.B.:
- Schleimhautschwellung, z.B. bei Schnupfen, Nasennebenhöhlenentzündung oder Allergien
- Anatomische Veränderungen, z.B. vergrößerte Gaumen-, Zungengrund-, Rachenmandeln, Gaumenzäpfchen sowie Nasenmuscheln, Nasenpolypen, eine verformte Nasenscheidewand oder eine Erschlaffung der Rachenmuskulatur
- Übergewicht oder Adipositas – vermehrte Fettablagerungen im Mund- und Rachenraum begünstigen eine Verengung der oberen Atemwege
- Kieferfehlstellungen
- Einnahme von Beruhigungs- und Schlafmitteln, Rauchen und Alkoholkonsum, da es dadurch zur Erschlaffung der Muskulatur der oberen Atemwege kommt
Welche Beschwerden können auftreten?
Einfaches Schnarchen kann sehr laut sein. Es erreicht mitunter 90 Dezibel – das entspricht der Lautstärke eines Presslufthammers. Schnarchen ist oft mit anstrengender Atmung verbunden. Dies kann zu schlechtem Schlaf, Konzentrationsproblemen und Müdigkeit am Tag führen. Auch die Bettpartnerin oder der Bettpartner kann durch lautes Schnarchen gestört sein.
Starkes Schnarchen mit wiederholten Atemaussetzern kann ein Anzeichen für eine obstruktive Schlafapnoe (OSA) sein. Diese kann ernsthafte Erkrankungen verursachen, etwa Bluthochdruck, Herz-Kreislauf-Erkrankungen oder Atherosklerose der Halsschlagader. OSA sollte daher medizinisch abgeklärt werden.
Wie wird die Diagnose gestellt?
Bei der Diagnose erhebt die Ärztin oder der Arzt zunächst in einem ausführlichen Gespräch bzw. der Anamnese mögliche Ursachen, die zum Schnarchen führen. Auch die oder der Bettpartner:in kann in das Arztgespräch einbezogen werden, damit die Ärztin oder der Arzt einen genauen Überblick über das Schnarchen bekommt.
Die Ärztin oder der Arzt kann nach folgenden Informationen fragen:
- Häufigkeit, Lautstärke und Intensität des Schnarchens
- Atemaussetzer
- unruhiger Schlaf und Erwachen mit dem Gefühl des Erstickens
- Tagesmüdigkeit
- Stimmungsschwankungen
- Konzentrations- oder Leistungsminderung am Tag
- morgendliche Kopfschmerzen und Mundtrockenheit
- Risikofaktoren wie Alkohol, Nikotin
- Einnahme von Medikamenten wie Schlafmittel, Muskelrelaxantien, SSRI (selektive Serotonin-Wiederaufnahmehemmer) oder Betablocker
Ev. wird abgeklärt, ob eine Schlafstörung – der Fachbegriff lautet Insomie – oder eine obstruktive Schlafapnoe vorliegt. Die Ärztin oder der Arzt fragt auch nach Krankheiten, die Verengungen der oberen Atemwege verursachen können, z.B.:
- allergische und nicht allergische Rhinitis
- Nasenpolypen
- Herz-Kreislauf-Erkrankungen
- Übergewicht oder Adipositas
- Diabetes mellitus
Weiters werden die oberen Luftwege bzw. der gesamte Hals-Nasen-Ohren-Bereich auf Veränderungen untersucht. Dabei kann die Ärztin oder der Arzt feststellen, ob die Nasenatmung beeinträchtigt ist und ob es Auffälligkeiten im Rachenbereich oder in den Nasennebenhöhlen gibt. Zusätzlich wird der Biss überprüft, ob eine ungünstige Zahnfehlstellung vorliegt. Falls nötig, werden auch der Kehlkopf und die Luftröhre untersucht. Bei Vorliegen von Atemaussetzern sollte die Ärztin oder der Arzt eine Untersuchung in einem Schlaflabor vorschlagen, um das Schlafverhalten zu erfassen und das Ausmaß der Atemaussetzer zu bestimmen.
Wie erfolgt die Behandlung von Schnarchen?
Einfaches Schnarchen muss aus medizinscher Sicht nicht behandelt werden, so lange keine Atemaussetzer auftreten. Wird das Schnarchen für Betroffene sowie deren Bettpartner:in jedoch als belastend empfunden, gibt es sowohl Maßnahmen, die man selbst ergreifen kann, als auch Möglichkeiten der medizinischen Behandlung.
Die Ärztin oder der Arzt kann folgende Maßnahmen vorschlagen:
- Gewichtsreduktion bei Übergewicht
- Abklärung und Behandlung möglicher Allergien
- Verwendung von Nasenpflastern
- abschwellende Nasensprays: Sie eignen sich wegen möglicher Schleimhautschädigung jedoch nicht zum längerfristigen Gebrauch – in der Regel max. zehn Tage.
- ev. Langzeittherapie mit kortisonhaltigen Nasensprays
- Verwenden einer Schnarchspange oder Unterkiefer-Protrusionsschiene. Die Schienenanpassung sowie regelmäßige Kontrollen werden von einer Zahnärztin oder einem Zahnarzt durchgeführt.
Bei starkem Schnarchen mit Atemaussetzern erfolgt die Behandlung der zugrunde liegenden Erkrankung, z.B. einer obstruktiven Schlafapnoe.
Operative Behandlung von verengten Atemwegen
Die Ärztin oder der Arzt kann chirurgische Eingriffe gegen Schnarchen dann vorschlagen, wenn andere Maßnahmen nicht helfen und anatomische Hindernisse in den oberen Atemwegen die Ursache sind. Dazu zählen Verkrümmungen der Nasenscheidewand, vergrößerte Nasenmuscheln oder Polypen. Diese können operativ behoben bzw. entfernt werden.
Schnarchen: Was kann ich selbst tun?
Maßnahmen, die zu einer guten Schlafqualität verhelfen, können das Schnarchen oft lindern. Hilfreich gegen Schnarchen sind z.B.:
- Geregelter Schlaf-Wach-Rhythmus
- Leichtes Abendessen
- Schlafzimmer: ruhig und kühl, etwa 18 Grad Celsius Raumtemperatur
- Seitenlage oder Hochlagerung des Oberkörpers
- Vermeidung von Schlafmitteln
- Vermeidung von – vor allem abendlichem – Alkoholkonsum
- Vermeidung von Rauchen
Wohin kann ich mich wenden?
Für die Abklärung und die Behandlung von Beschwerden in Zusammenhang mit Schnarchen sind zuständig:
- Ärztin oder Arzt für Allgemeinmedizin
- Primärversorgungseinheiten (PVE)
- Fachärztin oder Facharzt für Hals-Nasen-Ohrenheilkunde (HNO)
- Fachärztin oder Facharzt für Kieferorthopädie
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- AMBOSS (2025): Nasenatmungsbehinderung. Online abgerufen im Mai 2025 unter www.amboss.com (Registrierung erforderlich)
- AMBOSS (2025): Obstruktives Schlafapnoe-Syndrom im Kindes- und Jugendalter. Online abgerufen im Mai 2025 unter www.amboss.com (Registrierung erforderlich)
- AMBOSS (2025): Schlafbezogene Atmungsstörungen. Online abgerufen im Mai 2025 unter www.amboss.com (Registrierung erforderlich)
- Armsby, C. et. al. (2025): Patient education: Obstructive sleep apnea in adults (The Basics). UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- Deutscher Berufsverband der Hals-Nasen-Ohrenärzte e. V. (2018): Schnarchen & Schlafapnoe. Online abgerufen im Mai 2025 unter www.hno-aerze-im-netz.de
- DGZS, DGZMK (2021): Die Unterkieferprotrusionsschiene (UPS): Anwendung in der zahnärztlichen Schlafmedizin beim Erwachsenen. Version 1.0. AWMF-Registriernummer: 083- 045. Online abgerufen im Mai 2025 unter www.awmf.org
- Geisler, P. (2022): Pschyrembel. Schnarchen. Online abgerufen im Mai 2025 unter www.pschyrembel.de (Registrierung erforderlich)
- Institut für Qualität und Wirtschaftlichkeit (Hg.) (2022): Behandlung einer obstruktiven Schlafapnoe. Online abgerufen im Mai 2025 unter www.gesundheitsinformation.de.
- Punjabi, N. et.al. (2023): Snoring – Approach to the Patient. Online abgerufen im Mai 2025 unter www.dynamed.com (Registrierung erforderlich)
- Rowley, J. (2025): Snoring in adults. UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
Letzte Aktualisierung: 29. Juli 2025
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Univ. Prof. Dr. Dietmar Thurnher, Facharzt für Hals-, Nasen- und Ohrenheilkunde

