Psoriasis (Schuppenflechte)
Inhaltsverzeichnis
Wie häufig ist Psoriasis?
Psoriasis ist eine relativ häufige Erkrankung: In Europa sind etwa zwei von 100 Personen betroffen. Frauen und Männer erkranken ähnlich oft.
Psoriasis tritt häufig vor dem 40. Lebensjahr das erste Mal auf, meist zwischen zehn und 30 Jahren. Fachleute sprechen dann von einer Typ-1-Psoriasis. Tritt die Erkrankung nach dem 40. Lebensjahr das erste Mal auf, sprechen Fachleute von einer Typ-2-Psoriasis. Die Typ-2-Psoriasis entwickelt sich meist zwischen 40 und 60 Jahren. Generell kann die Erkrankung aber in jedem Alter auftreten.
Wie entsteht Psoriasis?
Psoriasis entsteht durch eine Fehlfunktion des Immunsystems. Das Immunsystem der Betroffenen ist überaktiv und setzt vermehrt bestimmte Botenstoffe frei. Die Vorgänge dabei sind komplex. Sie führen zu chronischen Entzündungen und Veränderungen bestimmter Prozesse in der Haut.
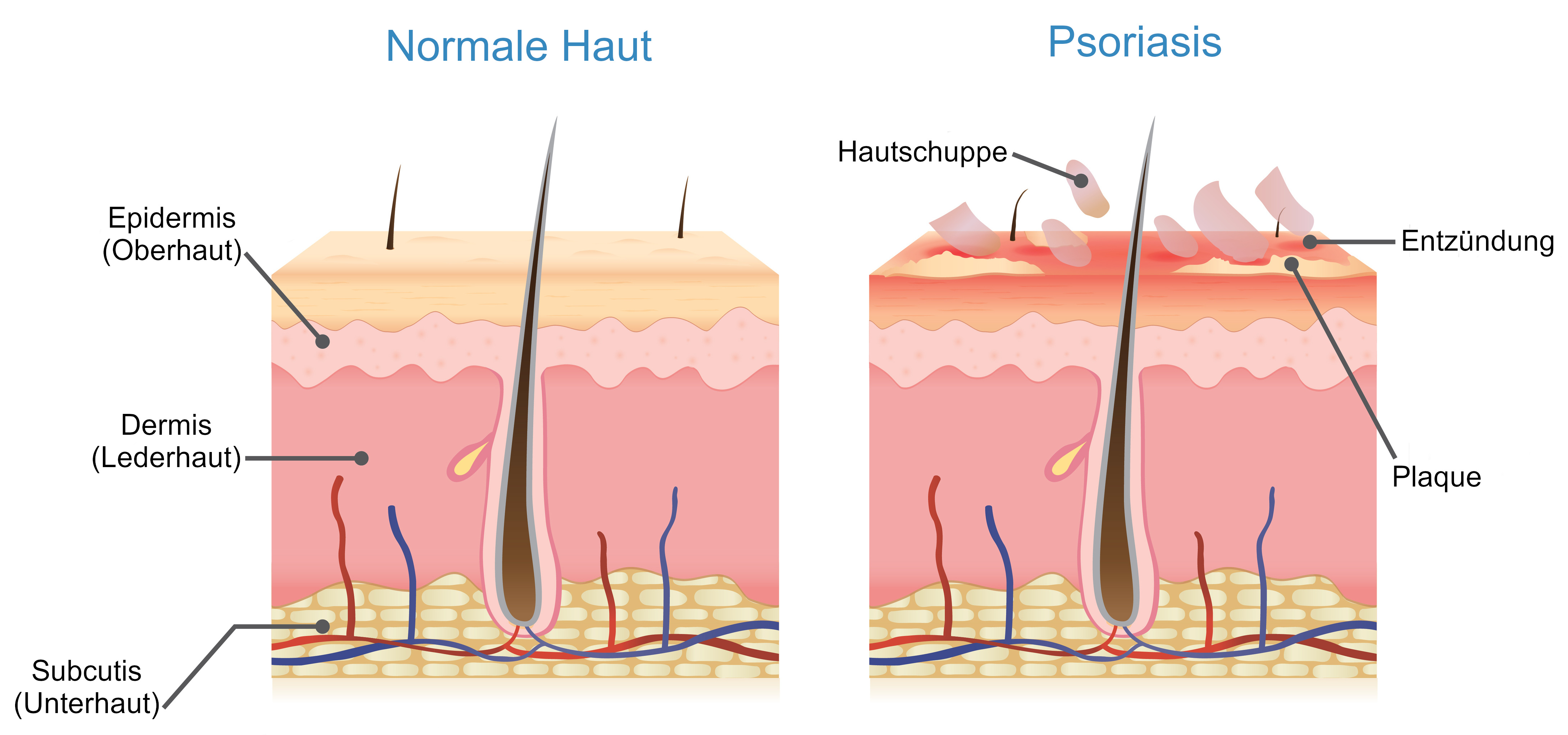
So kommt es bei Psoriasis unter anderem zu einer beschleunigten Bildung sogenannter Keratinozyten. Keratinoyzten werden auch hornbildende Zellen genannt und finden sich in der obersten Hautschicht, der Epidermis. Sie spielen eine wichtige Rolle bei der Bildung der natürlichen Hautbarriere. Keratinozyten werden laufend neu gebildet. Sie teilen sich, durchlaufen verschiedene Reifungsstadien und sterben schließlich ab. Die toten Zellen werden an der Hautoberfläche abgestoßen.
Bei Personen mit Psoriasis läuft der Zellzyklus der Keratinozyten etwa zehnmal schneller ab als normal. Die abgestorbenen Zellen können nicht rasch genug abgestoßen werden und sammeln sich an der Oberfläche an. An den betroffenen Stellen bilden sich Hauterhebungen, sogenannte Plaques. Zudem entstehen die für Psoriasis typischen Schuppungen der Haut. Aufgrund von Entzündungsvorgängen und erweiterten Blutgefäßen kommt es zudem zu den typischen Rötungen.
Welche Ursachen hat Psoriasis?
Die genauen Ursachen der Psoriasis sind nicht vollständig geklärt. Fachleute gehen davon aus, dass mehrere Faktoren eine Rolle spielen. In erster Linie scheint Psoriasis eine erbliche Erkrankung zu sein: Bei rund 40 von 100 Betroffenen kommt Psoriasis in der Familie vor. Zudem tritt die Erkrankung in betroffenen Familien oft über mehrere Generationen gehäuft auf.
Eine genetische Veranlagung bedeutet nicht zwangsläufig, dass Psoriasis auftritt. Damit die Erkrankung ausbricht, müssen bestimmte Risikofaktoren hinzukommen. Fachleute sprechen auch von Trigger- oder Provokationsfaktoren. Das englische Wort „Trigger“ bedeutet „Auslöser“. Diese Faktoren können auch dazu beitragen, dass sich eine bereits bestehende Psoriasis verschlechtert bzw. dass sich ein Krankheitsschub bildet.
Welche Auslöser gibt es?
Bei Personen mit genetischer Veranlagung können folgende Auslöser zu einem Ausbruch der Erkrankung bzw. eines Krankheitsschubes beitragen, z.B.:
- Infektionen, z.B. mit Streptokokken
- bestimmte Medikamente, z.B. Lithium, Beta-Blocker, Medikamente gegen Malaria
- Rauchen
- Hautreizungen oder -verletzungen, z.B. durch Kratzen
- Stress. Viele Betroffene berichten über Stress bzw. emotionale Belastung als Auslöser von Beschwerden. Die wissenschaftliche Studienlage dazu ist jedoch nicht eindeutig.
Psoriasis: Welche Formen und Symptome gibt es?
Es gibt verschiedene Formen der Psoriasis. Die weitaus häufigste ist die sogenannte Psoriasis vulgaris. Je nach Erscheinungsform unterscheiden Fachleute dabei unter anderem:
- Plaque-Psoriasis
- Psoriasis guttata
- Intertriginöse Psoriasis bzw. Psoriasis inversa
- Psoriatrische Erythrodermie
Daneben gibt es weitere, seltenere Formen der Erkrankung. Zum Beispiel die pustulöse Psoriasis, die unterschiedliche Ausprägungen haben kann. Die Einteilung der Psoriasis in verschiedene Formen ist in der medizinischen Literatur nicht immer einheitlich.
Psoriasis vulgaris
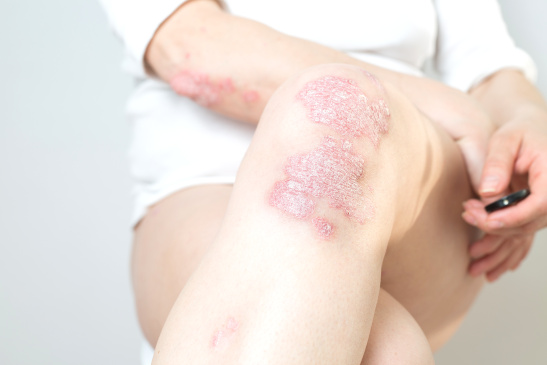
Die Psoriasis vulgaris betrifft 80 bis 90 von 100 Personen mit Psoriasis. Sie äußert sich in den meisten Fällen als sogenannte Plaque-Psoriasis. Der Begriff Plaque bezeichnet die dabei auftretenden typischen Hautveränderungen:
- Plaques sind gerötete, klar begrenzte Hauterhebungen.
- Sie sind von silbrig glänzenden Schuppen bedeckt.
- Die Schuppen haften fest auf den Plaques. Beim Ablösen der untersten Schuppenschicht treten typischerweise punktförmige Blutungen auf.
- Die Dicke der Plaques kann variieren, sie können dick oder dünn sein.
- Sie haben meist einen Durchmesser von einem bis zehn Zentimetern, können aber auch größer sein.
Typische Körperstellen, an denen die Plaques auftreten, sind unter anderem:
- behaarte Kopfhaut, in der Folge kommt es manchmal zu Haarausfall,
- Ellenbogen,
- Knie,
- unterer Rücken,
- Nabel,
- zwischen den Pobacken.
Die Plaques können generell überall am Körper entstehen, z.B. auch auf den Hand- und Fußsohlen oder im Genitalbereich. Oft treten die Plaques symmetrisch auf beiden Körperseiten auf, z.B. auf beiden Ellbogen oder auf beiden Knien. Bei manchen Betroffenen bilden sich nur wenige, einzelne Plaques. Bei anderen ist der Körper großflächig betroffen.
Die Plaques werden oft begleitet von Juckreiz und Spannungsgefühl. Bilden sich Plaques z.B. an Gelenken, Hand- oder Fußsohlen, können sie bei Bewegung einreißen und zusätzlich zu Schmerzen führen.
Bei einer Psoriasis können auch die Finger- und Zehennägel verändert sein. Psoriasis-Herde können sich in der Nagelbildungszone – der sogenannten Nagelmatrix - oder im Nagelbett bilden. Mögliche Anzeichen einer Nagelpsoriasis sind unter anderem:
- Der Nagel verdickt sich.
- An der Oberfläche des Nagels bilden sich kleine Dellen. Fachleute sprechen von Tüpfelnägeln.
- Es treten gelblich-braune Verfärbungen des Nagels auf.
- Der Nagel löst sich vom Finger bzw. von der Zehe ab.
Weitere Verlaufsformen der Psoriasis vulgaris
Neben der Plaque-Psoriasis unterscheiden Fachleute unter anderem folgende Verlaufsformen der Psoriasis vulgaris:
- Psoriasis guttata: Die Psoriasis guttata beginnt als akuter, punktförmiger Hautausschlag. Dieser wandelt sich zu tropfengroßen, silbrig schuppenden Plaques um. Die Plaques sind meist großflächig über den Körper verteilt. Die Psoriasis guttata kommt vor allem im Kindes- oder Jugendalter vor. Sie tritt oft nach einer Infektion mit Streptokokken auf, z.B. nach einer Mandelentzündung oder Scharlach. Sie kann erstes Anzeichen einer beginnenden Psoriasis sein und in eine chronische Plaque-Psoriasis übergehen. Es ist aber auch möglich, dass sie vollständig abheilt.
- Intertriginöse Psoriasis bzw. Psoriasis inversa: Wenn die Psoriasis vermehrt oder ausschließlich in Hautfalten oder Gelenkbeugen auftritt, sprechen Fachleute von einer intertriginösen Psoriasis oder einer Psoriasis inversa. Betroffene Körperstellen sind vor allem Achselhöhlen, Hautfalten in der Leistengegend, unter der weiblichen Brust, Nabel, Pofalte und zwischen den Fingern. Die Haut ist an den betroffenen Körperstellen stark gerötet. Schuppen treten kaum auf, denn in den Körperfalten ist die Haut oft leicht feucht, und es kommt es zu ständigen Reibungen.
- Psoriatrische Erythrodermie: Die psoriatrische Erythodermie ist ein medizinischer Notfall. Dabei ist die gesamte Haut stark entzündlich gerötet. Es bilden sich Hautschuppen, die sich sehr leicht und in großen Mengen ablösen. Oft besteht starker Juckreiz. Betroffene Personen können zudem Fieber haben, sind abgeschlagen und fühlen sich krank. Es kommt zu Wasseransammlungen im Körper. Die Lymphknoten sind geschwollen. Es besteht die Gefahr für schwere Komplikationen, z.B. Elektrolytentgleisungen, Dehydratation und Herzrhythmusstörungen. Die psoriatrische Erythrodermie ist selten. Sie kann bei Personen mit schon lange bestehender Psoriasis auftreten, z.B. bei Veränderungen medikamentöser Behandlungen. Sie kann auch erstes Anzeichen einer beginnenden Psoriasis sein.
Wie verläuft eine Psoriasis?
Bei den meisten Betroffenen verläuft eine Psoriasis in Schüben. Zwischen den Schüben können unterschiedlich lange Phasen völliger Beschwerdefreiheit liegen. Manche Personen haben dauerhaft stark ausgeprägte Hautbeschwerden. Es ist nicht möglich vorherzusagen, wie die Erkrankung verlaufen wird.
Eine große Rolle bei der Auslösung der Psoriasis-Schübe spielen die verschiedenen Triggerfaktoren.
Welche Begleiterkrankungen können bei Psoriasis auftreten?
Psoriasis tritt oft zusammen mit bestimmten anderen Erkrankungen auf. Die Immunreaktionen können sich nicht nur auf die Haut, sondern auch auf andere Bereiche des Körpers auswirken. Häufig sind die Gelenke betroffen: 20 bis 30 von 100 Personen mit Psoriasis leiden an Gelenksentzündungen. Der Fachbegriff lautet Psoriasisarthritis.
Psoriasisarthritis
Die Psoriasisarthritis ist eine chronische, entzündliche Erkrankung des Bewegungsapparates. Es kommt zu abwechselnden Entzündungen von Gelenken und den umgebenden Bändern und Sehnen. Häufig sind Finger- und Zehengelenke betroffen sowie die Ellbogen, Knie, der Nacken oder die Wirbelgelenke. Die Entzündung kann an mehreren Gelenken gleichzeitig auftreten. Fachleute unterscheiden verschiedene Formen und Schweregrade der Erkrankung. Mögliche Beschwerden sind unter anderem:
- Gelenksschmerzen
- steife Gelenke, vor allem am Morgen
- Schwellung und Überwärmung der Gelenke
- Verformung der Gelenke
- allgemeine Erschöpfung, Müdigkeit
In den meisten Fällen tritt eine Psoriasisarthritis bei Personen auf, die bereits an Psoriasis erkrankt sind, mitunter seit vielen Jahren. Dabei gibt es keinen eindeutigen Zusammenhang zwischen der Schwere der Psoriasis und der Schwere der Psoriasisarthritis. Manchmal tritt eine Psoriasisarthritis auch auf, bevor oder ohne dass sichtbare Hautveränderungen bestehen.
Weitere Begleit- bzw. Folgeerkrankungen
Auch bestimmte andere Erkrankungen treten oft gemeinsam oder infolge einer Psoriasis auf. Die Zusammenhänge sind nicht eindeutig geklärt. Zum Teil gibt es gemeinsame genetische Ursachen bzw. Krankheitsmechanismen. Zu den möglichen Erkrankungen zählen z.B.
- Morbus Crohn
- starkes Übergewicht
- Metabolisches Syndrom, d.h. Bluthochdruck, Typ-2-Diabetes, erhöhte Blutfettwerte
- Herz-Kreislauf-Erkrankungen, z.B. Arteriosklerose, Koronare Herzkrankheit, Herzinfarkt, Schlaganfall
- bestimmte Augenentzündungen
Psoriasis kann zudem zu psychischen Belastungen führen. Die gerötete, schuppige Haut ist für Betroffene mitunter kosmetisch sehr störend. Die möglichen Auswirkungen reichen von niedrigem Selbstbild und verminderter Lebensqualität bis hin zu Depressionen und Angststörungen.
Wie wird die Diagnose einer Psoriasis gestellt?
Die Ärztin oder der Arzt stellt die Diagnose einer Psoriasis meist anhand der typischen Hautveränderungen. Sie oder er führt eine genaue Untersuchung der Haut durch. Dabei achtet sie oder er unter anderem darauf, ob die Hautveränderungen an den für Psoriasis typischen Körperstellen auftreten. Die Ärztin oder der Arzt führt auch eine ausführliche Anamnese durch. Dabei fragt sie oder er unter anderem, ob es in der Familie Psoriasis gibt, ob Auslöser für die Beschwerden erkennbar sind und ob andere Erkrankungen vorliegen.
In unklaren Fällen entnimmt die Ärztin oder der Arzt manchmal eine kleine Hautprobe, eine sogenannte Biopsie. Diese wird unter dem Mikroskop untersucht. So lässt sich ausschließen, dass es sich um eine andere Erkrankung handelt.
Bestimmung des Schweregrades der Psoriasis
Wird eine Psoriasis festgestellt, bestimmt die Ärztin oder der Arzt auch den Schweregrad der Erkrankung. Fachleute unterscheiden bei der Psoriasis für gewöhnlich drei Schweregrade: leicht, mittelschwer und schwer. Dabei spielen verschiedene Faktoren eine Rolle, z.B.:
- die Größe der betroffenen Hautoberfläche,
- das Ausmaß der Rötung sowie die Dicke der Plaques und die Schuppung,
- ob sichtbare Körperstellen wie Kopf, Hände, Nägel, Füße oder empfindliche Körperstellen wie die Geschlechtsteile betroffen sind,
- ob starker Juckreiz auftritt,
- ob die Lebensqualität der bzw. des Betroffenen beeinträchtigt ist.
Welche Behandlungsmöglichkeiten gibt es bei Psoriasis?
Es gibt verschiedene Möglichkeiten, um die Anzeichen und Beschwerden der Psoriasis langfristig zu lindern. Dazu zählen Medikamente zum Auftragen auf die Haut, die Behandlung mit Licht sowie Medikamente zum Einnehmen bzw. Injektionen und Infusionen. Mehr zum Thema: Psoriasis: Behandlung
Was kann ich selbst tun bei Psoriasis?
Mit der richtigen Hautpflege können Betroffene selbst einen Beitrag dazu leisten, die Beschwerden einer Psoriasis unter Kontrolle zu halten. Fachleute sprechen dabei auch von der Basistherapie. Ziel der Basistherapie ist, dass die Haut nicht austrocknet. Dadurch juckt sie weniger, ist nicht so empfindlich und besser geschützt vor Rissen oder Hautreizungen. Der Hautschutz ist wichtig, weil Hautverletzungen dazu führen können, dass sich neue Psoriasis-Plaques bilden.
Folgende Tipps zur Hautpflege können für Betroffene hilfreich sein:
- Die Haut sollte täglich mit rückfettenden oder feuchtigkeitsbindenden Produkten gepflegt werden. Diese werden auch als Emollentien bezeichnet. Solche Produkte gibt es als Cremes, Salben oder Lotionen.
- Die verschiedenen Produkte unterscheiden sich teilweise in der Anwendung, z.B. wie gut sie sich auf die Haut auftragen lassen oder wie schnell sie in die Haut einziehen. Aussagekräftige Studien, die Pflegeprodukte vergleichen, gibt es nicht. Betroffene sollten ein Produkt wählen, mit deren Anwendung sie gut zurechtkommen.
- Manche Produkte enthalten Harnstoff bzw. Urea oder Salicylsäure, jeweils in einer Konzentration von drei bis zehn Prozent. Diese Inhaltsstoffe können gegen die Hautschuppung helfen.
- Die Hautpflegeprodukte sollten nach dem Duschen oder Baden aufgetragen werden.
- Wenn die Haut mit Kortisonprodukten behandelt wird, sollte ein zeitlicher Abstand von mindestens 15 Minuten eingehalten werden. Ob zuerst die Hautpflege oder zuerst das Kortisonprodukt aufgetragen wird, ist egal.
Bei Psoriasis der Kopfhaut: Als Basistherapie dienen Shampoos mit schuppenlösender Wirkung. Sehr starke, fest sitzende Schuppen können vor dem Waschen z.B. mit einem Hautöl oder einer Lösung mit Salicylsäure entfernt werden. Das Präparat wird abends auf die Kopfhaut aufgetragen und morgens abgewaschen.
Hinweis
Die Basistherapie ist wichtig für alle Schweregrade der Psoriasis und kann mit allen Therapien kombiniert werden. Zudem sollte die Haut auch in beschwerdefreien Phasen gepflegt werden. Die Hautärztin oder der Hautarzt sowie die Apothekerin oder der Apotheker berät über geeignete Hautpflegeprodukte.
Was kann ich sonst tun?
- Für den Behandlungserfolg ist es wichtig, sich möglichst genau an den Therapieplan zu halten, der von der Ärztin oder dem Arzt festgelegt wurde.
- Faktoren, die Beschwerden auslösen oder verschlechtern können, sollten so gut wie möglich vermieden werden. Dazu zählen z.B. mechanische Reize, bestimmte Medikamente oder Rauchen.
- Psoriasis geht mit einem erhöhten Risiko für Herz-Kreislauf-Erkrankungen einher. Fachleute empfehlen Betroffenen daher, auf einen gesunden Lebensstil zu achten. Dazu zählen unter anderem:
- Rauchstopp
- Gesunde Ernährung
- Regelmäßige körperliche Aktivität
- Reduzieren bzw. Vermeiden von Übergewicht
Wohin kann ich mich wenden?
Zur Abklärung und Behandlung von Psoriasis wenden Sie sich an eine Fachärztin bzw. einen Facharzt für Haut- und Geschlechtskrankheiten. Die erste Anlaufstelle kann auch eine Ärztin bzw. ein Arzt für Allgemeinmedizin oder eine Primärversorgungseinheit sein.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- AMBOSS (2025): Psoriasis vulgaris. Online abgerufen im Mai 2025 unter next.amboss.com (Registrierung erforderlich)
- Blauvelt A., Ehst B.D. (2024): Pathophysiology of plaque psoriasis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- EbM-Guidelines: Rantanen (2024): Psoriasis. Online abgerufen im Mai 2025 unter www.ebm-guidelines.com (Registrierung erforderlich)
- EbM-Guidelines: Salava (2024): Erkrankungen der Kopfhaut. Online abgerufen im Mai 2025 unter www.ebm-guidelines.com (Registrierung erforderlich)
- Feldman S.R., Bhutani T. (2024): Chronic plaque psoriasis in adults: Overview of management. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- Feldman S.R. (2024): Psoriasis: Epidemiology, clinical manifestations, and diagnosis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- Feldman S.R. (2024): Patient education: Psoriasis (Beyond the Basics). UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- Fritsch P., Schwarz T.: Dermatologie, Venerologie. Grundlagen, Klinik, Atlas. Springer Verlag GmbH Deutschland. 3. Auflage 2018. Kapitel 8.1: Psoriasis. Seite 362
- Institut für Qualität und Wirtschaftlichkeit (Hg.)(2021): Schuppenflechte (Psoriasis). Online abgerufen im Mai 2025 unter www.gesundheitsinformation.de
- Institut für Qualität und Wirtschaftlichkeit (Hg.)(2021): Schuppenflechte mit Gelenksentzündung (Psoriasis Arthritis). Online abgerufen im Mai 2025 unter www.gesundheitsinformation.de
- Korman N. (2022): Comorbid disease in psoriasis. UpToDate. Waltham, MA: UpToDate Inc. Online abgerufen im Mai 2025 unter www.uptodate.com (Registrierung erforderlich)
- Lipner S.R. et al. (2024): Psoriasis in Adults. Ipswich, MA: EBSCO Information Services. Online abgerufen im Mai 2025 unter www.dynamed.com (Registrierung erforderlich)
- Plewig G. et al: Braun-Falco´s Dermatologie, Venerologie und Allergologie. Springer Verlag GmbH Deutschland. 7. Auflage 2018. Band 1. Teil X. Kapitel 39: Psoriasis. Seite 677 - 691
- Pschyrembel Online (2024): Psoriasis. Online abgerufen im Mai 2025 unter www.pschyrembel.de (Registrierung erforderlich)
- Pschyrembel Online (2022): Psoriasis-Arthritis (PsA). Online abgerufen im Mai 2025 unter www.pschyrembel.de (Registrierung erforderlich)
- Sbidian E. et al. (2023): Welche Medikamente zum Einnehmen oder Spritzen sind am wirksamsten zur Behandlung der Hautveränderungen bei Schuppenflechte (Plaque-Psoriasis)? Online abgerufen im Juni 2025 unter www.cochrane.org
- Siegel E.L. et al. (2025): Psoriatic Arthritis. Ipswich, MA: EBSCO Information Services. Online abgerufen im Mai 2025 unter www.dynamed.com (Registrierung erforderlich)
Letzte Aktualisierung: 6. August 2025
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prim.a Dr.in Nina Susanna Häring, MBA, Fachärztin für Haut- und Geschlechtskrankheiten, Spezialisierung in Allergologie