Gürtelrose (Herpes zoster)
Welche Ursachen hat eine Gürtelrose?
Der Erreger der Gürtelrose ist das Varizella-Zoster-Virus. Eine erste Infektion mit dem Varizella-Zoster-Virus findet meist in der Kindheit statt. Sie verursacht Feuchtblattern – auch Windpocken oder Varizellen genannt. Nach dem Abheilen der Feuchtblattern bleiben die Viren schlummernd in den Nervenzellen des Gehirns und Rückenmarks erhalten. Sie können nach vielen Jahren wieder aktiv werden und sich vermehren, wenn das Immunsystem geschwächt ist. Dann verursachen sie eine Gürtelrose. Mögliche Gründe, warum das Virus wieder aktiv werden kann, sind unter anderem:
- höheres Alter,
- Stress,
- eine andere Erkrankung oder
- eine immunsuppressive Therapie.
In vielen Fällen ist die Ursache jedoch nicht genau feststellbar. Vor allem bei schwerem oder wiederholtem Auftreten von Gürtelrose ist eine genaue Abklärung möglicher anderer Erkrankungen durch die Ärztin oder den Arzt notwendig.
Gürtelrose bekommt man nie durch direkte Ansteckung, sondern immer durch Aktivierung des „schlummernden“ Varizella-Zoster-Virus. Die aktivierten Varizella-Zoster-Viren breiten sich entlang der Nerven bis zur Haut aus und verursachen die typischen Symptome.
Wie häufig ist Gürtelrose?
Im Laufe des Lebens erkranken etwa drei von zehn Personen an Gürtelrose. Die Krankheit kann in jedem Alter auftreten. Häufiger tritt die Erkrankung bei Menschen über 50 Jahren oder Menschen mit einem geschwächten Immunsystem auf. Das Risiko steigt mit zunehmendem Alter weiter an. Bei rund zehn von 100 Erkrankungsfällen ist ein Aufenthalt im Krankenhaus notwendig.
Welche Symptome können auftreten?
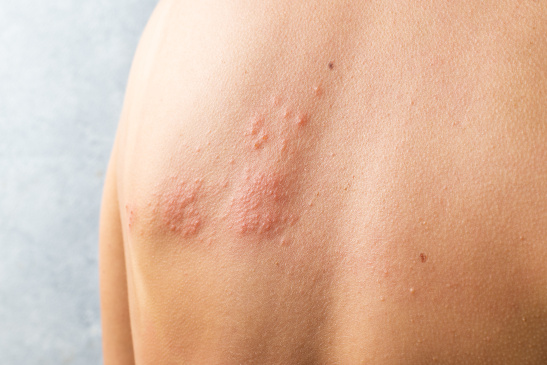
Vorzeichen einer Gürtelrose sind z.B. leichtes Krankheitsgefühl, Abgeschlagenheit und Fieber. Nach etwa zwei bis drei Tagen beginnen die typischen Symptome. Sie treten einseitig auf.
- In den betroffenen Bereichen kommt es zu Nervenentzündungen mit Brennen und starken Schmerzen.
- Es bildet sich ein Hautausschlag mit geröteter Haut. Der Ausschlag breitet sich meist von der Wirbelsäule gürtelförmig halbseitig um den Körper herum aus.
- Aus dem Hautausschlag entwickeln sich Bläschen, die auch jucken können. Die Bläschen sind mit klarer Flüssigkeit gefüllt.
- Nach ungefähr fünf Tagen beginnen die Bläschen abzuheilen und zu verkrusten.
- Nach zwei bis vier Wochen heilen die Hautveränderungen vollständig ab.
Die Symptome treten meist am Brustkorb und Rumpf auf, seltener an Hals, Armen oder Beinen.
Die Symptome sind auf jenen Hautbereich beschränkt, der durch den betroffenen Nervenstrang versorgt wird. Diese Hautbereiche werden auch Dermatom bezeichnet.
Eine Gürtelrose kann überall am Körper entstehen. Auch das Gesicht, die Augen und Ohren können betroffen sein. In der Medizin gibt es dafür verschiedene Bezeichnungen:
- Gürtelrose am Auge - Zoster ophthalmicus: Die Symptome treten an Stirn, Nase und Augenregion auf. Schwere Entzündungen des Auges, Augenlidveränderungen oder Beeinträchtigung der Augenmuskeln sind möglich.
- Gürtelrose am Ohr - Zoster oticus: Betroffen sind der Gehörgang und die Ohrmuschel, manchmal auch der Hals. Je nachdem welcher Nerv genau betroffen ist, kann es zu einer einseitigen Gesichtslähmung, Schwindel oder Hörverlust kommen.
Selten gibt es auch Fälle ohne Bläschen, jedoch mit starken Schmerzen. Diese Form der Gürtelrose bezeichnen Fachleute als Zoster sine herpete.
Welche Komplikationen können auftreten?
In vielen Fällen heilt eine Gürtelrose ohne Probleme aus. Manchmal können aber auch teils schwere Komplikationen auftreten. Eine frühzeitige ärztliche Behandlung ist wichtig, um Komplikationen vorzubeugen.
Postzoster-Neuralgie
Die Postzoster-Neuralgie ist die häufigste Komplikation bei Gürtelrose. Dabei bleiben die Schmerzen mehr als drei Monate oder länger nach Abheilung der Bläschen bestehen. Das Risiko für eine Postzoster-Neuralgie steigt ab 60 Jahren deutlich an. In den meisten Fällen gehen die Schmerzen mit der Zeit zurück. In manchen Fällen bleiben die Beschwerden aber über Monate und Jahre bestehen.
Weitere Komplikationen
Weitere mögliche Komplikationen sind z.B.:
- Augen: Entzündung von Bindehaut, Hornhaut, Regenbogenhaut und Sehnerv eventuell mit Sehstörungen
- Ohren: Entzündung des Gehörgangs
- Gehirnhäute und Gehirn: Entzündung mit dem Beschwerdebild einer Meningitis oder Enzephalitis
- Hautinfektion
Das Risiko für Komplikationen bei einer Gürtelrose ist zum Beispiel erhöht bei:
- Menschen über 50 Jahren,
- Menschen mit geschwächtem Immunsystem oder
- bei bestimmten Formen einer Gürtelrose, z.B. im Bereich des Kopfes oder Nackens.
Ist Gürtelrose ansteckend?
Ansteckend ist die Flüssigkeit in den Bläschen des Hautausschlags. Wenn die Bläschen aufgekratzt werden oder aufplatzen, kann das Varizella-Zoster-Virus auf andere übertragen werden. Die Übertragung erfolgt hauptsächlich durch Schmierinfektion, vor allem über die Hände.
Hinweis
Nur Menschen, die nicht an Feuchtblattern erkrankt waren und nicht gegen Feuchtblattern geimpft sind, können sich mit dem Varizella-Zoster-Virus anstecken. Sie erkranken dann nicht an Gürtelrose, sondern an Feuchtblattern.
Patientinnen und Patienten mit Gürtelrose können die Ansteckungsgefahr für andere verringern, indem sie den Ausschlag abdecken, z.B. mit Kleidung oder einer Mullbinde. Wenn alle Bläschen ausgetrocknet und die Krusten abgefallen sind, besteht keine Ansteckungsgefahr mehr.
Wie Sie Gürtelrose vorbeugen können
Um einer Gürtelrose vorzubeugen, wird im Impfplan Österreich eine Impfung gegen Herpes zoster für Personen ab dem vollendeten 50. Lebensjahr empfohlen. Bei bestimmten Personengruppen mit einem erhöhten Risiko für Gürtelrose wird eine Impfung ab einem Alter von 18 Jahren empfohlen.
Wie wird die Diagnose gestellt?
Aufgrund der typischen Form des Ausschlages und der Beschwerden kann die Ärztin oder der Arzt meist eine eindeutige Diagnose stellen. In der Frühphase oder bei untypischen Symptomen kann eine Diagnose jedoch schwierig sein.
Bei unklaren Fällen wird eine Blutprobe oder ein Bläschenabstrich genommen und mittels PCR-Test im Labor ein Erregernachweis durchgeführt.
Wie erfolgt die Behandlung einer Gürtelrose?
Bei einer Gürtelrose ist eine ärztliche Behandlung notwendig, um längere Beschwerden und Komplikationen zu vermeiden. Meist verschreibt die Ärztin oder der Arzt Schmerzmittel und antivirale Medikamente. Die Behandlung mit antiviralen Medikamenten sollte früh, am besten innerhalb von 72 Stunden nach Auftreten des Hautausschlages, begonnen werden. Sie verhindern eine Ausbreitung des Virus und senken das Risiko für Komplikationen.
Zudem kann die Ärztin oder der Arzt über Möglichkeiten der Hautpflege beraten. Zum Beispiel können spezielle Gels den Juckreiz lindern und die Abheilung der Bläschen unterstützen.
Eine Gürtelrose bildet sich bei Menschen ohne ein erhöhtes Risiko für Komplikationen meist von selbst zurück. Bei einem schweren Verlauf einer Gürtelrose ist eine Aufnahme im Krankenhaus zur medizinischen Überwachung und eventuell zu weiteren Behandlungen notwendig.
Wohin kann ich mich wenden?
Zur Diagnose und Behandlung einer Gürtelrose können Sie sich an folgende Ärztinnen und Ärzte wenden:
- Ärztin oder Arzt für Allgemeinmedizin
- Fachärztin oder Facharzt für Haut- und Geschlechtskrankheiten
- Fachärztin oder Facharzt für Neurologie
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- Albrecht, M.A.; Myron, J.L (2022): Epidemiology, clinical manifestations, and diagnosis of herpes zoster. Uptodate. Waltham, MA: UpToDate Inc. Online abgerufen im Februar 2023 unter uptodate.com (Registrierung erforderlich).
- Albrecht, M.A. (2022): Patient education: Shingles. Waltham, MA: UpToDate Inc. Online abgerufen im Februar 2023 unter www.uptodate.com (Registrierung erforderlich).
- AMBOSS (2023): Herpes zoster. Online abgerufen im Februar 2023 unter www.amboss.com (Registrierung erforderlich).
- AWMF S2k-Leitlinie (2019): Diagnostik und Therapie des Zoster und der Postzosterneuralgie. Online abgerufen im Februar 2023 unter www.awmf.org
- Bundesministerium für Soziales, Gesundheit, Pflege und Konsumentenschutz (2022): Impfplan Österreich 2023. Online abgerufen im Februar 2023 unter www.sozialministerium.at.
- Bundesministerium für Gesundheit (2020): Gürtelrose. Online abgerufen im Februar 2023 unter www.gesund.bund.de.
- Bundeszentrale für gesundheitliche Aufklärung (2019): Windpocken / Gürtelrose. Online abgerufen im Februar 2023 unter www.infektionsschutz.de.
- Bundeszentrale für gesundheitliche Aufklärung (2019): Krankheiten und Infektionen in der Schwangerschaft: Windpocken und Gürtelrose. Online abgerufen im Februar 2023 unter www.bzga.de
- Institut für Qualität und Wirtschaftlichkeit (2023): Gürtelrose. Online abgerufen im Februar 2023 unter www.gesundheitsinformation.de.
- Rabady, S., Hoffmann, K., Kunnamo, I. (2022): Herpes zoster (Gürtelrose). Online abgerufen im Februar 2023 unter www.ebm-guidelines.at (Registrierung erfoderlich).
- Robert Koch Institut (2017): Windpocken (Varizellen), Gürtelrose (Herpes zoster). RKI-Ratgeber. Online abgerufen im Februar 2023 unter www.rki.de
Letzte Aktualisierung: 25. April 2023
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prim. Dr. Martin Heine, Facharzt für Neurologie