Neurodermitis (Atopische Dermatitis)
Inhaltsverzeichnis
Was ist Neurodermitis?
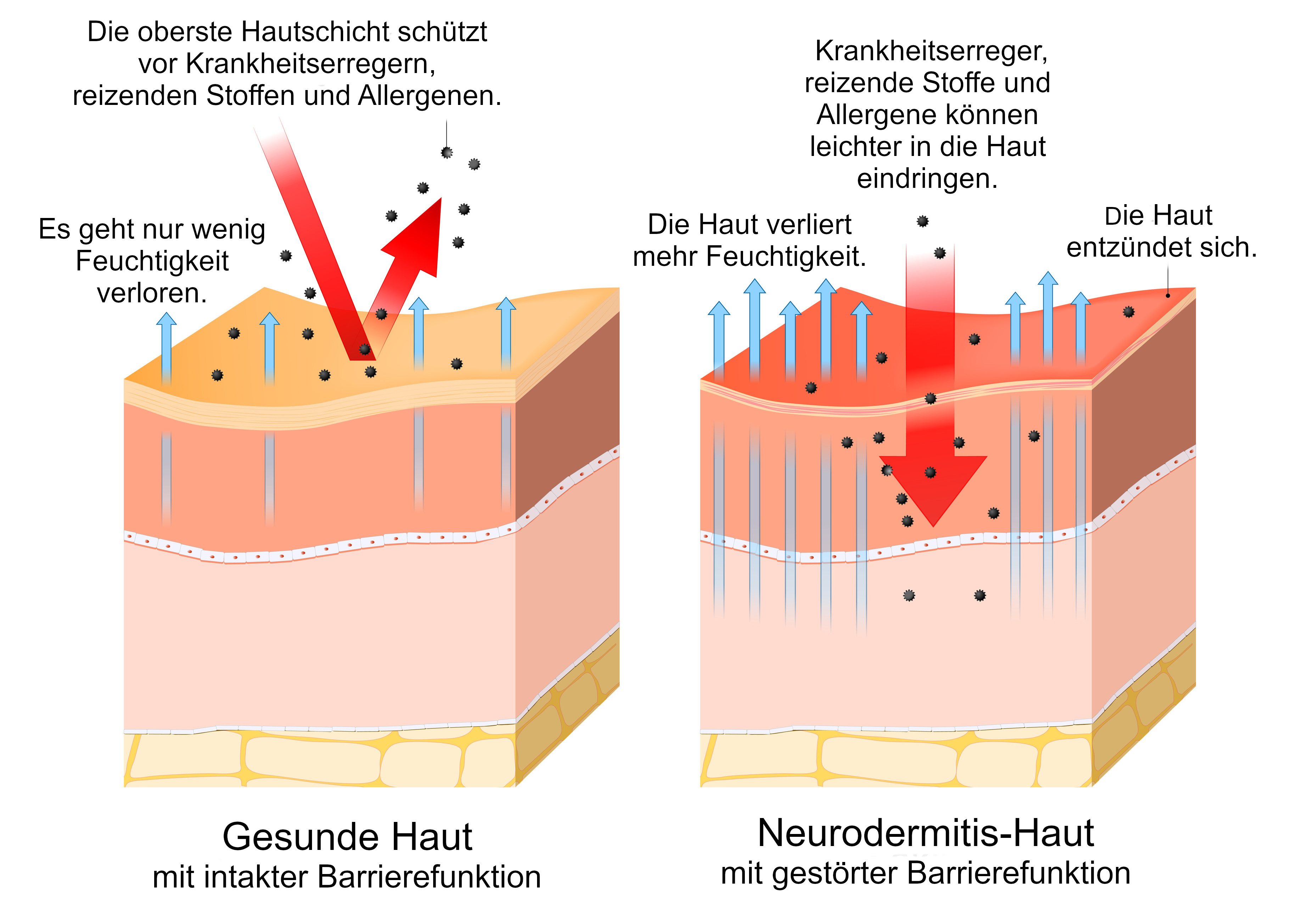
Neurodermitis ist eine Hauterkrankung, bei der die Barrierefunktion bzw. Schutzfunktion der Haut gestört ist. Normalerweise schützt die Haut – vor allem die oberste Hautschicht, die sogenannte Epidermis – den Körper vor Krankheitserregern, Giftstoffen und reizenden Umwelteinflüssen. Zudem sorgt sie dafür, dass nicht zu viel Wasser über die Haut verloren geht und die Haut nicht austrocknet. Bei der Neurodermitis kann die Haut diese Funktionen nicht richtig erfüllen:
- Die Haut ist durchlässiger für Wasser und hat Probleme, Feuchtigkeit zu speichern. Sie trocknet schnell aus.
- Die Haut ist auch durchlässiger für Krankheitserreger, reizende Stoffe und allergieauslösende Stoffe, sogenannte Allergene.
- In der Haut finden Entzündungsreaktionen statt, die die Haut schädigen.
Viele Personen mit Neurodermitis neigen gleichzeitig zu Allergien. Die Neurodermitis zählt daher zu den sogenannten atopischen Erkrankungen. Andere atopische Erkrankungen sind der Heuschnupfen und das Asthma bronchiale, sie treten häufig gemeinsam auf. Mehr zum Thema: Allergien
Neurodermitis macht sich oft schon im Kindesalter bemerkbar, häufig zwischen dem dritten und sechsten Lebensmonat. Bei 70 bis 85 von 100 betroffenen Personen treten die ersten Symptome vor dem fünften Lebensjahr auf.
Wie häufig ist Neurodermitis?
Neurodermitis ist eine der häufigsten Hauterkrankungen. Schätzungen gehen davon aus, dass weltweit rund elf von 100 Kindern und sechs von 100 Erwachsenen von einer Neurodermitis betroffen sind.
Welche Ursachen hat Neurodermitis?
Die Ursachen der Neurodermitis sind vielfältig. Eine große Rolle spielt die erbliche Veranlagung: Bei rund 70 von 100 Betroffenen kommt Neurodermitis oder kommen andere atopische Erkrankungen in der Familie vor. Kinder, bei denen ein Elternteil eine atopische Erkrankung hat, haben ein zwei- bis dreifach erhöhtes Risko, an Neurodermitis zu erkranken. Sind beide Elternteile betroffen, ist das Risiko drei- bis fünffach erhöht.
Neben der genetischen Veranlagung spielen sogenannte Triggerfaktoren eine Rolle. Das englische Wort „Trigger“ bedeutet „Auslöser“. Triggerfaktoren tragen dazu bei, dass die Erkrankung ausbricht bzw. Krankheitsschübe auftreten.
Welche Triggerfaktoren gibt es?
Als Triggerfaktoren kommen einerseits verschiedene Allergene infrage. Aber auch nicht allergene Stoffe und Umwelteinflüsse können die Haut reizen. Welche Auslöser im Einzelfall eine Rolle spielen, ist individuell sehr unterschiedlich. Mögliche Triggerfaktoren sind z.B.:
- bestimmte Textilien, z.B. Wolle
- Schwitzen
- Tabakrauch
- Kontakt mit Allergenen, z.B. Hausstaubmilben, Tierhaare, Pollen
- Allergene in Nahrungsmitteln: Bei Kindern sind dies vor allem Kuhmilch, Hühnerei, Soja, Weizen, Haselnuss, Erdnuss und Fisch. Bei Erwachsenen insbesondere Obst, Gemüse und Nüsse.
- klimatische Bedingungen, vor allem extreme Kälte und Lufttrockenheit sowie hohe Luftfeuchtigkeit
- psychische bzw. emotionale Faktoren, z.B. Stress
- hormonelle Veränderungen, z.B. Schwangerschaft, Menstruation.
Wie entsteht Neurodermitis?
Wie genau Neurodermitis entsteht, ist nicht vollständig geklärt. Fachleute gehen davon aus, dass die gestörte Hautbarriere durch eine Kombination mehrerer Faktoren zustande kommt. So führen genetische Veränderungen bei den meisten Betroffenen unter anderem zu einem Mangel bestimmter Strukturproteine in der Epidermis. In einem Zusammenspiel mit verschiedenen Abläufen im Immunsystem und weiteren Faktoren entstehen schließlich die Symptome der Neurodermitis.
Welche Symptome treten bei Neurodermitis auf?
Bei Neurodermitis treten folgende Symptome auf:
- Die Haut ist trocken, mitunter auch rissig.
- Die Haut juckt. Betroffene neigen dazu, häufig an der betroffenen Hautstelle zu kratzen oder zu reiben.
- Es bilden sich Entzündungen der Haut, sogenannte Ekzeme.
Je nachdem wie lange die Entzündungen bestehen, unterscheiden Fachleute akute und chronische Ekzeme:
- Akute Ekzeme: Bei akuten Entzündungen ist die Haut gerötet, geschwollen und juckt sehr stark. Es bilden sich gerötete Knötchen – sogenannte Papeln - und Bläschen. Die Bläschen können sich öffnen, nässen und verkrusten.
- Chronische Ekzeme: Bei chronischem Verlauf werden die betroffenen Hautstellen durch das häufige Kratzen mit der Zeit dicker, gröber und rissig. Die Haut ist trocken und schuppig. Es ist auch möglich, dass die Haut dünkler wird oder dass sich Narben bilden.
Bei vielen Betroffen liegen akute und chronische Ekzeme gleichzeitig vor.
Hinweis
Bei Neurodermitis besteht eine Art Teufelskreis: Die gestörte Hautbarriere verursacht Hauttrockenheit und Juckreiz. Durch Kratzen wird die Haut verletzt. Dies begünstigt Entzündungen der Haut und verstärkt den Juckreiz weiter. Verschiedene Triggerfaktoren tragen zusätzlich zu einer Verschlimmerung der Beschwerden bei.
Die Hautveränderungen der Neurodermitis können von Person zu Person unterschiedlich sein und sich im Laufe der Zeit verändern.
Welche Körperstellen sind betroffen?
Neurodermitis macht sich bei Kindern und Erwachsenen an unterschiedlichen Körperstellen bemerkbar:
- Bei Babys und Kleinkindern finden sich die Ekzeme vor allem an den Außenseiten der Arme und Beine sowie auf den Wangen. Der Windelbereich ist typischerweise nicht betroffen. Bei Säuglingen kann ein Ausschlag auf der Kopfhaut das erste Anzeichen einer beginnenden Neurodermitis sein. Dieser Ausschlag wird umgangssprachlich oft als Milchschorf bezeichnet, weil verkrustete Hautstellen entstehen, die angebrannter Milch in einem Topf ähneln. Es entwickelt sich aber nicht aus jedem Milchschorf eine Neurodermitis.
- Bei älteren Kindern, Jugendlichen und Erwachsenen treten die Ekzeme vor allem im Nacken sowie in den Beugefalten von Gelenken auf, insbesondere in den Kniekehlen und Ellenbeugen. Auch Hände und Füße können betroffen sein. Bei Erwachsenen können sich zudem stark juckende Knötchen und Knoten am Oberkörper oder an den Extremitäten ausbilden.
In den meisten Fällen ist die Neurodermitis auf die genannten Körperstellen begrenzt. In schweren Fällen kann der Körper auch großflächig betroffen sein.
Varianten bzw. Sonderformen der Neurodermitis
Neurodermitis kann auch mit anderen Hautveränderungen einhergehen. Manchmal sind diese sogar das einzige Anzeichen der Erkrankung. Möglich sind z.B.:
- Entzündungen der Lippen mit Juckreiz und Brennen
- Entzündungen und Einrisse der Mundwinkel
- Entzündungen und Einrisse der Ohrläppchen
- Entzündungen im Bereich der Brustwarzen
- schuppende Rötungen im Bereich der Finger- und Zehenkuppen
- Entzündungen der Augenlider
Welche Komplikationen können auftreten?
Zu den möglichen Komplikationen der Neurodermitis zählen vor allem Infektionen der Haut:
- Bakterielle Infektionen: Insbesondere bei akuten Ekzemen besteht die Gefahr für bakterielle Infektionen. Diese werden oft durch die Bakterienart Staphylococcus aureus ausgelöst. Bei einer Infektion kommt es zu einer Verschlimmerung der Neurodermitis. Die Haut rötet sich, ist schmerzhaft, und es bilden sich gelbliche, nässende Krusten sowie Pusteln auf den betroffenen Haustellen.
- Virale Infektionen: Auf der durch Neurodermitis geschädigten Haut können sich auch Viren leichter ausbreiten und zu einer Infektion führen, z.B. Herpes-Viren. Anzeichen einer Herpes-Infektion der Haut sind Schmerzen und eng beieinander stehende kleine Bläschen. Diese platzen nach kurzer Zeit auf und hinterlassen punktförmige Krusten oder wunde Stellen. Zusätzlich sind Fieber, Abgeschlagenheit, starkes Krankheitsgefühl und Lymphknotenschwellungen möglich.
- Pilzinfektionen der Haut: Mögliche Anzeichen sind z.B. Hautrötungen und vermehrte Hautschuppung auf der behaarten Kopfhaut und im Nacken.
Welche Begleiterkrankungen können bei Neurodermitis auftreten?
Neurodermitis tritt oft in Zusammenhang mit anderen Erkrankungen auf. Diese können, müssen aber nicht, ursächlich mit der Neurodermitis zusammenhängen. Mögliche Begleiterkrankungen sind unter anderem:
- Heuschnupfen und Asthma bronchiale: Sie zählen wie die Neurodermitis zu den atopischen Erkrankungen und treten oft gemeinsam auf. Neurodermitis ist dabei jene Erkrankung, die sich typischerweise zuerst bemerkbar macht.
- Nahrungsmittelallergien: Personen mit atopischen Erkrankungen haben auch ein erhöhtes Risiko für Nahrungsmittelallergien. Eine Allergie gegen ein bestimmtes Nahrungsmittel kann zu einer Verschlimmerung der Neurodermitis führen. Bei Kontakt mit dem Nahrungsmittel sind aber auch andere Beschwerden möglich, z.B. Magen-Darm-Beschwerden oder schwere allergische Reaktionen.
- Autoimmunerkrankungen, z.B. Zöliakie, Vitiligo, Rheumatoide Arthritis, kreisrunder Haarausfall
Neurodermitis & Psyche
Neurodermitis kann auch die Psyche und die Lebensqualität beeinträchtigen. Insbesondere der starke Juckreiz kann sehr quälend sein. Oft tritt er auch nachts auf und führt zu Schlafstörungen. Zudem sind manche Hautveränderungen, z.B. an sichtbaren Körperstellen, für Betroffene belastend. Hinzu kommt häufig Angst, wie andere Menschen auf die Ekzeme reagieren. Gleiches gilt für Eltern bzw. nahe Angehörige betroffener Kinder: Die Sorge um das Kind, die aufwändige Hautpflege und schlaflose Nächte können eine große Belastung sein. Nicht zuletzt benötigen Hautpflege und Behandlungen mitunter viel Zeit im Alltag.
Mögliche Folgen sind unter anderem:
- Gefühl der Hilflosigkeit
- soziale Ängste, Einbußen sozialer Kontakte
- Einschränkung der beruflichen oder schulischen Leistungsfähigkeit
- Depression
Wie verläuft Neurodermitis?
Neurodermitis ist eine chronische Erkrankung. In den meisten Fällen verläuft sie in Schüben. Die einzelnen Schübe können unterschiedlich schwer sein und unterschiedlich lange andauern.
Die Beschwerden der Neurodermitis bilden sich häufig im Laufe des Erwachsenwerdens zurück: Etwa 60 von 100 betroffenen Kindern sind bis zum frühen Erwachsenenalter symptomfrei. Bei manchen Betroffenen verschwindet die Neurodermitis eine Zeit lang, tritt dann aber im Erwachsenenalter wieder auf. Eine Ersterkrankung im Erwachsenenalter ist selten.
Wie die Erkrankung individuell verlaufen wird, ist schwer vorherzusagen. Folgende Faktoren erhöhen das Risiko, dass die Beschwerden bis ins Erwachsenenalter bestehen bleiben:
- Früher Erkrankungsbeginn
- Schwerer Verlauf im Kindesalter
- Gleichzeitiges Vorliegen anderer atopischer Erkrankungen
- Atopische Erkrankungen in der Familie
Wie wird die Diagnose einer Neurodermitis gestellt?
In den meisten Fällen stellt die Ärztin oder der Arzt die Diagnose der Neurodermitis anhand der Krankengeschichte und einer körperlichen Untersuchung. Bei einer ausführlichen Anamnese fragt die Ärztin oder der Arzt unter anderem nach den Beschwerden, dem zeitlichen Verlauf, möglichen Auslösern und ob Heuschnupfen, Asthma bronchiale oder Nahrungsmittelallergien vorhanden sind. Wichtige Informationen sind zudem, ob in der Familie auch andere Personen von einer Neurodermitis bzw. einer atopischen Erkrankung oder einer Allergie betroffen sind.
Bei der körperlichen Untersuchung untersucht die Ärztin oder der Arzt die ganze Haut. Wegweisend für die Diagnose der Neurodermitis ist zum Beispiel, wenn die Haut stark juckt, trocken ist und an den typischen Körperstellen Hautveränderungen auftreten, die seit Längerem bestehen oder immer wiederkehren.
Bei Hinweisen auf Allergien veranlasst die Ärztin oder der Arzt unter Umständen einen Allergietest, z.B. eine Blutuntersuchung oder einen Pricktest. Ein sogenannter Provokationstest kann Aufschluss darüber geben, wie die Haut auf ein mögliches Allergen reagiert.
Wenn unklar ist, ob es sich um Neurodermitis oder um eine andere Erkrankung handelt, wird manchmal eine Haut-Biopsie durchgeführt. Dabei wird eine kleine Probe der betroffenen Haut entnommen und anschließend im Labor untersucht.
Beurteilung des Schweregrades
Wenn die Ärztin oder der Arzt die Diagnose einer Neurodermitis stellt, beurteilt sie oder er auch den Schweregrad der Erkrankung. Dabei spielen verschiedene Faktoren eine Rolle, z.B.:
- das Ausmaß der betroffenen Körperregion
- wie ausgeprägt die Ekzeme sind
- wie stark die Beschwerden sind, z.B. Schlaflosigkeit oder Juckreiz
Die Ärztin oder der Arzt dokumentiert die Untersuchungsergebnisse. So kann bei späteren Verlaufskontrollen beurteilt werden, ob und in welchem Ausmaß sich die Symptome verbessert haben.
Wie erfolgt die Behandlung einer Neurodermitis?
Neurodermitis ist eine chronische Erkrankung und nicht heilbar. Die Beschwerden lassen sich aber oft gut in den Griff bekommen. Dafür sind verschiedene Maßnahmen erforderlich. Sie werden von der Hautärztin bzw. dem Hautarzt individuell auf die Patientin bzw. den Patienten abgestimmt. Mehr zum Thema: Neurodermitis: Behandlung
Was kann ich selbst tun?
Mit bestimmten Maßnahmen können Betroffene selbst einen Beitrag dazu leisten, die Beschwerden der Neurodermitis unter Kontrolle zu halten. Besonders wichtig sind eine konsequente Hautpflege mit geeigneten Produkten sowie das Vermeiden von Triggerfaktoren.
Die richtige Hautpflege (Basistherapie)
Ziel der Hautpflege ist, die gestörte Hautbarrierefunktion zu verbessern und dafür zu sorgen, dass die Haut nicht austrocknet. Im Zentrum steht die Anwendung rückfettender und feuchtigkeitsbindender Produkte. Solche Produkte werden als Emollienzien bezeichnet. Sie bestehen vor allem aus Wasser und Fetten bzw. Ölen. Manche Produkte enthalten zusätzliche Substanzen wie Harnstoff, Paraffin oder Glycerin. Emollienzien machen die Haut weicher und reduzieren den Flüssigkeitsverlust.
Was gibt es bei der Anwendung von Emollienzien zu beachten?
- Die Produkte sollen dauerhaft zweimal täglich sowie immer bei Bedarf auf die Haut aufgetragen werden.
- Emollienzien gibt es z.B. als Salben, Cremen und Lotionen. Diese Produkte unterscheiden sich darin, wie das Verhältnis von Fett zu Wasser ist, d.h., ob sie überwiegend fetthaltig oder überwiegend wässrig sind. Je nachdem lassen sich die Produkte unterschiedlich gut auf die Haut auftragen und ziehen unterschiedlich schnell ein.
- Bei der Auswahl eines Produktes können unter anderem die Jahreszeit, die betroffenen Hautstellen und der Hautzustand eine Rolle spielen. Zum Beispiel: Für sehr starke Neurodermitis bzw. sehr trockene Haut oder bei kalten Temperaturen eignen sich fette Salben. Bei weniger trockener Haut oder im Gesicht sowie bei höheren Temperaturen sind Cremes und kühlende Lotionen oft angenehmer. Auch persönliche Vorlieben spielen bei der Auswahl eines Produktes eine Rolle.
- Neben Salben, Cremes, Lotionen etc. gibt es auch rückfettende Badezusätze.
- Die Produkte sollten keine Duftstoffe und möglichst keine Konservierungsstoffe enthalten.
- Die Produkte sollten mit sauberen Händen aufgetragen werden. Bei Produkten aus offenen Tigeln empfiehlt sich die Verwendung eines Spatels oder eines Löffels.
- Die Pflege der Haut mit Emollienzien soll auch während eines Neurodermitis-Schubes fortgesetzt werden, d.h., auch wenn die Haut mit entzündungshemmenden Medikamenten behandelt wird.
- Emollienzien sollten unmittelbar nach dem Baden oder Duschen auf die Haut aufgetragen werden.
Was gibt es beim Baden und Duschen zu beachten?
- Baden gilt im Allgemeinen als besser geeignet als Duschen, vor allem für Kleinkinder. Beim Baden gelangt viel Feuchtigkeit in die Haut. Zudem werden Reizstoffe und Hautschuppen von der Hautoberfläche gespült.
- Das Wasser sollte beim Baden und Duschen warm, aber nicht heiß sein. Heißes Wasser kann die Haut reizen und Juckreiz begünstigen.
- Baden oder Duschen sollte möglichst kurz andauern, nicht länger als fünf bis zehn Minuten.
- Die Haut sollte gründlich, aber vorsichtig gereinigt werden, um Krusten oder Verunreinigungen zu entfernen. Schonende Reinigung ist besonders bei akut entzündeter Haut wichtig.
- Zur Reinigung eignen sich Produkte, die einen ähnlichen pH-Wert haben wie die Haut, d.h. etwa 5,5. Solche Produkte werden als Syndets bezeichnet. Normale Seifen sind nicht geeignet, sie haben einen höheren pH-Wert, der die Haut reizen kann.
Hinweis
Die Hautärztin bzw. der Hautarzt oder die Apothekerin bzw. der Apotheker berät über geeignete Hautpflege- und Reinigungsprodukte. Sie oder er informiert auch darüber, welche Produkte und Inhaltsstoffe auch für Babys und Kinder geeignet sind.
Vermeiden von Triggerfaktoren
Der Kontakt mit Triggerfaktoren, die zu Hautreizungen führen und Krankheitsschübe auslösen können, sollte weitestgehend vermieden werden. Dabei kann z.B. Folgendes hilfreich sein:
- keine hautreizende Kleidung tragen, z.B. Textilien mit rauen, groben Fasern wie etwa Wolle
- keine zu enge oder hitzestauende Kleidung tragen
- Fingernägel kurz schneiden, vor allem bei Kindern, um Hautverletzungen durch Kratzen zu reduzieren
- Schweiß nach starkem Schwitzen von der Haut abwaschen, denn Schweiß kann den Juckreiz verschlimmern
- Rauchstopp und Vermeiden von Passivrauch
- Beratung bei der Berufswahl: Neurodermitis kann auch im Berufsleben eine Rolle spielen. Bestimmte Tätigkeiten können das Auftreten eines Handekzemes begünstigen und sollten wenn möglich vermieden werden, z.B. Arbeiten im feuchten Milieu oder der häufige Umgang mit hautreizenden Stoffen.
Hinweis
Das Führen eines Symptomtagebuches kann dabei helfen, individuelle Auslöser der Beschwerden zu erkennen.
Vermeiden von Allergieauslösern
Bei manchen Betroffenen bestehen nachgewiesene Allergien, die auch die Hautprobleme verschlimmern. In diesen Fällen ist die Vermeidung des jeweiligen Allergieauslösers wichtig, z.B.:
- Reduktion von Pollenkontakt bei einer Pollenallergie
- Meidung von Hausstaubmilben bei einer Hausstaubmilbenallergie
- Meidung von Tierhaaren bei einer Tierhaarallergie
- Bei gesicherter Nahrungsmittelallergie kann eine therapeutische Eliminationsdiät durchgeführt werden, das heißt, Vermeidung bestimmter Nahrungsmittelbestandteile über eine gewisse Zeit. Dies soll jedoch nur zusammen mit einer entsprechend geschulten Ernährungsfachkraft erfolgen.
Was kann ich sonst noch tun?
- Für den Behandlungserfolg ist es wichtig, sich möglichst genau an den Therapieplan zu halten, der von der Ärztin oder dem Arzt festgelegt wurde.
- Fachleute empfehlen den Besuch von Patientenschulungen zur Verbesserung des Krankheitsmanagements. Bei psychischer Belastung durch die Erkrankung kann z.B. auch der Besuch einer Selbsthilfegruppe oder das Erlernen von Entspannungstechniken hilfreich sein. Mehr zum Thema: Psychosoziale Unterstützung
Wohin kann ich mich wenden?
Zur Abklärung und Behandlung einer Neurodermitis wenden Sie sich an:
- eine Fachärztin bzw. einen Facharzt für Haut- und Geschlechtskrankheiten
- oder bei Kindern an eine Fachärztin bzw. einen Facharzt für Kinderheilkunde.
Die erste Anlaufstelle bei unklaren Beschwerden kann auch eine Ärztin bzw. ein Arzt für Allgemeinmedizin oder eine Primärversorgungseinheit sein.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
- AMBOSS (2025): Atopische Dermatitis (Atopisches Ekzem, Neurodermitis). Online abgerufen im August 2025 unter next.amboss.com (Registrierung erforderlich)
- AWMF online (2023): S3-Leitlinie „Atopische Dermatitis“ (AWMF-Registernr. 013-027) (2023). Online abgerufen im Juni 2025 unter awmf.org
- EbM-Guidelines: Salava A. (2022): Atopisches Ekzem (atopische Dermatitis) beim Erwachsenen. Online abgerufen im Auguts 2025 unter www.ebm-guidelines.com (Registrierung erforderlich)
- EbM-Guidelines: Kuitunen M. (2023): Atopische Dermatitis („Neurodermitis“) bei Kindern: Klinik, Diagnostik und Behandlung. Online abgerufen im August 2025 unter www.ebm-guidelines.com (Registrierung erforderlich)
- Howe W. (2025): Patient education: Eczema (atopic dermatitis) (Beyond the Basics). Waltham, MA: UpToDate Inc. Online abgerufen im Juni 2025 unter www.uptodate.com (Registrierung erforderlich)
- Institut für Qualität und Wirtschaftlichkeit (Hg.)(2021): Neurodermitis bei Babys, Kleinkindern und Erwachsenen. Online abgerufen im August 2025 unter www.gesundheitsinformation.de
- Lipner S.R. et al. (2025): Atopic Dermatitis in Adults. Ipswich, MA: EBSCO Information Services. Online abgerufen im August 2025 unter www.dynamed.com (Registrierung erforderlich)
- Plewig G. et al: Braun-Falco´s Dermatologie, Venerologie und Allergologie. Springer Verlag GmbH Deutschland. 7. Auflage 2018. Band 1. Teil VIII. Kapitel 32: Atopisches Ekzem. Seite 549-568
- Pschyrembel online (2021): Atopisches Ekzem. Online abgerufen im August 2025 unter www.pschyrembel.de (Registrierung erforderlich)
- Silverberg J.I., Howe W. (2024): Atopic dermatitis: Comorbidities and associated diseases. Waltham, MA: UpToDate Inc. Online abgerufen im Juni 2025 unter www.uptodate.com (Registrierung erforderlich)
- Silverberg J.I., Howe W. (2024): Atopic dermatitis (eczema): Pathogenesis, clinical manifestations, and diagnosis. Waltham, MA: UpToDate Inc. Online abgerufen im Juni 2025 unter www.uptodate.com (Registrierung erforderlich)
Letzte Aktualisierung: 15. Oktober 2025
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prim.a Dr.in Nina Susanna Häring, MBA, Fachärztin für Haut- und Geschlechtskrankheiten, Spezialisierung in Allergologie

