Herzmuskelerkrankungen (Kardiomyopathien)
Inhaltsverzeichnis
Basis-Info Herz
Die Aufgabe des Herzens ist es, ununterbrochen Blut durch die Blutgefäße zu pumpen. Dadurch werden die Gewebe und Organe des Körpers mit Sauerstoff und Nährstoffen versorgt.
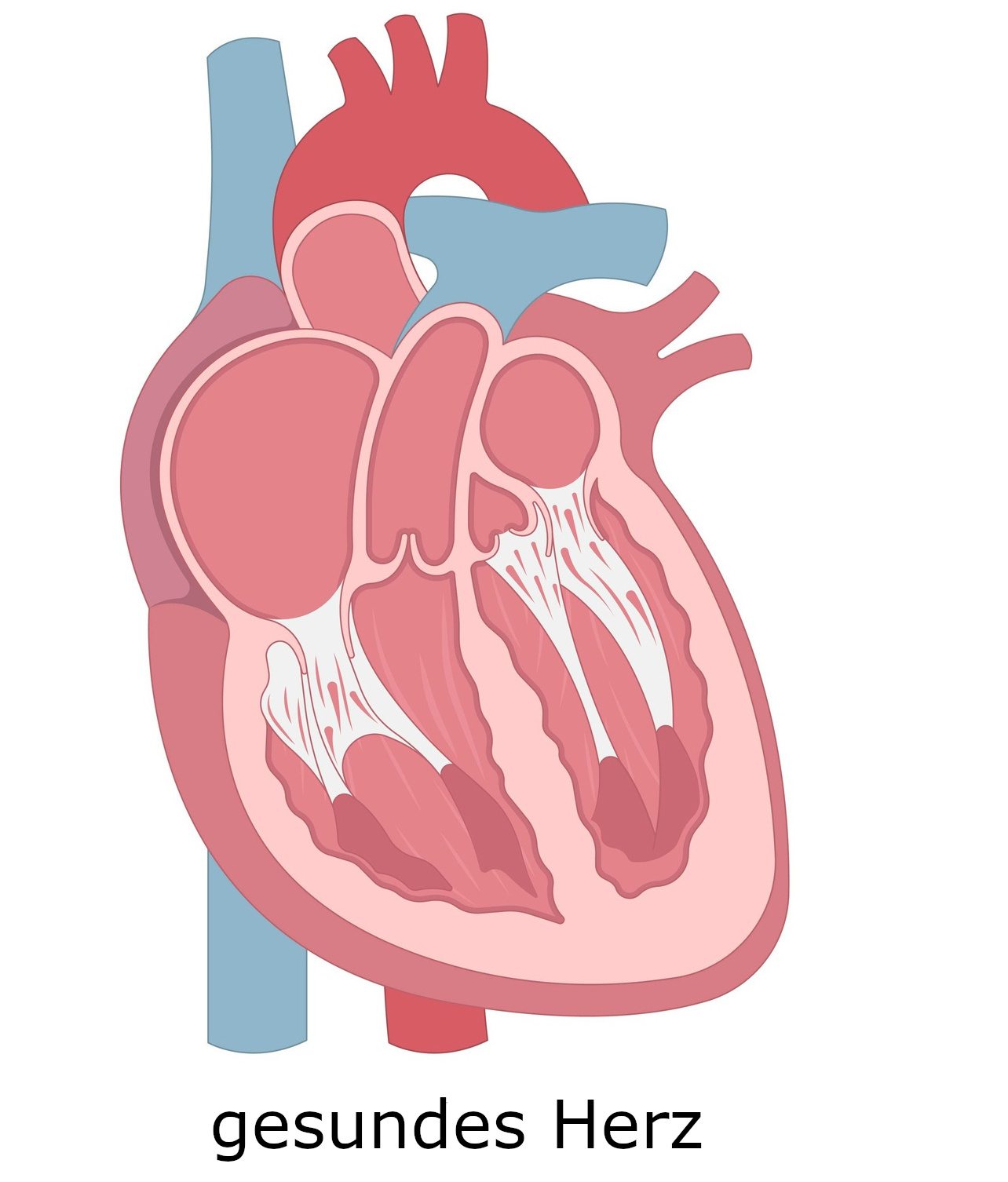
Die eigentliche Pumparbeit leistet der Herzmuskel. Er wird auch Myokard genannt und bildet die Wand des Herzens. Der Herzmuskel ist elastisch, wodurch sich das Herz mit Blut füllen kann. Durch regelmäßiges Zusammenziehen und Entspannen der unzähligen Muskelzellen pumpt der Herzmuskel das Blut durch den Kreislauf. Diese Pumpfunktion wird durch elektrische Impulse gesteuert.
Die Herzmuskelzellen müssen – wie alle Zellen des Körpers – ausreichend mit Sauerstoff und Nährstoffen versorgt werden, um richtig zu funktionieren. Dies wird durch die Blutversorgung über die Herzkranzgefäße, auch Koronararterien, sichergestellt.
Mehr zum Thema: Herz, Kreislauf & Gefäße: Basis-Info
Welche Formen von Herzmuskelerkrankungen gibt es?
Herzmuskelerkrankungen - auch als Kardiomyopathien bezeichnet - sind eine Gruppe unterschiedlicher Erkrankungen. Allen gemeinsam ist, dass die Struktur des Herzmuskelgewebes geschädigt ist.
Fachleute unterteilen die Herzmuskelerkrankungen in sogenannte primäre und sekundäre Formen:
- Primäre Kardiomyopathien entstehen direkt im Herzmuskel selbst bzw. betreffen nur diesen. Sie können angeboren sein oder im Laufe des Lebens auftreten. Mögliche Ursachen sind z.B. Durchblutungsstörungen des Herzens, Entzündungen des Herzmuskels oder eine genetische Veranlagung. Die Ursache ist jedoch nicht immer genau bekannt.
- Sekundäre Kardiomyopathien entstehen durch Erkrankungen, die auch andere Organe betreffen können. Dazu zählen z.B. Erkrankungen des Bindegewebes, Stoffwechselerkrankungen oder Autoimmunkrankheiten. Auch bestimmte Substanzen können den Herzmuskel schädigen, z.B. Alkohol, Nikotin, Drogen.
Herzmuskelerkrankungen können auch danach unterteilt werden, in welcher Form der Herzmuskel geschädigt ist. Fachleute unterscheiden unter anderem:
Was ist eine dilatative Kardiomyopathie?
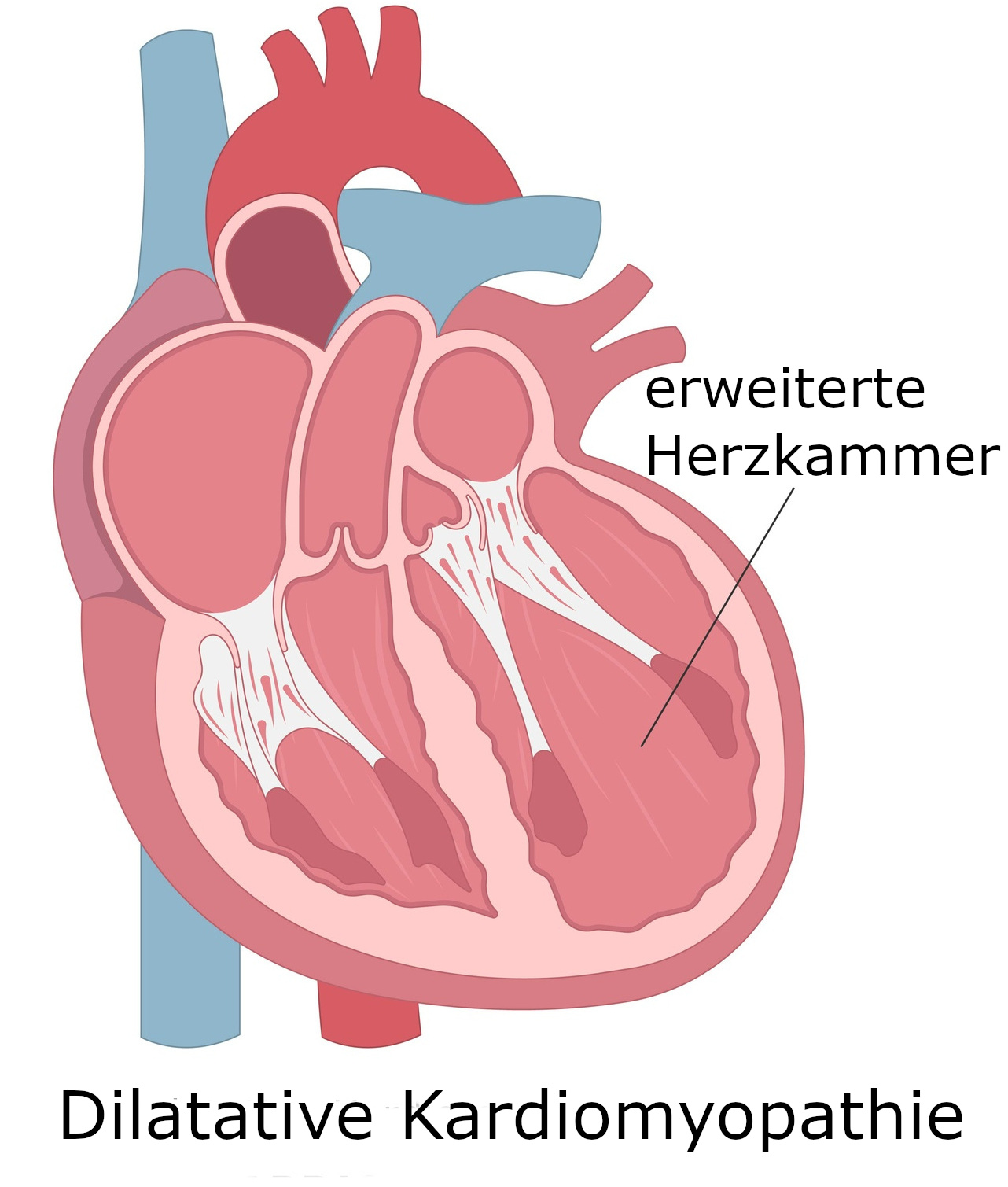
Die dilatative Kardiomyopathie ist die häufigste Form der Herzmuskelerkrankungen. Dabei führen Schädigungen im Herzmuskelgewebe dazu, dass die Herzwand schwächer wird. In der Folge kommt es zu einer Erweiterung - Dilatation - einer oder beider Herzkammern. Die Leistungsfähigkeit des Herzens nimmt ab, und es pumpt weniger Blut in den Kreislauf. Betroffene leiden an den typischen Anzeichen einer Herzschwäche.
Die möglichen Ursachen der dilatativen Kardiomyopathie sind vielfältig, z.B.:
- Durchblutungsstörungen des Herzmuskels durch Gefäßverkalkung bzw. Koronare Herzkrankheit
- Entzündungen des Herzmuskels, vor allem durch Viren
- Stoffwechsel- oder Autoimmunerkrankungen
- Herzklappenerkrankungen
- schädliche Substanzen, z.B. Alkohol, bestimmte Medikamente
- genetische Ursachen
Bei einem Teil der Betroffenen bleibt die auslösende Ursache unbekannt. Die Erkrankung kann in jedem Lebensalter auftreten, die meisten Patientinnen und Patienten sind bei der Diagnose zwischen 20 und 60 Jahre alt. Männer sind häufiger betroffen als Frauen.
Was ist eine hypertrophe Kardiomyopathie?
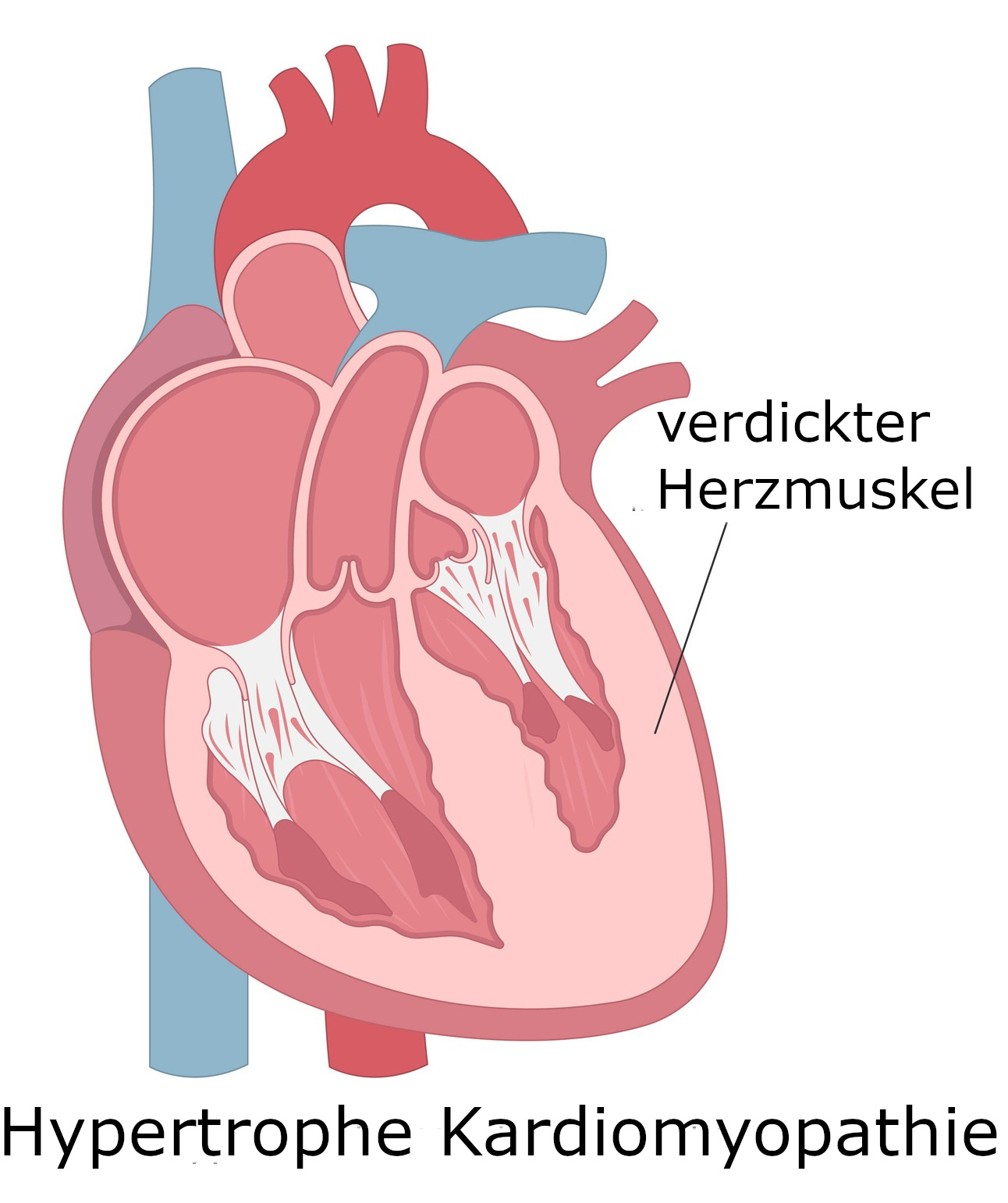
Bei der hypertrophen Kardiomyopathie kommt es zu einer Verdickung – Hypertrophie – des Herzmuskels. Dies betrifft vor allem die Wand der linken Herzkammer. Weil die Herzwand zu dick ist, kann die Herzkammer weniger Blut aufnehmen und in weiterer Folge auch weniger Blut in den Kreislauf pumpen.
Manchmal ist durch die Verdickung der Herzwand auch der Blutfluss in den Herzkranzgefäßen eingeschränkt: Der Herzmuskel wird dann nicht mehr ausreichend mit Sauerstoff versorgt, und seine Leistungsfähigkeit nimmt zusätzlich ab.
Die hypertrophe Kardiomyopathie ist genetisch bedingt und kann vererbt werden. Die Erkrankung verursacht in vielen Fällen zunächst kaum Beschwerden und bleibt über längere Zeit unbemerkt. Die Diagnose wird meist im Erwachsenenalter gestellt. Je nach Schweregrad treten mehr oder weniger stark ausgeprägte Anzeichen einer Herzschwäche auf. In betroffenen Familien werden unter Umständen Screening-Untersuchungen durchgeführt, um die Erkrankung frühzeitig zu erkennen.
Die hypertrophe Kardiomyopathie kann zu lebensgefährlichen Herzrhythmusstörungen führen. Sie ist die häufigste Ursache für einen plötzlichen Herztod bei jungen Menschen.
Hinweis
Der Herzmuskel kann auch aufgrund anderer Ursachen verdickt sein, z.B. infolge eines Bluthochdruckes oder Leistungstrainings bei Sportler:innen. Das darf nicht mit einer hypertrophen Kardiomyopathie verwechselt werden.
Was ist eine restriktive Kardiomyopathie?
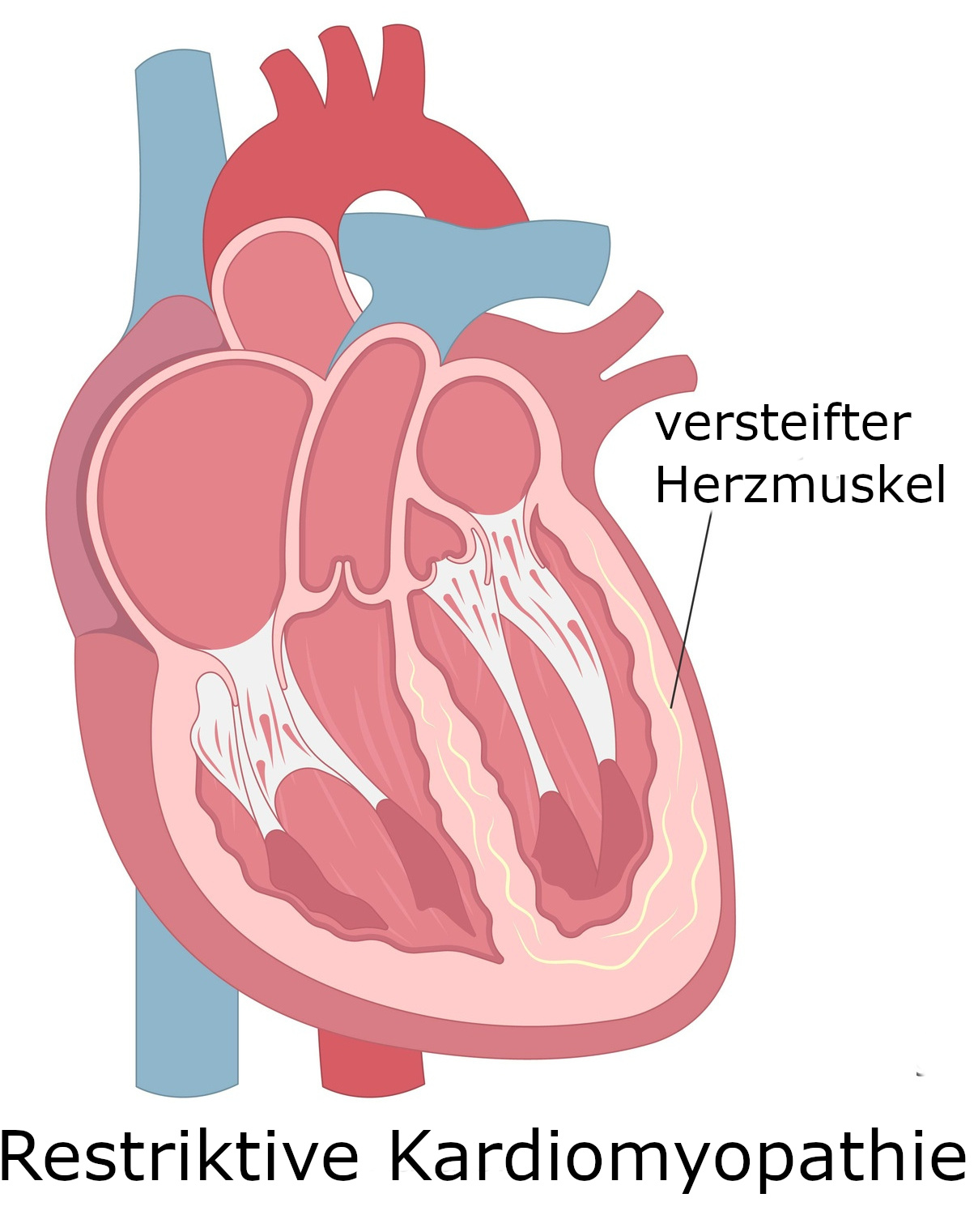
Bei einer restriktiven Kardiomyopathie kommt es zu einer Versteifung des Herzmuskels. Dies wird unter anderem dadurch verursacht, dass sich schädliche Stoffwechselprodukte im Herzmuskelgewebe einlagern oder vermehrt Bindegewebe gebildet wird. Betroffen sind in erster Linie die Wände der Herzkammern. Diese sind durch die Versteifung dicker und weniger dehnbar: In der Folge können sie sich weniger gut mit Blut füllen und damit auch weniger Blut in den Kreislauf pumpen. Die Herzvorhöfe sind meist deutlich vergrößert, weil sich das Blut zurückstaut.
Eine restriktive Kardiomyopathie kann verschiedene Ursachen haben, z.B. Stoffwechselerkrankungen. Sie kann auch infolge einer Strahlentherapie oder durch die Einnahme bestimmter Medikamente auftreten. In manchen Fällen liegt eine genetische Ursache vor. Manchmal kann keine Ursache festgestellt werden.
Betroffene leiden an den typischen Beschwerden einer Herzschwäche. Zusätzlich treten häufig Herzrhythmusstörungen und kurze Ohnmachtsanfälle – sogenannte Synkopen – auf. Eine restriktive Kardiomyopathie ist in westlichen Ländern selten.
Was ist eine arrhythmogene rechtsventrikuläre Kardiomyopathie?
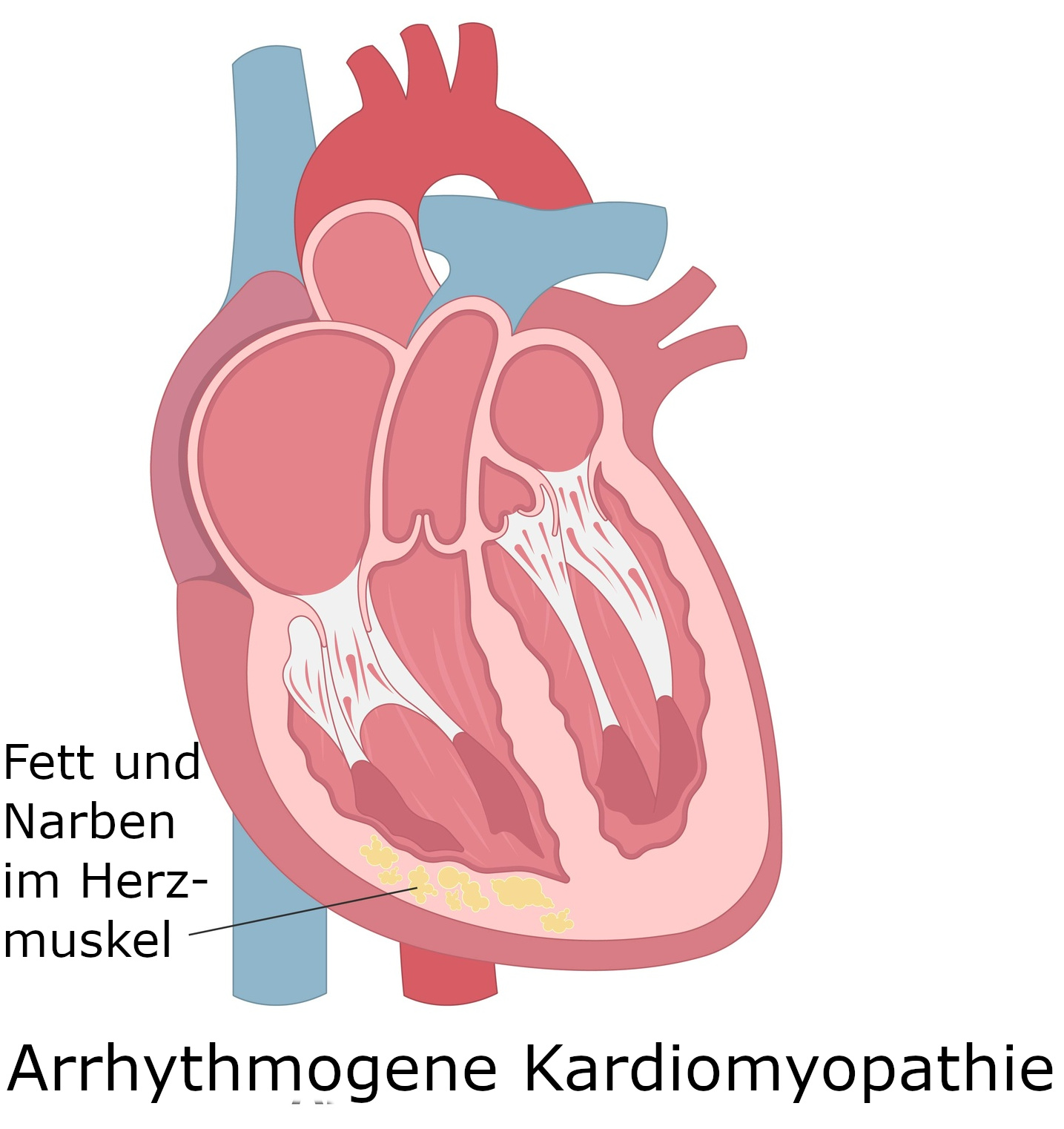
Bei der arrhythmogenen rechtsventrikulären Kardiomyopathie ist in erster Linie die rechte Herzkammer von Veränderungen betroffen. Es kommt zu einer zunehmenden Einlagerung von Fett und Bindegewebe in die Muskulatur. Es bildet sich Narbengewebe, und die Herzkammer kann sich immer schlechter zusammenziehen. In der Folge wird weniger Blut in den Lungenkreislauf gepumpt, und die rechte Herzkammer vergrößert sich. Im fortgeschrittenen Stadium kann auch die linke Herzkammer betroffen sein.
Die arrhythmogene rechtsventrikuläre Kardiomyopathie ist erblich bedingt und kann familiär gehäuft auftreten. Beschwerden zeigen sich meist erst im Jugend- oder im jungen Erwachsenenalter. Es kommt vor allem zu plötzlichem Auftreten schwerer Herzrhythmusstörungen, insbesondere bei körperlicher Belastung. Diese werden durch die narbigen Veränderungen des Muskelgewebes verursacht und machen sich z.B. durch starkes Herzklopfen bemerkbar. Auch kurze Ohnmachtsanfälle können ein Anzeichen der Erkrankung sein. Die arrhythmogene rechtsventrikuläre Kardiomyopathie kann bis zum plötzlichen Herztod führen.
Welche Symptome können bei einer Herzmuskelerkrankung auftreten?
Bei einer Herzmuskelerkrankung treten Anzeichen einer zunehmenden Herzschwäche auf. Die Herzschwäche – auch Herzinsuffizienz – entsteht, weil
- der Herzmuskel seine Pumpfunktion nicht mehr einwandfrei erfüllen kann - Fachleute sprechen von einer systolischen Herzinsuffizienz oder HFrEF;
- oder weil sich die Herzkammern nicht mehr ausreichend mit Blut füllen können - Fachleute sprechen von einer diastolischen Herzinsuffizienz, HFpEF.
In jedem Fall wird bei einer Herzschwäche der Körper weniger gut mit Blut und damit mit Sauerstoff und Nährstoffen versorgt. Die Anzeichen der Herzschwäche können unterschiedlich ausgeprägt sein – je nachdem wie stark der Herzmuskel geschädigt ist. Mögliche Beschwerden sind z.B.:
- Müdigkeit, Abgeschlagenheit
- geringere Belastbarkeit
- Kurzatmigkeit bei Alltagsaktivitäten, z.B. Ankleiden
- Atemnot, vor allem im Liegen oder im Schlaf
- Brustschmerzen
- Flüssigkeitseinlagerungen - sogenannte Ödeme - in den Beinen, den Armen, in der Lunge oder im Bauchraum
Die Beschwerden können von milden, kaum wahrnehmbaren Beeinträchtigungen bis hin zu lebensbedrohlichen Zuständen reichen. Im schlimmsten Fall kann ein plötzliches Herzversagen drohen. Mehr zum Thema: Herzschwäche
Eine Schädigung des Herzmuskels kann weitere Erkrankungen nach sich ziehen. Zum Beispiel:
- Fehlfunktion der Herzklappen
- Herzrhythmusstörungen
- Bildung von Blutgerinnseln: Dadurch kann es z.B. zu einer Lungenembolie oder einem Schlaganfall kommen
Wie wird die Diagnose gestellt?
Die Ärztin oder der Arzt führt eine ausführliche Anamnese durch. Sie oder er fragt z.B., welche Beschwerden vorliegen, ob Vorerkrankungen vorhanden sind, ob es zu einer Gewichtszunahme gekommen ist und ob es in der Familie Herzerkrankungen oder andere Erkrankungen gibt.
Zudem führt die Ärztin oder der Arzt eine körperliche Untersuchung durch. Sie oder er hört das Herz ab, misst den Blutdruck, kontrolliert, ob Flüssigkeitseinlagerungen erkennbar sind etc.
Meistens folgen weiterführende Untersuchungen, vor allem:
- Laboruntersuchung
- EKG und eventuell Langzeit-EKG, um die Herzaktivität zu beurteilen und eventuelle Herzrhythmusstörungen zu erkennen
- Herzultraschall, um die Dicke und die Beweglichkeit der Herzwand zu beurteilen
- Röntgen des Brustkorbes
- eventuell MRT
- eventuell CT der Herzkranzgefäße oder Herzkatheteruntersuchung, um die Herzkranzgefäße und die Durchblutung des Herzmuskels zu beurteilen.
- eventuell genetische Analyse
Wie erfolgt die Behandlung einer Herzmuskelerkrankung?
Die Therapie richtet sich danach, um welche Form der Herzmuskelerkrankung es sich handelt und wodurch sie verursacht wird. Wenn eine Ursache bekannt ist – z.B. eine KHK oder eine Stoffwechselerkrankung –, wird sie entsprechend behandelt.
Zudem ist bei einer Herzmuskelerkrankung ein gesunder Lebensstil wichtig. Dazu zählen z.B. Kontrolle und Einstellung des Blutdruckes, Kontrolle des Fettstoffwechsels und des Zuckerstoffwechsels, Rauchstopp, Verzicht auf Alkohol und eine Normalisierung des Körpergewichtes. Patientinnen und Patienten mit einer Herzmuskelerkrankung sollen sehr anstrengende körperliche Belastungen vermeiden. Regelmäßige Bewegung in Maßen ist jedoch wichtig für die Gesundheit. Es sollte mit der Ärztin oder dem Arzt abgeklärt werden, welche Art von Bewegung in welchem Ausmaß geeignet ist.
Medikamente
Neben den Lebensstilmaßnahmen besteht die Behandlung einer Herzmuskelerkrankung in erster Linie darin, Beschwerden zu lindern. Meist kommen Medikamente zur Behandlung der Herzinsuffizienz oder von Herzrhythmusstörungen zum Einsatz. Man unterscheidet lebensverlängernde Medikamente und symptomverbessernde Medikamente. Lebensverlängernde Medikamente entlasten das Herz und sollen helfen, ein Fortschreiten der Erkrankung zu verhindern. Zu den lebensverlängernden Medikamenten bei Herzschwäche mit eingeschränkter Pumpleistung zählen:
- Hemmer des Renin-Angiotensin-Systems in Kombination mit einem Hemmer des Neprilysin, sogenannte „ARNI“
- Medikamente aus der Gruppe der Betablocker
- Medikamente aus der Gruppe der SGLT2-Hemmer
- Medikamente aus der Gruppe der Aldosteron-Antagonisten
Weiters können - je nach Krankheitsbild - symptomverbessernde Medikamente nötig sein. Sie beugen Begleitsymptomen der Erkrankung vor, z.B. Wassereinlagerungen, der Bildung von Blutgerinnseln oder Herzrhythmusstörungen. Dazu zählen unter anderem
- entwässernde Medikamente, sogenannte Diuretika
- blutverdünnende Medikamente, z.B. bei Vorhofflimmern
- antiarrhythmisch wirkende Medikamente
Weitere Behandlungen
Bei belastendem Vorhofflimmern, vor allem wenn der Puls sehr hoch ist, kann eine elektrische Kardioversion durchgeführt werden. Dabei wird der normale Herzrhythmus durch einen Stromstoß von außen wiederhergestellt.
Bei einer hypertrophen Kardiomyopathie können operative Eingriffe notwendig sein, wenn der verdickte Herzmuskel den Blutfluss aus der Herzkammer behindert. Dazu zählen z.B. eine Verödung oder die operative Entfernung eines Teils des Herzmuskelgewebes.
Wenn das Risiko für schwere Herzrhythmusstörungen oder für einen plötzlichen Herztod sehr hoch ist, kann das Einsetzen eines Herzschrittmachers oder eines implantierbaren Defibrillators notwendig sein. Solche Geräte können bei Bedarf elektrische Impulse an das Herz abgeben und Herzrhythmusstörungen beheben.
In manchen Fällen muss eine Herztransplantation erwogen werden. Zur Überbrückung der Wartezeit bis zur Transplantation, oder wenn diese nicht möglich ist, werden mechanische Kreislaufunterstützungssysteme eingesetzt. Diese gibt es in verschiedenen Ausführungen. Sie werden auch als mechanische Herzpumpe, künstliche Herzpumpe oder Herzunterstützungssystem, kurz VAD, bezeichnet. Sie unterstützen das Herz bei der Pumparbeit. Durch diese mechanische Entlastung kann es zu einer gewissen Erholung des Herzens kommen.
Prognose
Herzmuskelerkrankungen sind in der Regel nicht heilbar. Durch frühzeitige verbesserte Behandlungsmöglichkeiten hat sich die Prognose der Erkrankungen deutlich verbessert. Ganz wesentlich ist die frühzeitige Behandlung von Risikofaktoren, vor allem eines hohen Blutdruckes, eines zu hohen Cholesterinwertes, eines Diabetes oder anderer Risikofaktoren. Regelmäßige Kontrolluntersuchungen und ärztliche Betreuung sind wichtig, um mögliche Verschlechterungen des Gesundheitszustandes frühzeitig zu erkennen.
Wohin kann ich mich wenden?
Die Diagnose und Behandlung von Herzmuskelerkrankungen erfolgt durch eine Fachärztin oder einen Facharzt für Innere Medizin mit Zusatzfach Kardiologie.
Wie erfolgt die Abdeckung der Kosten?
Die e-card ist Ihr persönlicher Schlüssel zu den Leistungen der gesetzlichen Krankenversicherung. Alle notwendigen und zweckmäßigen Diagnose- und Therapiemaßnahmen werden von Ihrem zuständigen Sozialversicherungsträger übernommen. Bei bestimmten Leistungen kann ein Selbstbehalt oder Kostenbeitrag anfallen. Detaillierte Informationen erhalten Sie bei Ihrem Sozialversicherungsträger. Weitere Informationen finden Sie außerdem unter:
- Recht auf Behandlung
- Arztbesuch: Kosten und Selbstbehalte
- Was kostet der Spitalsaufenthalt
- Rezeptgebühr: So werden Medikamentenkosten abgedeckt
- Reha & Kur
- Heilbehelfe & Hilfsmittel
- Gesundheitsberufe A-Z
sowie über den Online-Ratgeber Kostenerstattung der Sozialversicherung.
Die verwendete Literatur finden Sie im Quellenverzeichnis.
Letzte Aktualisierung: 22. Februar 2023
Erstellt durch: Redaktion Gesundheitsportal
Expertenprüfung durch: Prim. Doz. Dr. Rene R. Wenzel, Facharzt für Innere Medizin, Zusatzfach Innere Medizin (Kardiologie), Zusatzfach Innere Medizin (Nephrologie)